La céphalée représente l’une des plaintes les plus fréquentes lors des consultations de médecine générale, parfois en urgence, pouvant s’intégrer dans des tableaux cliniques très variés. La prévalence de survenue d’une céphalée au cours de la vie est estimée à approximativement 93 %, avec environ 25 % de la population générale ayant des céphalées récurrentes et un peu plus de 3 % de céphalées quotidiennes ou quasi-quotidiennes.
Bien que la grande majorité des céphalées soient des céphalées primaires, sans cause organique sous-jacente ni risque vital, leur retentissement fonctionnel et l’altération de la qualité de vie, sociale et professionnelle, expliquent l’importance d’un diagnostic précoce et d’un traitement adapté afin de limiter le risque de chronicisation.
Moins de 5 % des céphalées sont des céphalées secondaires, avec des causes qui peuvent varier, des plus banales (une infection virale ou une sinusite) aux plus sévères (une hémorragie méningée sur rupture d’anévrisme ou une tumeur maligne). Il est donc nécessaire de bien les connaître pour évaluer le degré d’urgence et décider du bilan étiologique, car le pronostic vital peut être engagé.
La démarche diagnostique comporte l’interrogatoire, l’examen clinique général et neurologique ainsi que les bilans complémentaires, selon le cas.
L’interrogatoire est une étape clé
L’interrogatoire doit être conduit par le médecin de manière objective, sans suggérer les réponses. À lui seul, il permet le diagnostic des céphalées primaires et l’orientation étiologique des céphalées secondaires.
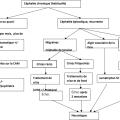
D’abord quatre questions pour différencier quatre profils
Les quatre questions essentielles afin de s’orienter sont les suivantes :
Depuis quand avez-vous mal à la tête ?
Est-ce le premier épisode ?
Comment la céphalée s’est-elle installée ?
La douleur est-elle continue ou intermittente ?
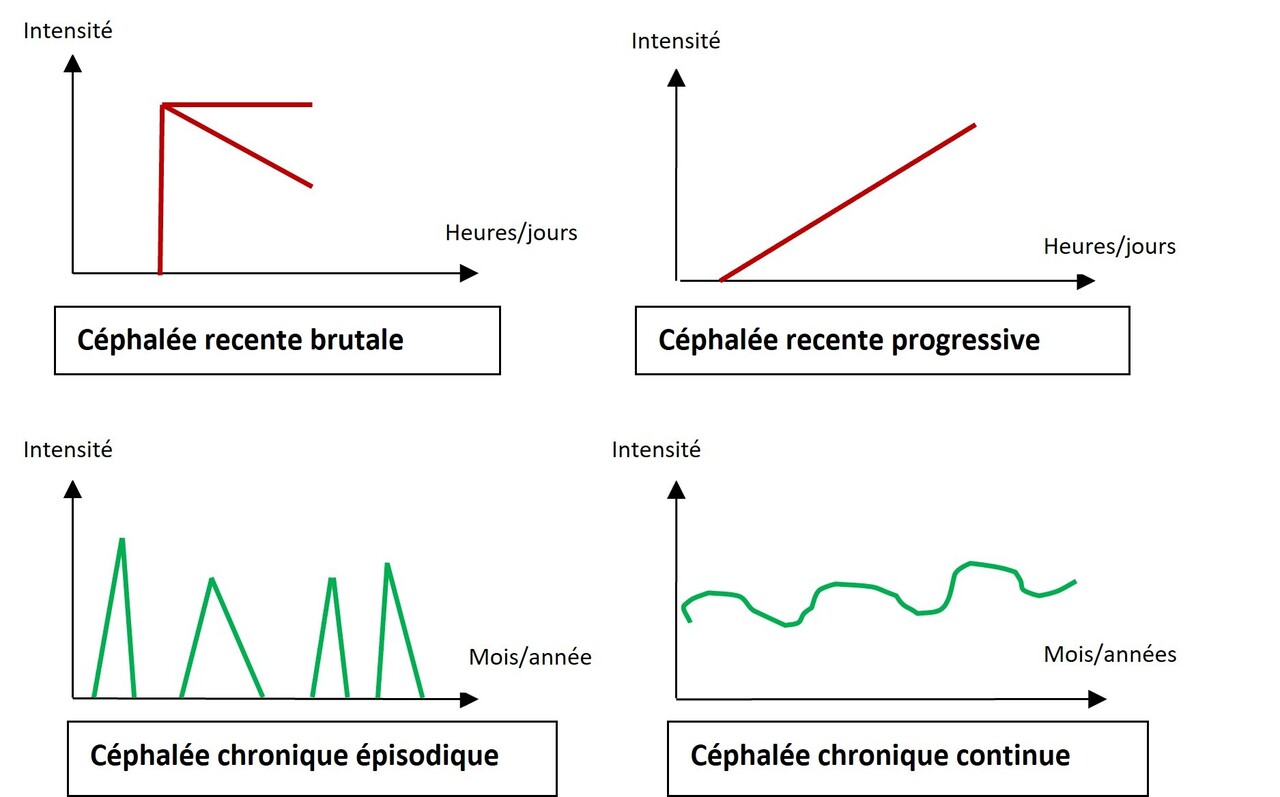
Selon les réponses, quatre profils évolutifs se distinguent (fig. 1) : les deux premiers correspondent, le plus souvent, à une céphalée secondaire et les deux derniers, à une céphalée primaire.
Céphalée récente d’installation brutale
Devant une céphalée récente d’installation brutale, dont la céphalée « en coup de tonnerre » avec intensité maximale d’emblée (en moins d’une minute), une hémorragie sous-arachnoïdienne doit être recherchée en priorité, avant de discuter des autres causes (vasculaires – dissection artérielle, thrombose veineuse, syndrome de vasoconstriction cérébrale réversible –, ou plus rarement non vasculaires – tumorale, infectieuse).
Céphalée récente progressive
La céphalée récente progressive est d’intensité croissante plus ou moins rapidement – sur plusieurs minutes, heures ou jours – et est due, le plus souvent, à un syndrome méningé ou à une variation de pression intracrânienne (hypertension intracrânienne idiopathique, hypertension intracrânienne secondaire à une thrombose veineuse ou à un processus expansif intracrânien, ou hypotension intracrânienne spontanée ou post-ponction durale).
Céphalées chroniques avec évolution épisodique
Les céphalées chroniques avec évolution épisodique sont récurrentes, évoluent par crises d’intensité et de durée variables, mais sont souvent stéréotypées : migraine avec ou sans aura, céphalée de tension ou algie vasculaire de la face en sont les formes les plus fréquentes.
Céphalées chroniques continues ou quasi-continues
Les céphalées chroniques continues ou quasi-continues ont une intensité qui peut varier dans le temps. Il s’agit de céphalée de tension chronique ou de migraine chronique, sans ou avec abus médicamenteux associé.
Autres éléments de l’interrogatoire
Pour compléter l’interrogatoire, d’autres informations sont à recueillir, et concernent :
la sévérité, qui n’est pas corrélée avec la gravité et doit être interprétée en fonction de l’état du patient ;
le type de douleur, qui n’est pas pathognomonique mais évocateur. Une douleur à type de « décharge électrique » oriente vers une névralgie, une douleur de type compressif vers une céphalée de tension, une douleur pulsatile vers une migraine, une cause vasculaire ou une hypertension intracrânienne ;
la localisation, qui est peu spécifique mais peut toutefois orienter le diagnostic (hémicrânienne pour une migraine, temporale pour une maladie de Horton, hémifaciale pour une névralgie du trijumeau) ;
le facteur déclenchant, qui peut également suggérer le diagnostic (rupture d’anévrisme ou syndrome de vasoconstriction cérébrale réversible en cas d’apparition lors d’un effort physique ou d’une émotion forte, hématome sous-dural ou dissection d’une artère cervicale après un traumatisme crânio-cervical, syndrome post-ponction durale après la réalisation d’une ponction lombaire ou d’une infiltration) ;
les facteurs aggravants, qui peuvent aussi avoir une valeur diagnostique (les céphalées à l’orthostatisme sont typiques d’une hypotension intracrânienne spontanée ou post-ponction durale ; une aggravation en clinostatisme est typique d’une hypertension intracrânienne idiopathique ou secondaire ; une kinésiophobie est typique d’une méningite ou d’une sinusite ; une aggravation avec les activités physiques est typique d’une migraine ou d’une cause vasculaire de type dissection artérielle ou thrombose veineuse) ;
les symptômes associés, qui peuvent compléter le tableau des céphalées primaires (l’association nausées/vomissements et photophobie/phonophobie est en faveur d’une migraine ; les signes végétatifs comme un larmoiement, une congestion oculaire et une rhinorrhée sont en faveur d’une algie vasculaire de la face ; les symptômes neurologiques transitoires précédant la céphalée sont en faveur d’une aura migraineuse) ou des céphalées secondaires (claudication de la mâchoire ou hyperesthésie du cuir chevelu évoquent une maladie de Horton ; éclipses visuelles et acouphènes pulsatiles plaident pour une hypertension intracrânienne) ;
l’historique des céphalées (durée et fréquence des crises) et les traitements déjà essayés afin d’optimiser la prise en charge d’une céphalée primaire ;
le contexte psychologique, l’environnement personnel et professionnel peuvent être à l’origine d’une aggravation récente d’une céphalée habituelle.
Un épisode de céphalée habituelle, du même type et de même durée, mais plus intense et ne répondant pas au traitement, reste une céphalée primaire qualifiée de réfractaire ; aucun examen complémentaire n’est alors nécessaire.
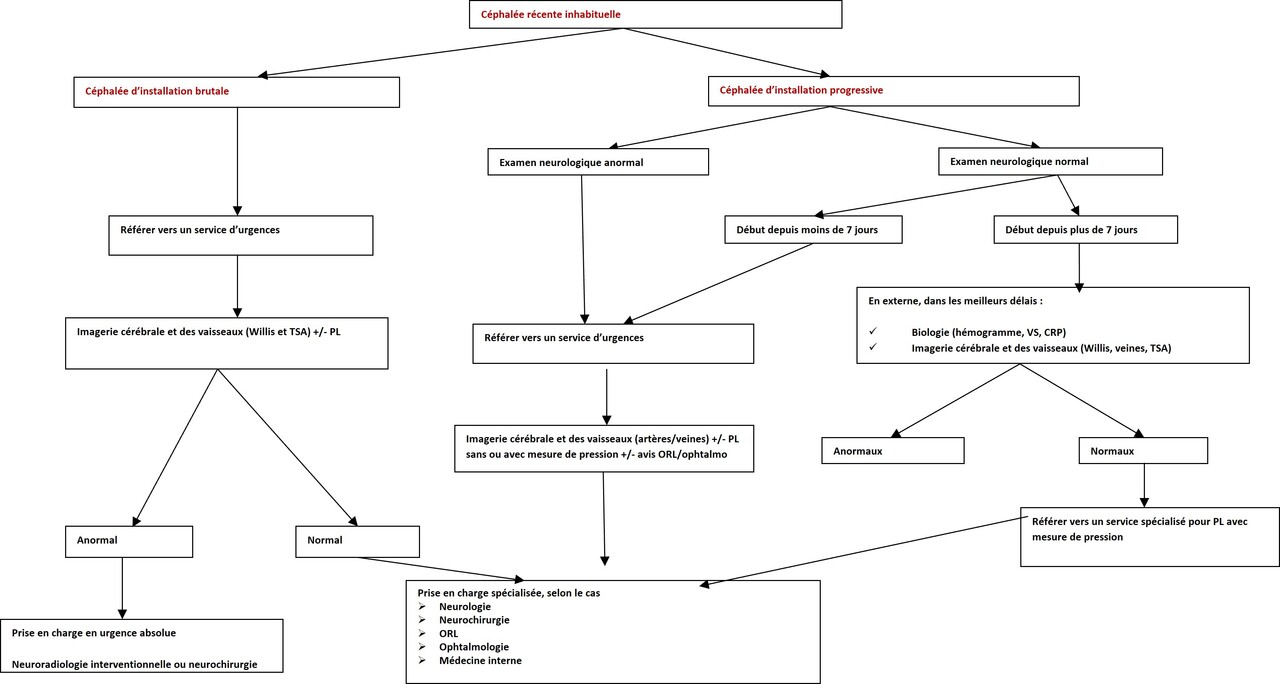
En revanche, toute céphalée récente, inhabituelle et tout changement de caractère, de localisation ou de durée d’une céphalée habituelle, doivent être considérées comme des céphalées secondaires jusqu’à preuve du contraire et nécessitent la réalisation d’un bilan complémentaire en urgence (encadré).
L’interrogatoire a donc une valeur diagnostique pour les céphalées primaires et oriente le bilan étiologique pour les céphalées secondaires. Toutefois, il doit toujours être corrélé à l’examen clinique.
Les céphalées « habituelles », récurrentes ou continues/quasi-continues sont presque toujours des céphalées primaires (tableau). La durée, la localisation, les symptômes d’accompagnement et les facteurs aggravants orientent le diagnostic vers une migraine, une céphalée de tension, une algie vasculaire de la face ou une névralgie du trijumeau essentielle. Les critères diagnostiques ICHD- 3 (consultables en français sur le site de la Société française d’étude des migraines et céphalées) doivent toujours être considérés pour poser le diagnostic afin d’adapter le traitement et la suite de la prise en charge.
Examen clinique systématique en cas de céphalée inhabituelle
Un examen clinique complet doit être réalisé pour toute céphalée inhabituelle de survenue récente, et comprend les éléments suivants :
observation de l’attitude du patient et de son comportement ;
mesure des paramètres vitaux (pression artérielle, fréquence cardiaque, température) ;
examen clinique général incluant la palpation des globes oculaires, des points sinusiens, des artères temporales et l’inspection de la peau et des muqueuses ;
examen neurologique sommaire de la vigilance, de la symétrie des pupilles, de la motricité, de la coordination et de l’équilibre.
Un examen clinique normal n’exclut pas une origine organique des céphalées.sinu
La mise en évidence d’anomalies cliniques doit motiver des examens complémentaires ou un avis spécialisé.
Bilan complémentaire
Les examens complémentairessont réalisés pour confirmer ou infirmer une suspicion diagnostique de céphalée secondaire (fig. 2).
Le bilan biologique permet de rechercher un syndrome inflammatoire ; il doit être réalisé systématiquement pour tout patient âgé de 60 ans ou plus afin d’exclure une maladie de Horton, et pour tout patient ayant de la fièvre ou un épisode infectieux en cours.
L’imagerie cérébrale doit être envisagée pour toute suspicion de céphalée secondaire. En fonction du degré d’urgence établi après l’interrogatoire et l’examen clinique, des éventuelles contre-indications et de la disponibilité du plateau technique, peuvent être discutés :
un scanner cérébral avec angioscanner du polygone de Willis ou du sinus veineux, et un angioscanner des troncs supra-aortiques ;
une IRM cérébrale avec injection de gadolinium et avec angio-IRM artérielle ou veineuse, ou angio-IRM des troncs supra-aortiques.
Un écho-Doppler cervical peut être demandé en cas d’impossibilité de réaliser une imagerie des vaisseaux du cou. Plus rarement, un écho-Doppler transcrânien ou des artères temporales est réalisé en cas, respectivement, de suspicion de syndrome de vasoconstriction cérébrale réversible ou de maladie de Horton.
La ponction lombaire reste le gold standard pour le diagnostic de méningite (même en absence du syndrome inflammatoire biologique). Elle doit être réalisée systématiquement pour toute céphalée « en coup de tonnerre » avec imagerie normale (permettant d’exclure formellement une hémorragie sous-arachnoïdienne). Une autre indication de la ponction lombaire, cette fois-ci avec mesure de pression, est la suspicion clinique d’hypertension intracrânienne, après la réalisation d’une imagerie cérébrale excluant un processus expansif intracrânien.
Les examens complémentaires étant normaux pour toutes les céphalées primaires, leur réalisation n’a pas d’intérêt, sauf dans deux situations : changement de caractère ou de durée d’une céphalée épisodique habituelle, et aggravation d’une céphalée chronique quotidienne.
Contrairement à des convictions très répandues, les sinusites chroniques, l’arthrose cervicale ou les troubles d’accommodation ne provoquent pas de céphalées épisodiques récurrentes ni de céphalées chroniques quotidiennes.
Rôle du médecin généraliste
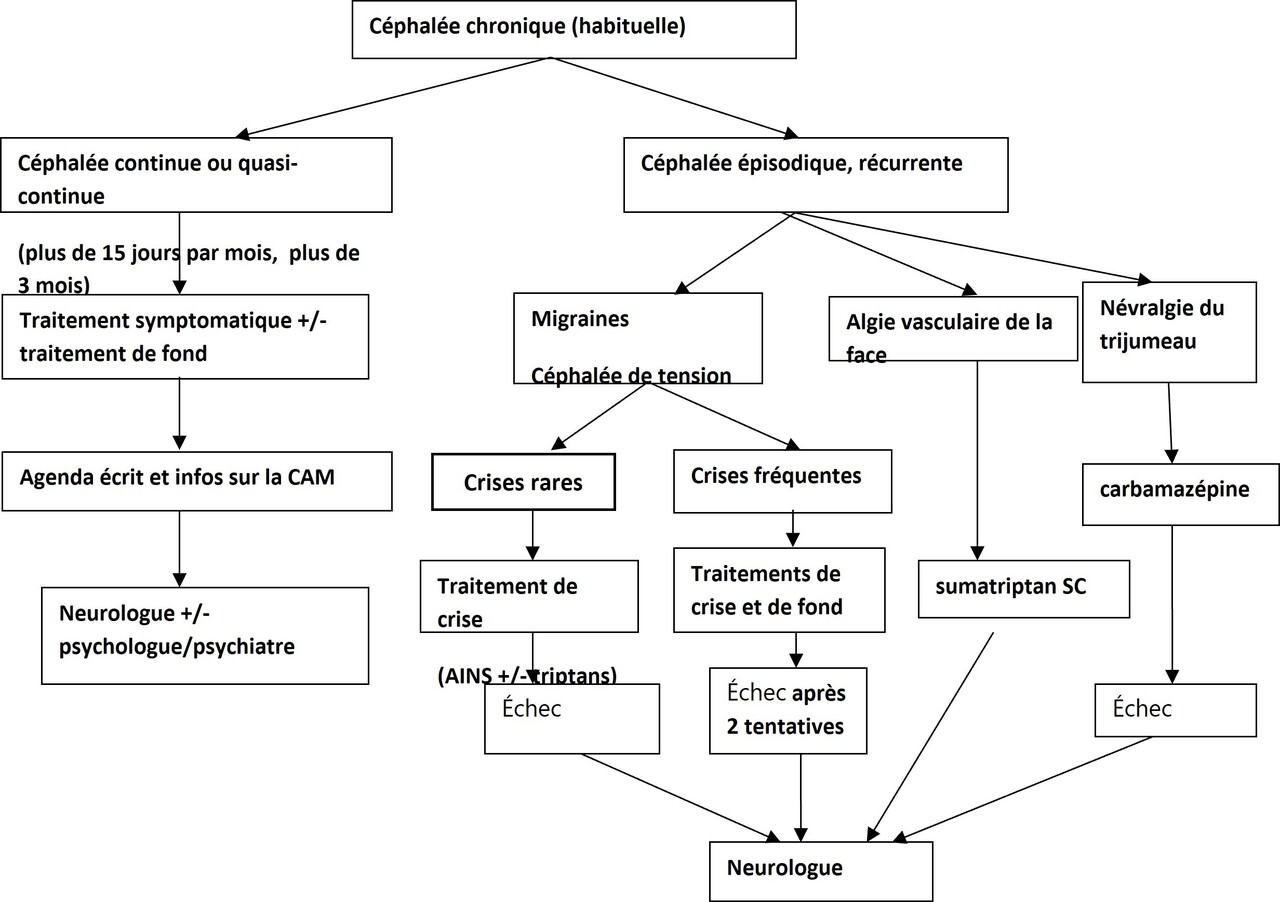
Compte tenu de la fréquence élevée des céphalées dans la population générale, le médecin généraliste est souvent le premier praticien consulté. Il est donc important qu’il soit en mesure de débuter une prise en charge adaptée (fig. 3) ou d’orienter le patient vers un service d’urgences ou vers un neurologue, selon le cas.
En cas de céphalées primaires, le patient doit être rassuré et doit comprendre l’inutilité des examens complémentaires et l’importance du traitement de fond et/ou de crise.
Éviter la chronicisation des céphalées primaires
Trois mesures permettent d’éviter la chronicisation des céphalées primaires :
débuter un traitement de fond efficace en cas de fréquence élevée des céphalées épisodiques récurrentes ;
éviter un abus médicamenteux (les antalgiques combinés contenant des opiacés doivent être prescrits avec parcimonie et un agenda écrit doit être conseillé au patient afin qu’il prenne conscience de la surconsommation médicamenteuse) ;
rechercher et prendre en charge une comorbidité psychiatrique (anxiété, dépression, syndrome de stress post-traumatique), ou une somatisation à l’origine de l’aggravation des céphalées primaires épisodiques.
Drapeaux rouges motivant la réalisation d’un bilan étiologique en urgence
Toute céphalée « en coup de tonnerre » (intensité à au moins 7/10, maximale en moins d’une minute)
Toute céphalée récente inhabituelle avec :
altération de la vigilance
examen neurologique anormal (troubles visuels [diplopie, cécité transitoire monoculaire ou éclipses visuelles], syndrome de Claude Bernard-Horner, déficit moteur ou sensitif objectif)
fièvre
vomissements
réveils nocturnes
Que dire à vos patients ?
En cas de céphalée primaire, le patient doit être rassuré et informé de l’inutilité des examens complémentaires et de l’importance des traitements de crise et de fond.
Le patient doit être également averti du risque de céphalées par abus médicamenteux.
un agenda écrit recensant tous les antalgiques consommés peut être proposé afin de les quantifier.
Il est indispensable de consulter en cas d’augmentation de la fréquence de céphalées épisodiques, afin de mettre en place un traitement de fond.
2. GBD 2023 headache collaborators. Global, regional, and national burden of headache disorders, 1990 – 2023: A systematic analysis for the Global burden of disease study 2023. Lancet Neurol 2025;24(12):1005-15.
3. Bousser MG, Ducros A, Massiou H. Migraine et Céphalées. Paris : vol.2. 2006;200:9-15.
4. Latinovic R, Gulliford M, Ridsdale L. Headache and migraine in primary care: Consultation, prescription, and referral rates in a large population. J Neurol Neurosurg Psychiatry 2006;77(3):385-7.
5. Schytz HW, Amin FM, Jensen RH, et al. Reference programme: Diagnosis and treatment of headache disorders and facial pain. Danish headache society, 3rd edition, 2020. J Headache Pain 2021;22(1):22.
6. Kristoffersen ES, Faiz KW, Hansen JM, et al. The management and clinical knowledge of headache disorders among general practictionners in Norway : A questionnaire survey. J Headache Pain 2021;22(1):136.
7. Carlsen LN, Stefansen S, Ahnfeldt–Mollerup P, et al. Diagnostics and management of headache in general practice. Fam Pract 2024;41(4):470-6.
8. Moisset X, Mawet J, Guegan-Massardier E, et al. French guidelines for the emergency management of headaches. Rev Neurol (Paris) 2016;172(6-7):350-60.
9. Headache Classification committee of the International headache society (IHS). The International classification of headache disorders, 3rd edition. Cephalalgia 2018;38(1):1-211.

 Encadrés
Encadrés