La gravité potentielle est très variable ; les palpitations peuvent être en rapport avec de véritables troubles du rythme cardiaque, dont certains ont un risque vital à court terme, ou bien elles traduisent simplement une anxiété excessive (sans trouble du rythme à proprement parler).1
Le ressenti du patient ne reflète pas la gravité du trouble. L’interrogatoire et l’examen physique tentent de démêler, dans la symptomatologie, ce qui est cardiaque de ce qui est psychosomatique, et d’identifier les patients à risque. Enfin, seule la caractérisation précise par un tracé ECG percritique autorise un traitement adapté.
Les étiologies sont nombreuses (
Enfin, la cause reste indéterminée dans 15 % des cas.3
Évaluation diagnostique initiale
Interrogatoire : une phase clé
Préciser les caractéristiques du symptôme et les éléments l’accompagnant permet d’identifier une éventuelle origine cardiaque.
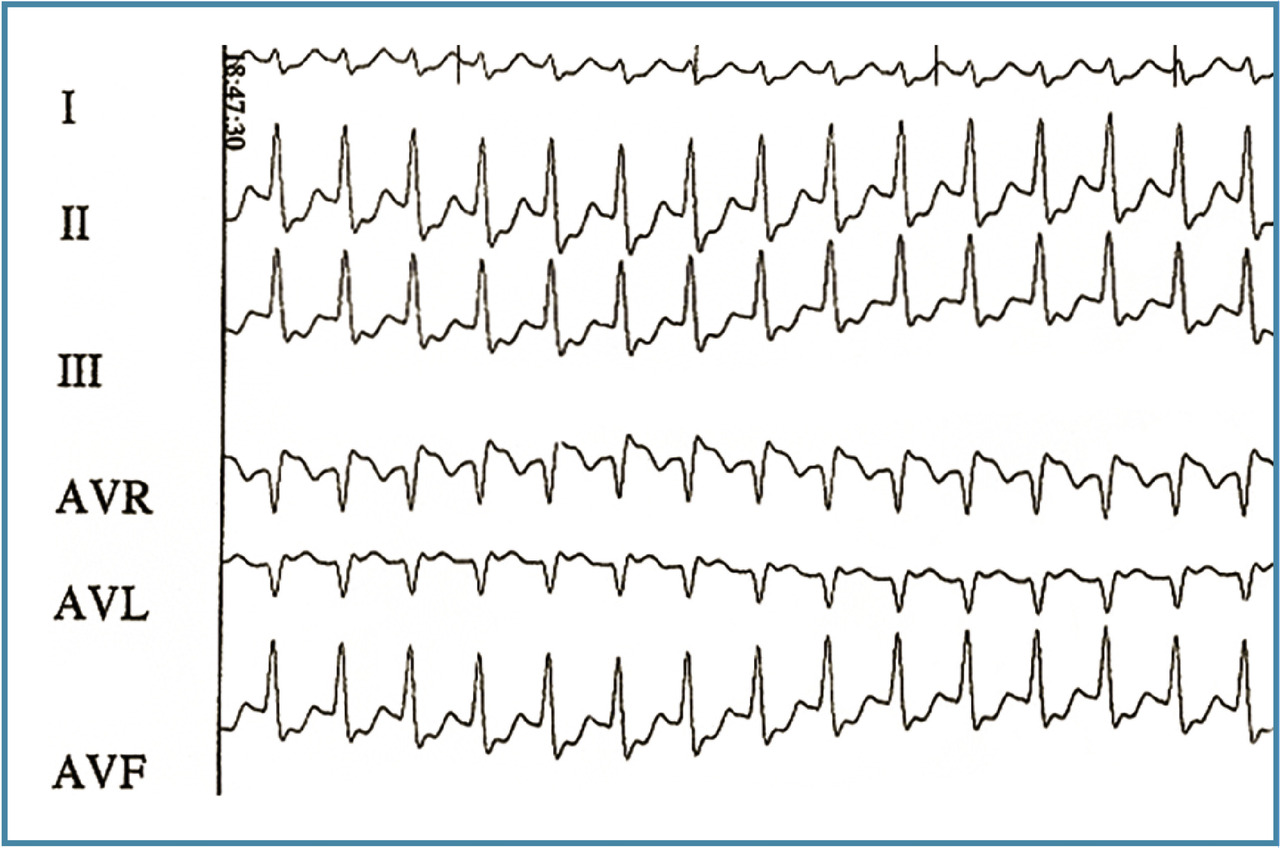
On s’enquiert du mode de début, brusque ou progressif, de même que celui de fin. Des palpitations rapides à début et fin brusques évoquent une tachycardie jonctionnelle, comme un Bouveret (
Les circonstances déclenchantes orien-tent le diagnostic, selon que le début survient à l’effort ou pendant le repos, diurne ou nocturne, dans des situations d’hypertonie vagale (nuit, repos, période postprandiale) ou d’hyperadrénergie (effort, émotion) ou après la prise d’excitants (café, tabac, alcool, etc.).
Durée et fréquence. Si les palpitations sont continues et l’ECG normal, on peut aisément éliminer une cause rythmique et arrêter les investigations, tandis que si elles évoluent par accès courts et peu fréquents, une surveillance, continue ou intermittente, plus prolongée est nécessaire pour faire le diagnostic.
La tolérance et les symptômes associés, lipothymie ou syncope, angor, dyspnée, déterminent l’urgence d’un traitement efficace, mais n’expriment pas forcément la gravité d’un éventuel trouble du rythme causal.
En effet, le contexte psychologique peut être tel que l’angoisse liée au symptôme se manifeste comme un angor, une lipothymie ou une impression de mort imminente.
On fait préciser l’ancienneté des troubles, les investigations déjà pratiquées et l’effet de traitements éventuels.
Le terrain est très important à prendre en compte, il faut s’enquérir systématiquement des antécédents cardiovasculaires, notamment rechercher une cardiopathie sous-jacente, ainsi que des antécédents familiaux d’arythmie ou de mort subite précoce (apparenté du 1er degré avant l’âge de 50 ans).
On traque d’autres facteurs, toxiques, métaboliques (thyroïde, fièvre) ou médicamenteux, la prise de sympathomimétiques ou d’excitants en excès (café, thé), ainsi que la consommation d’alcool.
Enfin, le contexte psychologique et psychiatrique du patient doit être apprécié.
Examen physique
Électrocardiogramme
Des extrasystoles auriculaires ou surtout ventriculaires peuvent être enregistrées et rattachées à des palpitations évocatrices. Cependant, leur extrême fréquence ne doit pas faire conclure trop tôt à leur imputabilité dans les symptômes perçus, et la certitude n’est acquise que si les palpitations sont ressenties alors que les extrasystoles sont enregistrées.
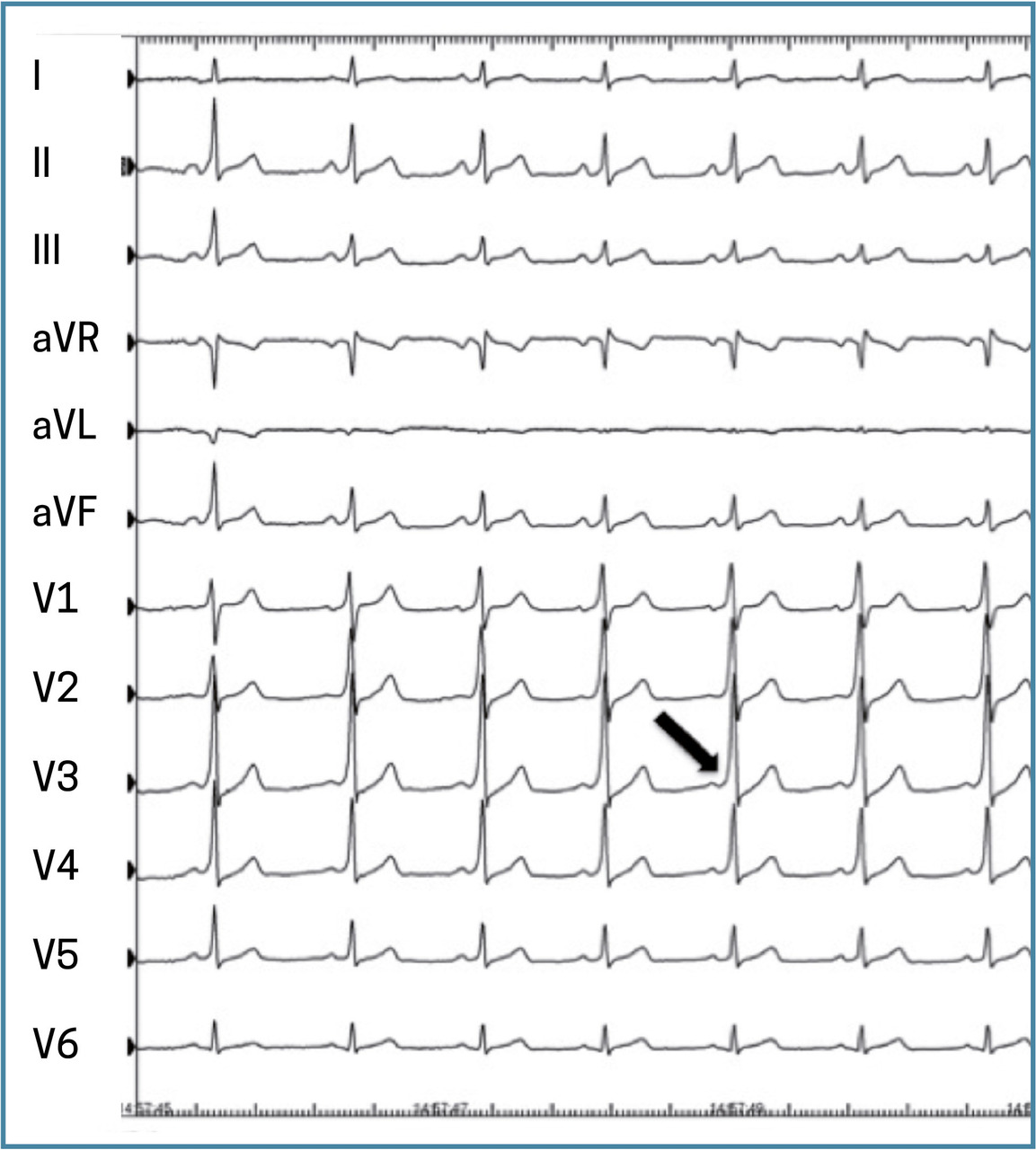
Des signes électrocardiographiques sont évocateurs de certaines arythmies, essentiellement le syndrome de Wolff- Parkinson-White (
D’autres anomalies peuvent être le reflet d’une cardiopathie ou d’un substrat arythmogène comme une cicatrice d’infarctus, un trouble de conduction intra-atrial ou interventriculaire qui nécessitent des investigations supplémentaires.
Pronostic : quand s’inquiéter ?
Le terrain est à prendre en compte. En effet, une cardiopathie sous-jacente connue fait suspecter un trouble du rythme cardiaque grave et rend un avis spécialisé indispensable. De même, une histoire familiale de mort subite doit alerter.
Les symptômes concomitants (douleur thoracique, lipothymie/syncope ou dyspnée) peuvent être le reflet d’une mauvaise tolérance hémodynamique. La survenue d’une syncope, associée à des palpitations, impose un avis cardiologique urgent.
Consultation cardiologique : quand ?
Le Holter-ECG de 24 ou 48 heures ne sera contributif que si les palpitations surviennent plusieurs fois par semaine, pour avoir la chance de les enregistrer.6
Si les symptômes sont trop brefs pour être saisis et trop rares pour être dépistés avec ce Holter, on peut proposer un enregistreur d’événements avec une mémoire en boucle qui « capte » en permanence les 10 minutes qui précèdent, laissant le temps au patient de l’activer pour geler la mémoire en cas de symptôme. Il peut être externe, comme un Holter, en changeant régulièrement les électrodes, ou bien implanté en sous-cutané avec une durée de vie de 3 ans en moyenne.7, 8
Plus récemment se développent des dispositifs approuvés par la FDA et marqués CE qui communiquent par ultrasons avec le smartphone via une application et permettent d’obtenir un tracé ECG en direct simplement en posant les doigts sur le dispositif lorsque le patient ressent des palpitations (Kardia Mobile, AliveCor).
L’épreuve d’effort est parfois indiquée lorsque les palpitations surviennent à l’effort, ou à l’arrêt de ce dernier.
Une exploration électrophysiologique endocavitaire est licite lorsque les palpitations évoquent une tachycardie paroxystique (comme une tachycardie jonctionnelle avec début/fin brutale, rapide, déclenchée par antéflexion…) et qu’elle n’a pas pu être documentée par un ECG ou un enregistrement Holter. Il s’agit de monter 1 à 3 sondes d’électrophysiologie dans les cavités cardiaques par une ponction veineuse fémorale droite, sous anesthésie locale, pour essayer de déclencher la tachycardie clinique en stimulant à différents endroits du cœur.
Pronostic
1. Palpitations : causes et diagnostics différentiels (réf. 4)
Arythmies
• Tachycardie supraventriculaire :
– fibrillation atriale (FA), flutter atrial, tachycardie atriale ;
– tachycardie jonctionnelle (réentrée atrionodale dite maladie de Bouveret, tachycardie réciproque sur voie accessoire).
• Tachycardie ventriculaire (le plus souvent sur cardiopathie sous-jacente, parfois sur cœur sain).
• Extrasystolie atriale ou ventriculaire.
• Beaucoup plus rares : bradycardie sur bloc atrio-ventriculaire ou dysfonction sinusale, anomalies de fonctionnement ou de programmation d’un stimulateur ou défibrillateur cardiaque.
Causes psychiatriques
• Troubles anxieux, attaque de panique.
• Syndrome dépressif, affections psychosomatiques.
Toxiques et médicaments
• Alcool, caféine, tabac, drogues.
• Certains médicaments (digitaline, phénothiazine, théophylline, b-agonistes…).
• Arrêt récent d’un traitement b-bloquant.
Causes extracardiaques
• Désordres métaboliques : hyperthyroïdie, phéochromocytome, hypoglycémie, mastocytose, syndrome post-ménopause.
• Fièvre (> 38 °C), anémie (Hb < 10 mg/dL), grossesse (> 20e semaine), maladie de Paget, fistule artério-veineuse, hypovolémie.
• Intolérance à l’orthostatisme et syndromes fonctionnels : hypotension orthostatique, syndrome de tachycardie orthostatique posturale, tachycardie sinusale inappropriée, syndrome vaso-vagal.
Les différentes catégories sont classées par ordre de fréquence.
2. Quand suspecter un trouble du rythme cardiaque ?
• Les caractéristiques des palpitations et le terrain apportent des éléments importants en faveur d’une éventuelle origine cardiaque (rythmique).
• La certitude diagnostique est fournie par l’enregistrement ECG en cours de palpitations.
• Le rôle du médecin est avant tout de faire comprendre au patient l’importance de cet enregistrement et de lui donner les recommandations nécessaires pour le faire réaliser. On peut lui conseiller de consulter aux urgences en cas de palpitations prolongées.
• Il nous arrive de faire un courrier aux patients, facilitant la prise en charge aux urgences d’un hôpital ou par SOS Médecins.
2. Assayag P, Chailley O, Lehner JP, et al. [Contribution of sequential voluntary ambulatory monitoring in the diagnosis of arrhythmia. A multicenter study of 1287 symptomatic patients]. Arch Mal Coeur Vaiss 1992;85:281-6.
3. Barsky AJ. Palpitations, cardiac awareness, and panic disorder. Am J Med 1992;92(1A):31S-34S.
4. Abbott AV. Diagnostic approach to palpitations. Am Fam Physician 2005;71:743-50.
5. Zimetbaum P, Josephson ME. Evaluation of patients with palpitations. N Engl J Med 1998;338:1369-73.
6. Frank R, Hidden-Lucet F. Conduite à tenir face à des palpitations. EMC (Elsevier Masson SAS) - AKOS (Traité de médecine) 2009:1-5 [1-08620].
7. Giada F, Gulizia M, Francese M, et al. Recurrent unexplained palpitations (RUP) study comparison of implantable loop recorder versus conventional diagnostic strategy. J Am Coll Cardiol 2007;49:1951-6.
8. Raviele A, Giada F, Bergfeldt L, et al. Management of patients with palpitations: a position paper from the European Heart Rhythm Association. Europace 2011;13:920-34.
9. Kroenke K, Arrington ME, Mangelsdorff AD. The prevalence of symptoms in medical outpatients and the adequacy of therapy. Arch Intern Med 1990;150:1685-9.

 Encadrés
Encadrés