Blépharite : très fréquente
Si l’atteinte est postérieure, il s’agit d’un dysfonctionnement des glandes de Meibomius (glandes sébacées du bord libre palpébral), induisant un épaississement du meibum, constituant lipidique essentiel des larmes, et donc une instabilité du film lacrymal.
La blépharite peut également être antérieure, marquée par une inflammation du bord libre, avec des croûtes ou des squames à la base des cils. Chez certains patients, elle peut être mixte. Elle est souvent associée à des pathologies cutanées, notamment la rosacée et la dermite séborrhéique.
Le traitement repose sur les larmes artificielles de substitution à base de méthylcellulose, carbomère ou acide hyaluronique, ainsi que sur des soins locaux (massages quotidiens après réchauffement des paupières avec des compresses ou un masque chauffant).
Eczémas : de contact ou atopique ?
La dermatite atopique évolue par poussées prurigineuses sur un fond chronique. La peau est épaissie et cartonnée, siège de vésicules excoriées, de fissures et de squames. Le bord libre palpébral est aussi épaissi, avec une madarose (perte des cils) et un dysfonctionnement meibomien. L’atteinte oculaire doit être systématiquement recherchée car très fréquente et potentiellement grave (kératoconjonctivite). Traitement de la peau : crèmes hydratantes, dermocorticoïdes de classe 3 ou 4 et immunosuppresseurs inhibiteurs de la calcineurine topiques (tacrolimus, Protopic 0,03 %). Sur le plan oculaire : rinçages, collyres anti- allergiques, antidégranulants mastocytaires, antihistaminiques H1 ou double action, corticoïdes topiques (prescription ophtalmologique), ou ciclosporine en collyre (idem).
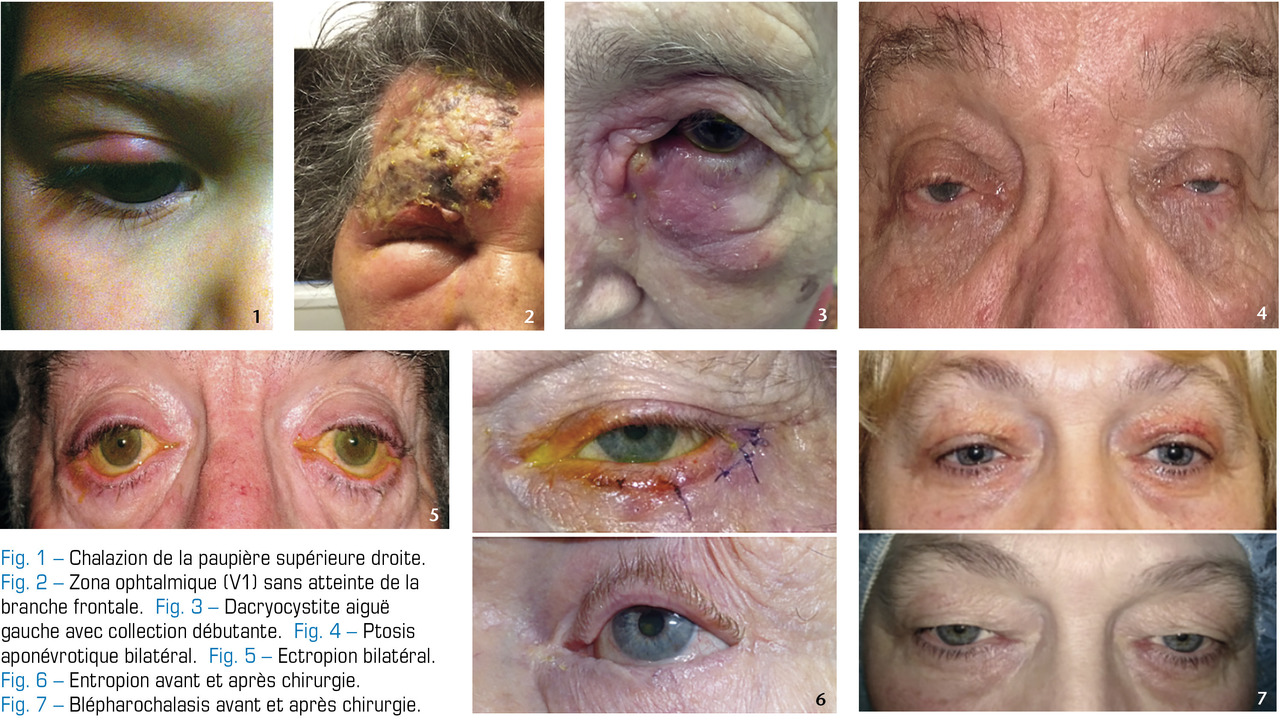
Chalazion : bénin
La prise en chargerepose sur des massages après réchauffement des paupières par des compresses chaudes ou un masque chauffant. Une pommade à base de corticoïde (Frakidex, Maxidrol, Sterdex, Tobradex) peut être appliquée, 2 ou 3 fois par jours pendant 10 jours. Une excision chirurgicale sous anesthésie locale est envisagée en cas d’enkystement important malgré un traitement médical bien conduit.
Orgelet : toujours infectieux
Le patient consulte pour une rougeur et un œdème du bord libre palpébral accompagnés d’une tuméfaction de la base d’un cil. La collection purulente forme rapidement un point blanc. La douleur peut être vive. Non ou mal traité, il peut se compliquer d’une cellulite (extension de l’infection à la paupière).
La prise en charge repose sur l’application d’une pommade antibiotique (cyclines ; aminosides, Tobrex 3 x/j) pendant 7 à 10 jours. Diabète et immunodépression doivent être recherchés s’il est récidivant.
Zona ophtalmique : traiter vite !
Après une phase prodromique (céphalée, dysesthésies, fièvre…), une éruption vésiculo-croûteuse apparaît généralement dans le dermatome du nerf ophtalmique V1 (dépendant lui-même du nerf trijumeau V ;
Un œil rouge et douloureux ou une baisse d’acuité visuelle imposent un examen ophtalmologique urgent, à la recherche d’une conjonctivite, d’une kératite, d’une épisclérite, voire d’une uvéite.
Le traitement repose sur le valaciclovirper os, administré précocement dès l’éruption (2 comprimés de 500 mg matin, midi et soir, à adapter à la fonction rénale) pendant 7 jours afin de limiter notamment le risque d’algie post-zostérienne. Des soins locaux cutanés antiseptiques (chlorhexidine), des lavages oculaires et un traitement lubrifiant par larmes artificielles peuvent être également prescrits.
Dacryocystite aiguë: canal bouché ?
Une antibiothérapie est indiquée (Augmentin 1 g, 3 fois par jour pendant 7 jours). En cas d’abcédation sans fistulisation à la peau, une dacryocystotomie (incision du sac lacrymal, avec drainage chirurgical) est parfois nécessaire. Une fois l’épisode aigu résolu, une dacryocystorhinostomie (désobstruction chirurgicale du canal lacrymonasal) est réalisée à distance. Celle-ci consiste à faire communiquer, par une large ouverture dans la paroi osseuse, le sac lacrymal et la fosse nasale et à aboucher ce dernier à la muqueuse nasale, court-circuitant ainsi le canal lacrymonasal obturé.
anomalies de la statique papébrale
Ptosis
Mécanismes le plus fréquemment en cause : atteinte aponévrotique, due à un vieillissement « physiologique » des tissus (désinsertion de l’attache du muscle au tarse, relâchement de l’aponévrose) ; dysfonctionnement du muscle de Müller (muscle secondaire releveur de la paupière, d’innervation sympathique ; les manifestations sont alors plus modérées).
Plus rarement, une paralysie du nerf oculomoteur (dans ce cas, on retrouve d’autres signes comme une diplopie ou un réflexe photomoteur altéré), une myopathie ou une pathologie de la jonction neuromusculaire (type myasthénie) sont impliquées. Des formes congénitales, présentes dès la naissance, nécessitent un suivi au long cours car elles peuvent être responsables d’une amblyopie (dégradation importante de la vue sans atteinte du nerf optique ou de la cornée).
Le ptosis provoque une gêne visuelle par recouvrement partiel ou total de la pupille, conduisant à une position compensatrice de la tête (rejetée en arrière pour dégager l’aire pupillaire), responsable de troubles cervicaux. Les patients se plaignent également d’un impact esthétique.
Il faut éliminer une cause grave ou secondaire (atteinte neurologique), rechercher et traiter les pathologies associées (notamment une myasthénie).
Les approches chirurgicales dépendent du type de ptosis : geste direct sur le muscle releveur lors des relâchements aponévrotiques (réinsertion musculaire, raccourcissement de l’aponévrose), résection conjonctivo-müllérienne dans les atteintes du muscle de Müller ou suspension au muscle frontal si le déficit du muscle releveur est très marqué.
Ectropion
– involutionnel : le plus courant, il correspond à un relâchement tissulaire dû au vieillissement, avec augmentation de la laxité de la paupière inférieure ;
– cicatriciel, lié à la rétraction des tissus adjacents (brûlures, traumatismes…) ;
– paralytique, par perte de l’innervation du nerf facial (dans les paralysies faciales).
Il engendre un larmoiement chronique par effet toboggan (dû à l’aspect « en corniche » de la paupière) et par éloignement du point lacrymal du globe oculaire, le drainage ne s’effectuant plus correctement. À terme, la conjonctive palpébrale éversée au contact de l’air se kératinise et devient ainsi traumatisante pour la cornée. Le traitement est chirurgical.
Entropion
Les causes sont surtout involutionnelles ou séniles, par altérations tissulaires ou dérèglements musculaires innervationnels (les spasmes du muscle orbiculaire font enrouler de façon intermittente puis définitive la paupière et les cils vers la cornée) ; ou cicatricielles (après un traumatisme ou une infection comme dans le cas du trachome).
Il touche principalement la paupière inférieure et dans des cas exceptionnels celle supérieure. Il se traduit par une irritation parfois dramatique (ulcère, abcès) de la cornée, secondaire au frottement des cils sur le tissu conjonctif cornéen, qui donne la sensation de grain de sable ou de corps étranger.
La chirurgie vise à réorienter les cils vers l’extérieur.
Blépharochalasis
Le traitement, chirurgical, peut être pris en charge par la Sécurité sociale s’il est accompagné de troubles du champ visuel (qui doivent être objectivés par un examen spécifique). l
Traiter les larmoiements de l’enfant ?
Le larmoiement chronique est une accumulation anormale de larmes dans la fente palpébrale donnant un regard « brillant ».1, 5 Au maximum, ces dernières s’écoulent spontanément sur la joue (épiphora), en dehors du pleurer de relation qui est physiologique ; 20 % des enfants naissent avec un obstacle dans les voies lacrymales, en général au niveau de la valve de Hasner. Ces anomalies d’écoulement sont bénignes ; elles se compliquent très rarement d’infection et se résolvent le plus souvent spontanément avant l’âge de 1 an. Toutefois, il faut exclure d’autres étiologies : conjonctivite avec rougeur oculaire, kératite avec douleurs et photophobie, et surtout glaucome congénital dont les signes peuvent être insidieux au début mais dont la prise en charge spécialisée est une urgence.
Des massages en regard du point lacrymal peuvent être pratiqués par les parents, mais leur efficacité n’est pas démontrée. Des collyres antiseptiques sont parfois prescrits.
À partir de l’âge de 10 mois, un sondage des voies lacrymales sous anesthésie au masque peut être envisagé, afin d’explorer et traiter le larmoiement. Le taux de succès est important.
2. Bourcier T, Bodaghi B, Bron A, et al. Les infections oculaires. Tome 1, BSOF. Groupe CIEL; 2010: 219 p.
3. Leatherbarrow B, et al. Oculoplastic Surgery, 2nd ed. Londres: Informa healthcare; 2011: 376 p.
4. Galatoire O. Chirurgie du regard. Rapport SFO 2016. Paris: Elsevier Masson; 2016: 256 p.
5. Denis D, Bui Quoc E, Aziz-Alessi A, et al. Ophtalmologie pédiatrique. Rapport SFO 2017. Paris: Elsevier Masson; 2017: 944 p.

 Encadrés
Encadrés