Définition et physiopathologie
La péritonite aiguë est l’inflammation aiguë du péritoine, par contamination bactérienne ou fungique de la cavité.
Très souvent secondaire, elle survient par perforation d’un organe creux, le plus souvent l’appendice chez l’enfant ou, plus rarement, un diverticule de Meckel ; ou elle complique une occlusion non traitée telle une invagination intestinale aiguë, une occlusion sur bride, des hernies étranglées, un volvulus.
D’autres causes plus rares sont possibles : perforation d’ulcères gastroduodénaux, iatrogène, postopératoire.
Les péritonites primitives, à pneumocoque, par exemple, sont beaucoup plus rares. Le mode de contamination est principalement hématogène, mais des mécanismes lymphatiques ou ascendant par le tractus génital chez la fille, ont également été évoqués. Le traitement médical peut alors être suffisant, à condition qu’une origine secondaire à la péritonite soit formellement exclue, ce qui est rarement possible en pratique courante, le tableau clinique ressemblant très souvent chez l’enfant à une péritonite appendiculaire.
Très souvent secondaire, elle survient par perforation d’un organe creux, le plus souvent l’appendice chez l’enfant ou, plus rarement, un diverticule de Meckel ; ou elle complique une occlusion non traitée telle une invagination intestinale aiguë, une occlusion sur bride, des hernies étranglées, un volvulus.
D’autres causes plus rares sont possibles : perforation d’ulcères gastroduodénaux, iatrogène, postopératoire.
Les péritonites primitives, à pneumocoque, par exemple, sont beaucoup plus rares. Le mode de contamination est principalement hématogène, mais des mécanismes lymphatiques ou ascendant par le tractus génital chez la fille, ont également été évoqués. Le traitement médical peut alors être suffisant, à condition qu’une origine secondaire à la péritonite soit formellement exclue, ce qui est rarement possible en pratique courante, le tableau clinique ressemblant très souvent chez l’enfant à une péritonite appendiculaire.
Diagnostic clinique
Anamnèse et histoire clinique
En cas de perforation haute, gastrique ou duodénale, la contracture s’installe rapidement après la survenue des douleurs et avant la fièvre, c’est la péritonite « chimique », par irritation massive directe du liquide gastrique ou de la bile, extrêmement corrosif, qui devient secondairement septique.
À l’inverse, en cas de tableau appendiculaire, de loin le plus fréquent, les signes généraux s’installent en premier. À l’interrogatoire, on retrouve la notion de douleurs qui débutent en péri-ombilical puis migrent en fosse iliaque droite, et s’étendent ensuite aux autres cadrans de l’abdomen. La fièvre, initialement autour de 38,5 °C, se majore, les vomissements s’intensifient, et l’état général s’altère. Le ventre se ballonne progressivement, la défense, initialement localisée, se généralise, et la contracture à proprement parler ne s’installe que tardivement.
Enfin, en cas de complication d’occlusion non traitée, l’histoire clinique est celle de la cause : invagination, volvulus, hernie étranglée, occlusion sur bride, avec apparition secondaire de fièvre, syndrome inflammatoire, météorisme et défense, se généralisant secondairement avant de laisser la place tardivement à la contracture des muscles abdominaux.
En l’absence de traitement étiologique, la péritonite va évoluer naturellement vers le choc septique, accentué par une part hypovolémique du fait des vomissements itératifs et de l’intolérance alimentaire.
À l’inverse, en cas de tableau appendiculaire, de loin le plus fréquent, les signes généraux s’installent en premier. À l’interrogatoire, on retrouve la notion de douleurs qui débutent en péri-ombilical puis migrent en fosse iliaque droite, et s’étendent ensuite aux autres cadrans de l’abdomen. La fièvre, initialement autour de 38,5 °C, se majore, les vomissements s’intensifient, et l’état général s’altère. Le ventre se ballonne progressivement, la défense, initialement localisée, se généralise, et la contracture à proprement parler ne s’installe que tardivement.
Enfin, en cas de complication d’occlusion non traitée, l’histoire clinique est celle de la cause : invagination, volvulus, hernie étranglée, occlusion sur bride, avec apparition secondaire de fièvre, syndrome inflammatoire, météorisme et défense, se généralisant secondairement avant de laisser la place tardivement à la contracture des muscles abdominaux.
En l’absence de traitement étiologique, la péritonite va évoluer naturellement vers le choc septique, accentué par une part hypovolémique du fait des vomissements itératifs et de l’intolérance alimentaire.
Examen clinique
Le tableau clinique typique comprend :
- altération de l’état général : enfant apathique, abattu, asthénique, teint gris ;
- fièvre, le plus souvent > 39 °C ;
- douleurs abdominales localisées ou diffuses ;
- nausées, vomissements ;
- contracture abdominale, pathognomonique, mais qui peut manquer, surtout en début d’évolution, ou chez les enfants de moins de 3 ans ;
- défense localisée ou généralisée, précédant la contracture ;
- météorisme abdominal, par iléus ou en cas de péritonite compliquant une occlusion.
- hémodynamiques : tachycardie, allongement du temps de recoloration cutanée, extrémités froides, marbrure, oligurie, trouble de la conscience, plus tardivement hypotension artérielle ;
- déshydratation : troisième secteur (occlusion), vomissements.
Examens complémentaires
Le diagnostic de péritonite est le plus souvent clinique, mais certains examens sont utiles pour orienter l’enquête étiologique et guider le traitement médical de l’infection et le traitement chirurgical de la cause.
Hémogramme et protéine C réactive (CRP)
Ils sont utiles pour évaluer l’intensité du syndrome inflammatoire et donner un point de départ évolutif pour juger de l’efficacité du traitement antibiotique.
Abdomen sans préparation (ASP)
L’ASP n’a pas sa place dans le diagnostic de péritonite de l’enfant en dehors de rares cas particuliers. Chez le nouveau-né (v . Focus ), il est utile pour rechercher un pneumopéritoine, une perforation spontanée ou sur entérocolite ulcéronécrosante, une pneumatose. L’ASP est également utile en salle de déchocage d’un polytraumatisé instable ne pouvant aller au scanner, à la recherche de pneumopéritoine témoignant d’une perforation traumatique.
Échographie abdominale
C’est l’examen de première intention et le plus souvent suffisant en cas de péritonite appendiculaire, de péritonite compliquant une invagination intestinale aiguë ou un volvulus.
Scanner abdominal
Le scanner est inutile en cas de tableau clinique d’appendicite, de complication d’occlusion mécanique typique à l’interrogatoire (invagination), ou en postopératoire précoce (< 48 heures). Son indication est discutée en cas de tableau atypique pour guider le geste chirurgical, d’occlusion mécanique non formellement identifiée, de suspicion d’iatrogénie, ou en postopératoire différé (> 48 heures). Il ne doit pas retarder la prise en charge chirurgicale. En cas de doute, l’exploration chirurgicale reste la règle.
Le scanner est systématiquement réalisé en cas de tableau péritonéal compliquant un traumatisme avec cinétique importante (accident sur la voie publique avec vitesse > 30 km/h, défenestration) et en cas de suspicion de lésion d’organe plein associée (fracture de rate, hépatique, rénale).
Le scanner est systématiquement réalisé en cas de tableau péritonéal compliquant un traumatisme avec cinétique importante (accident sur la voie publique avec vitesse > 30 km/h, défenestration) et en cas de suspicion de lésion d’organe plein associée (fracture de rate, hépatique, rénale).
Traitement
Préopératoire
Il est instauré dès que le tableau péritonéal est identifié cliniquement : pose d’une sonde nasogastrique, de voies d’abord veineuses périphériques. L’enfant est mis à jeun, perfusé pour rééquilibration hydro-électrolytique. Une expansion volémique est réalisée en cas de défaillance hémodynamique, et la diurèse est monitorée. Le passage en soins intensifs, déchocage ou réanimation est nécessaire en cas de choc septique compliquant le tableau péritonéal.
Une pluri-antibiothérapie probabiliste large spectre est débutée, ciblant les germes digestifs, variant selon les centres et l’écologie bactérienne locale, le plus souvent associant en première ligne une céphalosporine de 3e génération, un imidazolé, et un aminoside. En cas de choc septique, la céphalosporine de 3e génération et l’imidazolé peuvent être remplacés d’emblée par l’association pipéracilline-tazobactam, associée à un aminoside.
Une pluri-antibiothérapie probabiliste large spectre est débutée, ciblant les germes digestifs, variant selon les centres et l’écologie bactérienne locale, le plus souvent associant en première ligne une céphalosporine de 3e génération, un imidazolé, et un aminoside. En cas de choc septique, la céphalosporine de 3e génération et l’imidazolé peuvent être remplacés d’emblée par l’association pipéracilline-tazobactam, associée à un aminoside.
Traitement chirurgical
Le traitement chirurgical est entrepris chez un patient stabilisé, le plus souvent après les investigations paracliniques, sauf en cas d’urgence majeure.
Il consiste en :
Il consiste en :
- toilette péritonéale : aspiration du pus, effondrement des cloisons ;
- exploration de la cavité péritonéale : recherche de l’étiologie ;
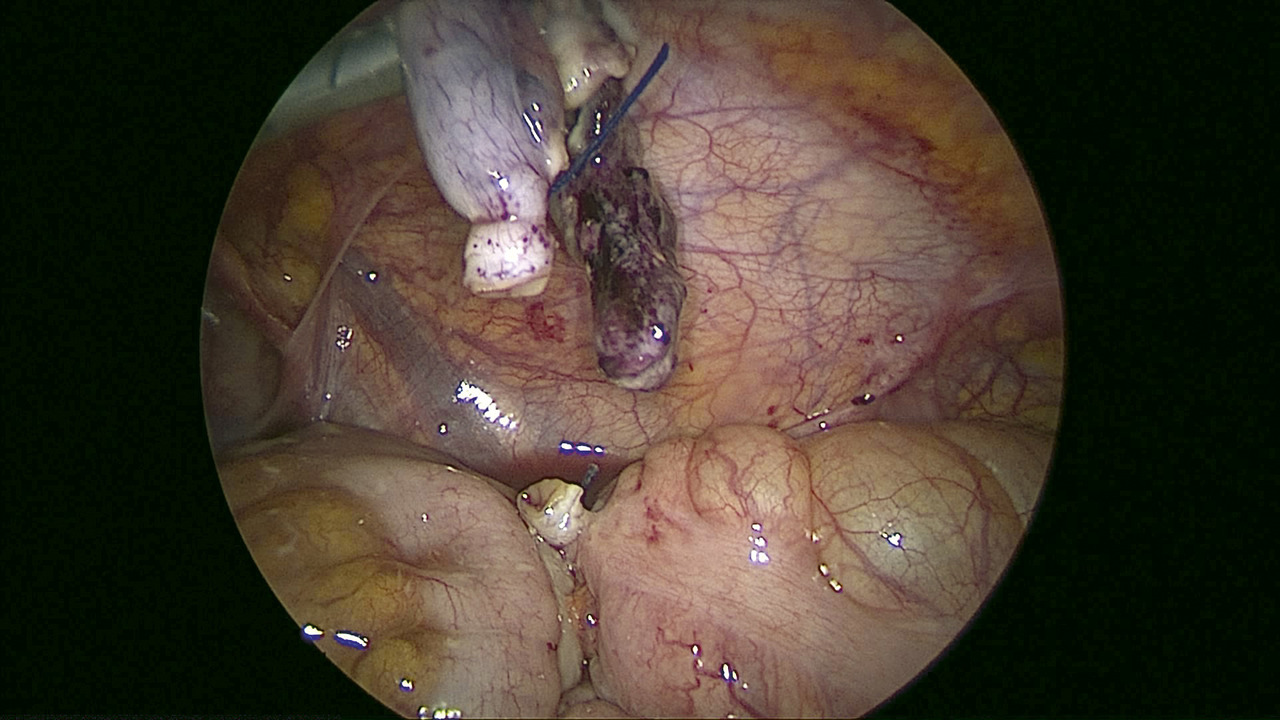
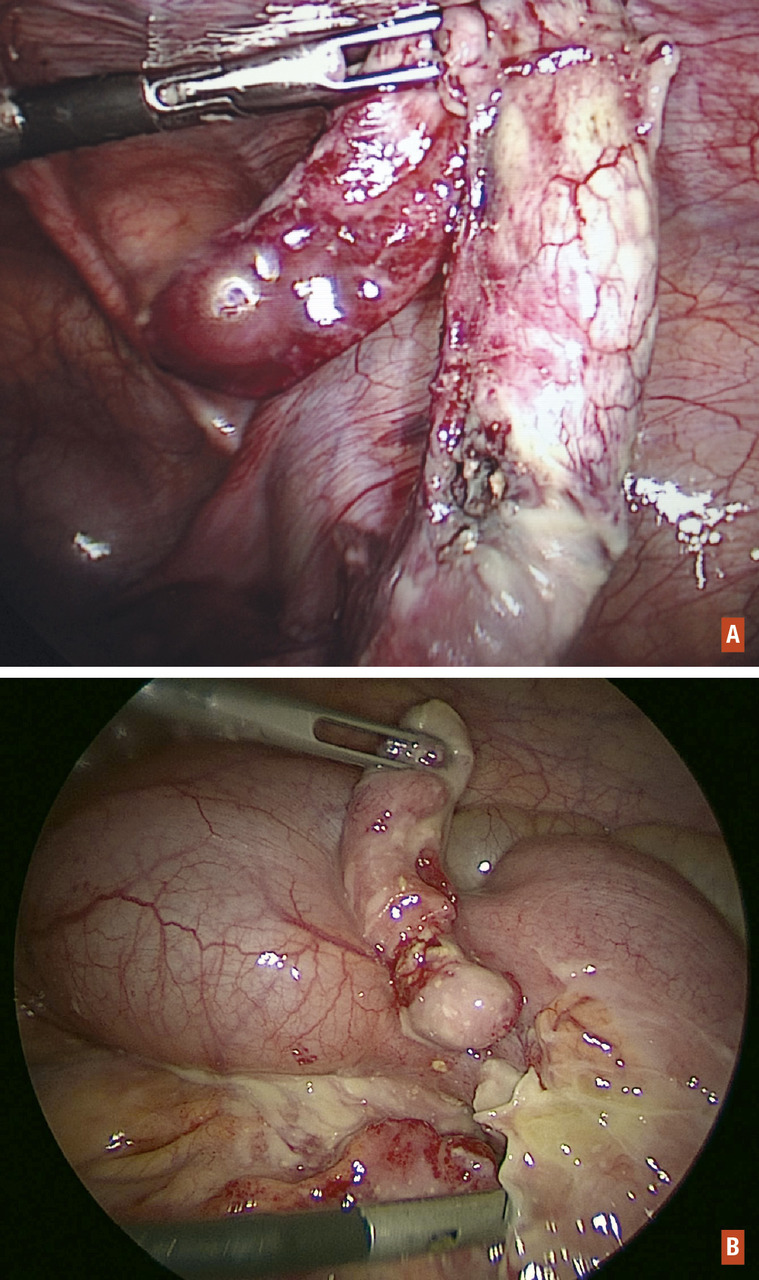
- traitement étiologique : appendicectomie (
fig. 1 ), résection de diverticule de Meckel, résection de grêle nécrosé (post-occlusion, volvulus, IIA compliquée, entérocolite ulcéronécrosante, etc.) ;
- rarement, une dérivation digestive (stomie) est nécessaire : en cas de résection digestive nécessaire et état général ou abdominal précaire ou pour le traitement de certaines causes (maladie de Hirschsprung).
Traitement médical
L’antibiothérapie probabiliste à large spectre est poursuivie et, secondairement adaptée aux prélèvements peropératoires le cas échéant, pour une durée variable selon la cause et l’évolution médicale. En cas de péritonite appendiculaire, le traitement classique repose sur 5 jours d’antibiothérapie, éventuellement prolongé si besoin.
Un traitement antifungique peut être associé, à discuter immédiatement en cas de perforation haute (estomac, œsophage), ou plus tard en cas de persistance d’une fièvre élevée en plateau à 40 °C en postopératoire, assez évocatrice d’infection fungique, d’hyperleucocytose majeure prolongée ou d’inefficacité de plusieurs lignes de traitement antibiotique bien conduit.
Un traitement antifungique peut être associé, à discuter immédiatement en cas de perforation haute (estomac, œsophage), ou plus tard en cas de persistance d’une fièvre élevée en plateau à 40 °C en postopératoire, assez évocatrice d’infection fungique, d’hyperleucocytose majeure prolongée ou d’inefficacité de plusieurs lignes de traitement antibiotique bien conduit.
Traitement médical sans traitement chirurgical
Il est surtout l’apanage de la péritonite primitive compliquant un syndrome néphrotique, car son identification au décours d’une poussée de l’atteinte rénale est évocatrice et permet de bien l’identifier. Les autres péritonites primitives pourraient être traitées médicalement, mais la principale difficulté est de ne pas méconnaître une péritonite secondaire, de très loin plus fréquente, nécessitant une intervention chirurgicale urgente, et sans point d’appel clinique ou paraclinique spécifique pour les différencier.
Complications
Précoces
Abcès postopératoire
Complication fréquente, l’abcès postopératoire est suspecté en cas de non-disparition ou de réapparition de la fièvre en postopératoire, réaugmentation des douleurs, éventuellement associé à des signes d’irritation locale en fonction de sa localisation : défense par irritation directe de la paroi, signes fonctionnels urinaires, diarrhées en cas de localisation dans le cul-de-sac de Douglas, douleur à l’inspiration profonde, irradiant vers l’épaule pour la localisation sous-phrénique.Syndrome du 5e jour
Lié à une nécrose d’un moignon appendiculaire ou d’un segment intestinal anastomosé, il est responsable d’une péritonite postopératoire.Sepsis
La mobilisation de tissus infectés lors de la chirurgie, en particulier en cas de décloisonnement d’abcès profond, peut favoriser la translocation de germes et un sepsis per- ou postopératoire précoce, dont le diagnostic et le traitement précoce sont indispensables.Éviscération et éventration sur les cicatrices chirurgicales
Défauts de cicatrisation de l’aponévrose refermée, elles sont favorisées par une fermeture abdominale sous tension, la dénutrition préopératoire ou un état général très altéré, et/ou par un défaut de fermeture du plan aponévrotique. L’éviscération, extériosation intestinale précoce, nécessite une reprise chirurgicale en urgence. L’éventration, hernie acquise des viscères par un défect aponévrotique postopératoire, survient généralement un peu plus tardivement, la peau étant cicatrisée. Chez l’enfant de moins de 2 ans, l’éventration peut se fermer d’elle-même avec la croissance de la paroi abdominale, d’autant plus qu’elle est de petite taille. Sinon, une chirurgie est indiquée.À long terme
Brides
Comme après toute chirurgie abdominale, mais d’autant plus que l’inflammation est importante, les péritonites entraînent la formation d’adhérences et de brides intra-abdominales, pouvant être responsables à distance d’occlusion sur bride, de douleurs récidivantes, ou de trouble de la fertilité chez la fille.Trouble de fertilité chez la fille
Les antécédents de péritonites pelviennes sont une cause possible d’infertilité féminine, les adhérences post-péritonite pouvant aboutir à une obstruction tubaire.Étiologie
Péritonite appendiculaire (fig. 2)
C’est la première cause de péritonite chez l’enfant. L’histoire de la maladie et l’examen clinique sont en faveur : douleurs péri- ombilicales, migrant en fosse iliaque droite, associées à une fébricule (38-38,5 °C) et à des nausées, vomissements. La défense en fosse iliaque droite, parfois remplacée par une psoïtis pour les formes rétrocæcales, se généralise progressivement à tout l’abdomen, avant de céder la place à une contracture en absence de traitement. Le diagnostic repose majoritairement sur la clinique, aidé de la recherche d’un syndrome inflammatoire biologique (hyperleucocytose, élévation de la CRP) et de l’échographie. Le scanner abdominal, moins performant que l’échographie en pédiatrie, et irradiant, n’a pas sa place de première intention dans l’exploration d’une péritonite appendiculaire chez l’enfant. Le traitement repose, outre l’antibiothérapie et la rééquilibration hydroélectrolytique, sur l’appendicectomie et la toilette péritonéale.
Chez les enfants de moins de 3 ans la défense et la contracture manquent très fréquemment. Le tableau qui prédomine est celui d’une occlusion fébrile. Toute occlusion fébrile de l’enfant doit faire évoquer une péritonite appendiculaire jusqu’à preuve du contraire.
Chez les enfants de moins de 3 ans la défense et la contracture manquent très fréquemment. Le tableau qui prédomine est celui d’une occlusion fébrile. Toute occlusion fébrile de l’enfant doit faire évoquer une péritonite appendiculaire jusqu’à preuve du contraire.
Péritonite par perforation de Meckel
L’histoire clinique ressemble à celle d’une péritonite appendiculaire. L’échographie permet parfois de voir le diverticule, mais il est difficile de ne pas le confondre avec l’appendice. C’est généralement la constatation chirurgicale d’un appendice d’allure sain malgré une péritonite évidente qui fait explorer l’iléon terminal à sa recherche et qui redresse le diagnostic. Le traitement spécifique repose sur la résection complète du diverticule de Meckel, emportant le plus souvent le segment iléal qui en est porteur.
Complication d’une occlusion « mécanique » non diagnostiquée ou insuffisamment traitée
Il peut s’agir d’une occlusion sur brides avec nécrose et/ou perforation intestinale, d’une invagination intestinale aiguë avec nécrose et perforation du segment invaginé, d’un volvulus avec nécrose totale ou partielle du grêle, ou de causes plus rares d’occlusion mécanique de l’enfant (hernie interne, congénitale ou acquise en postopératoire, bride congénitale, atrésie congénitale ou sténose non diagnostiquée avec perforation de l’anse d’amont).
En règle générale, toute occlusion insuffisamment traitée peut aboutir, par souffrance vasculaire du grêle incarcéré avec nécrose, ou par distension intestinale ou du cæcum en amont de l’obstacle, à une perforation, aboutissant au tableau de péritonite.
L’interrogatoire doit donc rechercher des signes en faveur d’une cause d’occlusion chez l’enfant, non diagnostiquée, ou insuffisamment traitée : tableau typique par crises de l’invagination, antécédent de chirurgie pour les brides, vomissements verts avec ventre plat au début de l’histoire puis rectorragies faisant redouter un volvulus, anomalie intestinale sur les échographies anténatale évoquant certaines causes rares, maladies sténosantes (Crohn) avec syndrome de Koenig en faveur d’une sténose passée inaperçue.
Le traitement étiologique repose sur la résection du tube digestif nécrosé et le traitement de la cause de l’occlusion : désinvagination, section de brides, traitement d’un volvulus et de son facteur favorisant.
En règle générale, toute occlusion insuffisamment traitée peut aboutir, par souffrance vasculaire du grêle incarcéré avec nécrose, ou par distension intestinale ou du cæcum en amont de l’obstacle, à une perforation, aboutissant au tableau de péritonite.
L’interrogatoire doit donc rechercher des signes en faveur d’une cause d’occlusion chez l’enfant, non diagnostiquée, ou insuffisamment traitée : tableau typique par crises de l’invagination, antécédent de chirurgie pour les brides, vomissements verts avec ventre plat au début de l’histoire puis rectorragies faisant redouter un volvulus, anomalie intestinale sur les échographies anténatale évoquant certaines causes rares, maladies sténosantes (Crohn) avec syndrome de Koenig en faveur d’une sténose passée inaperçue.
Le traitement étiologique repose sur la résection du tube digestif nécrosé et le traitement de la cause de l’occlusion : désinvagination, section de brides, traitement d’un volvulus et de son facteur favorisant.
Perforation d’un organe creux
Le plus souvent post-traumatique par accident de la voie publique avec décélération brutale, chute de vélo avec impact du guidon en épigastrique (perforation duodénale), défenestration. L’histoire et la mécanique du traumatisme, l’examen abdominal inquiétant avec généralement un météorisme et une défense ou contracture d’installation rapide orientent le diagnostic. L’examen recherche également des signes en faveur de lésions associées intra-abdominales (rupture d’organe plein avec saignement) mais également extra-abdominales : traumatisme crânien grave, lésion rachidienne ou médullaire, lésion thoracique, fractures des membres.
Perforation intestinale d’origine infectieuse
Très rare en France, le diagnostic est beaucoup plus fréquent dans d’autres pays, notamment en zone d’endémie de la fièvre typhoïde, qui est une cause classique de perforation iléale. Le diagnostic est à évoquer en cas de diarrhée fébrile évocatrice dans un contexte de voyage récent en zone d’endémie.
Ulcère gastrique ou duodénal
Très rare chez l’enfant en France, il peut se rencontrer chez l’adolescent, ou dans certains contextes particuliers : ulcère de stress intense de réanimation, maladie néoplasique en cours de traitement. L’interrogatoire et le contexte orientent le diagnostic. Le tableau est celui d’une perforation haute avec douleur brutale, défense et contracture précoce, associée ensuite à de la fièvre. Le scanner abdominal est ici indiqué pour confirmer le pneumopéritoine.
Ingestion de caustiques
Rare aujourd’hui en France, avec le conditionnement des produits caustiques. Le tableau est plutôt dominé par les lésions œsophagiennes, mais en cas d’ingestion massive, la nécrose gastrique peut aboutir à une perforation responsable de péritonite.
Péritonites iatrogènes
Une perforation iatrogène peut compliquer toute chirurgie en particulier lors d'adhésiolyse importante, ou par arc électrique du bistouri électrique, geste traumatique, mise en place de trocart de cœlioscopie. Elle peut également survenir lors de la pose d’un cathéter sus-pubien vésical, d’une gastrostomie endoscopique ou percutanée, par perforation entre l’estomac et la paroi le plus souvent du côlon transverse, par désinsertion d’une gastrostomie en postopératoire (ou d’une jéjunostomie), ou post-biopsie, ou geste de drainage abdominal percutané.
Les signes postopératoires en faveur d’une complication sont précoces, avec une fièvre souvent > 38,5 °C dès le premier jour postopératoire, associé à un iléus, une douleur importante, et une altération de l’état général. La difficulté est de faire la part des choses entre des suites normales d’une intervention éventuellement lourde (ballonnement, fébricule, iléus) et les symptômes précoces de péritonite. L’imagerie précoce après chirurgie abdominale est le plus souvent non contributive et donc inutile les deux premiers jours, de l’air restant de l’intervention pouvant toujours être présent dans l’abdomen. En cas de doute sur la survenue d’une telle complication, surtout devant l’altération de l’état général, plus ou moins une fièvre et une douleur élevée, et a fortiori en cas de défense ou contracture, la reprise chirurgicale est la règle.
L’imagerie après un geste endoscopique ou percutané est en revanche informative, et permet de mettre en évidence un pneumopéritoine et de préciser éventuellement les lésion. Elle peut être réalisée avant le bloc opératoire si elle ne retarde pas déraisonnablement celui-ci.
Les signes postopératoires en faveur d’une complication sont précoces, avec une fièvre souvent > 38,5 °C dès le premier jour postopératoire, associé à un iléus, une douleur importante, et une altération de l’état général. La difficulté est de faire la part des choses entre des suites normales d’une intervention éventuellement lourde (ballonnement, fébricule, iléus) et les symptômes précoces de péritonite. L’imagerie précoce après chirurgie abdominale est le plus souvent non contributive et donc inutile les deux premiers jours, de l’air restant de l’intervention pouvant toujours être présent dans l’abdomen. En cas de doute sur la survenue d’une telle complication, surtout devant l’altération de l’état général, plus ou moins une fièvre et une douleur élevée, et a fortiori en cas de défense ou contracture, la reprise chirurgicale est la règle.
L’imagerie après un geste endoscopique ou percutané est en revanche informative, et permet de mettre en évidence un pneumopéritoine et de préciser éventuellement les lésion. Elle peut être réalisée avant le bloc opératoire si elle ne retarde pas déraisonnablement celui-ci.
Péritonites postopératoires différées
Elle peut survenir par lâchage de suture postopératoire immédiat, témoignant d’un défaut technique de l’anastomose, ou syndrome du 5e jour, avec désunion d’anastomose ou lâchage de moignon appendiculaire par nécrose sous le nœud mis en place de la base appendiculaire ou de la paroi du tube digestif anastomosé. Le tableau survient chez un patient qui allait mieux et dont l’état s’aggrave à nouveau entre le 5e et le 7e jour postopératoire, avec de nouveau survenue de fièvre, douleurs, altération de l’état général, météorisme, puis défense et contracture. Le scanner abdominal permet d’étayer le diagnostic. La reprise chirurgicale est la règle.
Elle peut également survenir par nécrose secondaire d’un organe creux ischémique laissé en place : intestin désinvaginé, désincarcéré d’une bride, détordu après volvulus, etc. Le tableau est assez semblable au syndrome du 5e jour précédemment décrit, et le contexte opératoire d’une viabilité douteuse d’un segment digestif laissé en place oriente le diagnostic. La reprise chirurgicale est nécessaire pour réséquer le segment concerné.
Elle peut également survenir par nécrose secondaire d’un organe creux ischémique laissé en place : intestin désinvaginé, désincarcéré d’une bride, détordu après volvulus, etc. Le tableau est assez semblable au syndrome du 5e jour précédemment décrit, et le contexte opératoire d’une viabilité douteuse d’un segment digestif laissé en place oriente le diagnostic. La reprise chirurgicale est nécessaire pour réséquer le segment concerné.
Péritonite primitive bactérienne
Cause rare, il s’agit d’une péritonite primitive qui survient en absence de perforation ou nécrose intestinale. Le germe responsable le plus connu est le pneumocoque, mais d’autres peuvent être incriminés. Si un traitement médical pourrait être suffisant en cas de diagnostic certain, il est très difficile de l’identifier en pré- opératoire, le tableau ne présentant pas de particularité pathognomonique qui permettrait d’exclure formellement une péritonite secondaire nécessitant un traitement chirurgical. En cas de péritonite à pneumocoque, le tableau clinique est assez proche de celui d’une péritonite appendiculaire, avec un mode d’installation rapide et bruyant : fièvre rapidement élevée, nausées, vomissements, défense, contracture. Peuvent être parfois retrouvés des antécédents récents d’infection respiratoire haute, ou de diarrhée.
Les péritonites primitives peuvent également compliquer l’évolution d’un syndrome néphrotique, les enfants atteints de syndrome néphrotique présentant une sensibilité accrue aux infections liée à leur maladie, par perte d’immunoglobulines et de protéines.
En dehors de ce contexte, le diagnostic est le plus souvent suspecté a posteriori, en cas de péritonite avérée lors de l’exploration chirurgicale en absence de cause retrouvée. L’identification bactériologique du pneumocoque dans le liquide purulent péritonéal prélevé en peropératoire confirme a posteriori le diagnostic de péritonite primitive à pneumocoque.
Les péritonites primitives peuvent également compliquer l’évolution d’un syndrome néphrotique, les enfants atteints de syndrome néphrotique présentant une sensibilité accrue aux infections liée à leur maladie, par perte d’immunoglobulines et de protéines.
En dehors de ce contexte, le diagnostic est le plus souvent suspecté a posteriori, en cas de péritonite avérée lors de l’exploration chirurgicale en absence de cause retrouvée. L’identification bactériologique du pneumocoque dans le liquide purulent péritonéal prélevé en peropératoire confirme a posteriori le diagnostic de péritonite primitive à pneumocoque.
Péritonite tuberculeuse
Isolée ou associée à d’autres localisations, et rare en France, l’atteinte péritonéale de la tuberculose se présente le plus souvent comme un tableau subaigu, associant douleurs abdominales, distension, ascite, fièvre et altération de l’état général.
Plus rarement, des formes aiguës de péritonite tuberculeuse sont possibles, pouvant mimer un tableau chirurgical. Le diagnostic est redressé, lors de l’intervention chirurgicale, devant la constatation d’une miliaire, comportant de nombreux granulomes péritonéaux dont la biopsie confirme l’origine tuberculeuse.
Plus rarement, des formes aiguës de péritonite tuberculeuse sont possibles, pouvant mimer un tableau chirurgical. Le diagnostic est redressé, lors de l’intervention chirurgicale, devant la constatation d’une miliaire, comportant de nombreux granulomes péritonéaux dont la biopsie confirme l’origine tuberculeuse.
Cas particulier de l’immunodéprimé
Chez l’immunodéprimé, et particulièrement le patient neutropénique après chimiothérapie, le tableau de péritonite peut être peu parlant, la neutropénie empêchant la formation de pus, masquant la défense ou la contracture, rendant le diagnostic difficile. La suspicion de péritonite est évoquée devant les douleurs abdominales importantes, la fièvre, l’altération de l’état général. L’imagerie est utile. La chirurgie doit être différée si possible, sous couvert d’un traitement antibiotique large, le temps de sortir d’aplasie, une intervention au décours de celle-ci étant hautement pourvoyeuse de complications septiques mais aussi de défaut de cicatrisation. Elle n’est réalisée en urgence que lorsque le traitement médical ne permet pas de temporiser, sinon, l’intervention est décalée jusqu’à la réapparition des neutrophiles.
Les patients immunodéprimés présentent également une atteinte digestive spécifique, à type de colite (récemment renommé typhlite), de traitement médical mais qui peuvent rarement se compliquer de péritonite par perforation. L’imagerie dans le contexte d’immunodépression en fait le diagnostic.
Les patients immunodéprimés présentent également une atteinte digestive spécifique, à type de colite (récemment renommé typhlite), de traitement médical mais qui peuvent rarement se compliquer de péritonite par perforation. L’imagerie dans le contexte d’immunodépression en fait le diagnostic.
Principaux diagnostics différentiels
Colique néphrétique hyperalgique
L’intensité de la douleur, parfois plus importante au niveau de son irradiation en hémiceinture abdominale, peut parfois être responsable de tableaux d’abdomens pseudochirurgicaux. Les caractéristiques de la douleur à l’interrogatoire, l’hématurie à la bandelette urinaire et la mise en évidence de lithiase urinaire à l’imagerie redressent le diagnostic.
Rupture de grossesse extra-utérine (GEU) chez l’adolescente
L’hémopéritoine occasionné par la rupture de la trompe peut être confondu avec une péritonite. L’interrogatoire, la douleur brutale latéralisée dans un contexte de retard de règles orientent le diagnostic. Les bêta-HCG et l’échographie abdominale permettent de le confirmer.
Crise vaso-occlusive chez le patient drépanocytaire
Elles peuvent être responsables de douleurs abdominales intenses, qui peuvent faire craindre une atteinte péritonéale, d’autant plus si elles surviennent au décours d’une fièvre. L’examen de la paroi abdominale est le plus souvent rassurant, le traitement de la crise et de sa cause favorisante conforte le diagnostic.
Syndrome de Kawasaki
L’atteinte digestive est possible bien que peu fréquente, avec parfois abdomen pseudo-chirurgical. Associé à la fièvre élevée du syndrome de Kawasaki, le tableau peut faire croire à une péritonite, surtout si les atteintes des mains et des pieds et la chéilite ont régressé. C’est leur recherche à l’interrogatoire et à l’examen clinique, et l’absence d’atteinte évidente abdominale parfois en peropératoire, qui réoriente le diagnostic.
Fièvre familiale méditerranéenne
Pouvant associer des douleurs abdominales importantes à de la fièvre, elle peut faire évoquer un tableau chirurgical digestif. L’éventuel contexte familial, l’examen rassurant de la paroi abdominale, la répétition des accès fébriles et l’aspect crénelé de la courbe de température permettent d’évoquer le diagnostic.
Points forts
Péritonite aiguë chez l’enfant et chez l’adulte
POINTS FORTS À RETENIR
En dehors d’un contexte de prématurité, iatrogène ou post-traumatique, le premier diagnostic étiologique de péritonite est l’appendicite aiguë chez l’enfant.
Le diagnostic de péritonite est clinique, aidé d’examens complémentaires variant selon l’âge, le contexte.
L’examen clinique initial doit éliminer en urgence des symptômes de choc septique ou hypovolémique compliquant la péritonite, dont le traitement est une priorité.
En dehors de contexte particulier, le traitement chirurgical, chez un patient stabilisé, encadré par un traitement antibiotique large, reste la règle.

 Encadrés
Encadrés