La pathologie respiratoire au cours de la mucoviscidose représente encore l’essentiel de la morbidité et de la mortalité.1 La répétition des exacerbations respiratoires depuis l’enfance jusqu’à l’âge adulte accélère le déclin de la fonction respiratoire et favorise l’apparition de lésions radiologiques irréversibles telles que les dilatations des bronches (DDB).
Place des examens d’imagerie thoracique dans le suivi programmé
Il n’existe pas actuellement de recommandations sur l’organisation du suivi radiologique des personnes atteintes de mucoviscidose. Une revue exhaustive récente sur le sujet souligne toutefois que la plupart des centres réalisent un scanner thoracique tous les deux à trois ans environ, mais bon nombre d’équipes n’ont pas d’attitude systématique à cet égard.2
La place de la radiographie du thorax dans le suivi « systématique » a beaucoup reculé au cours de ces dernières années. Elle a longtemps été réalisée annuellement, permettant le calcul de scores de sévérité radiologique tels que le score de Brasfield ou celui de Chrispin-Norman. Elle n’apporte malheureusement souvent pas d’informations suffisantes pour modifier la décision médicale, contrairement au scanner thoracique.3
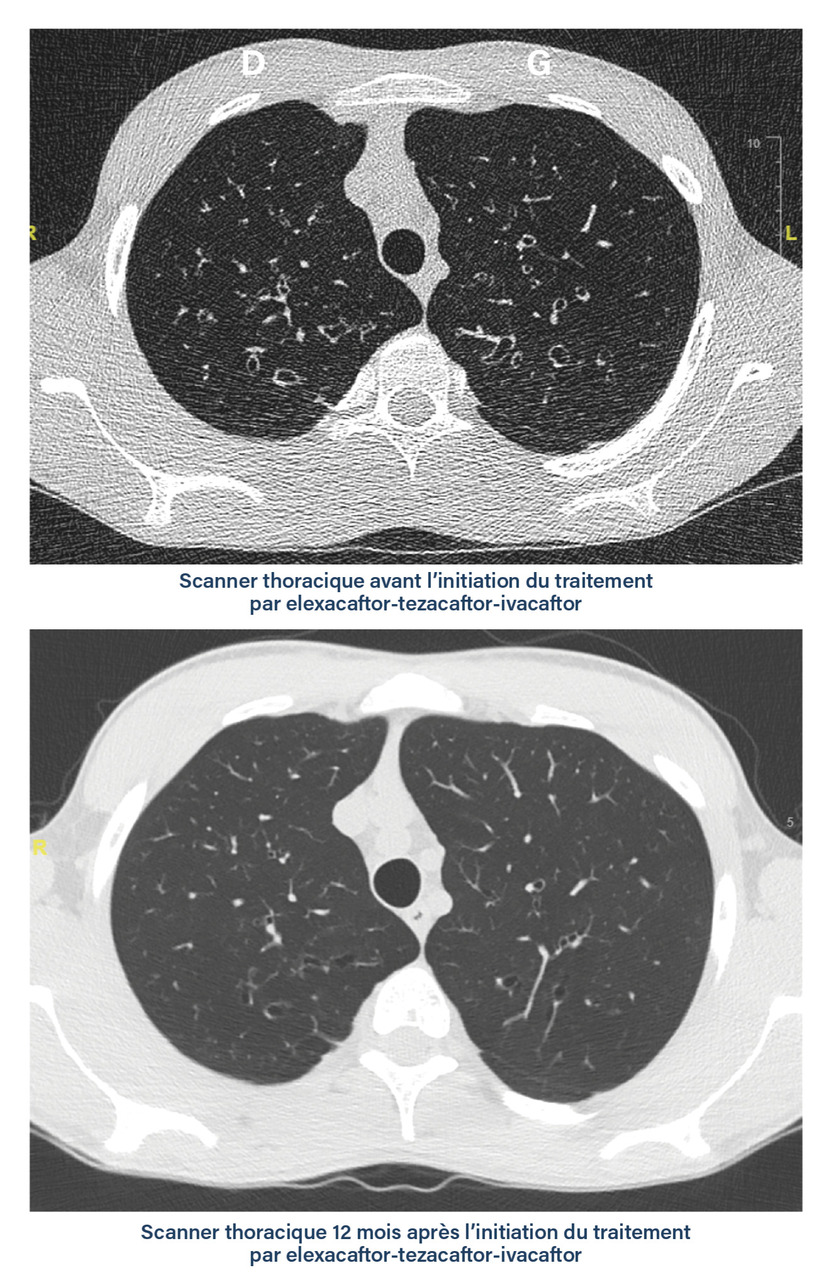
La plus grande sensibilité du scanner thoracique (le plus souvent non injecté) pour détecter des anomalies précoces à des doses de radiations ionisantes réduites (scanner low dose ou ultra low dose) a relégué au second plan la radiographie thoracique.4 Plusieurs types d’anomalie sont visibles sur les scanners thoraciques des patients, et ce dès le plus jeune âge : DDB et épaississement des parois bronchiques, impactions mucoïdes, zones de trappage aérique, atélectasies. Certaines de ces anomalies sont réversibles sous traitement par modulateur de CFTR tel que la triple combinaison par elexacaftor-tezacaftor-ivacaftor (fig. 1).
L’imagerie par résonance magnétique (IRM) connaît un regain d’intérêt pour le suivi des patients, notamment du fait de son caractère non ionisant.5 Toutefois, le nombre limité d’appareils, ainsi qu’un temps d’acquisition plus long et une qualité d’image encore inférieure à celle des scanners en limitent l’utilisation large en routine.
Place des examens d’imagerie thoracique dans les situations médicales urgentes
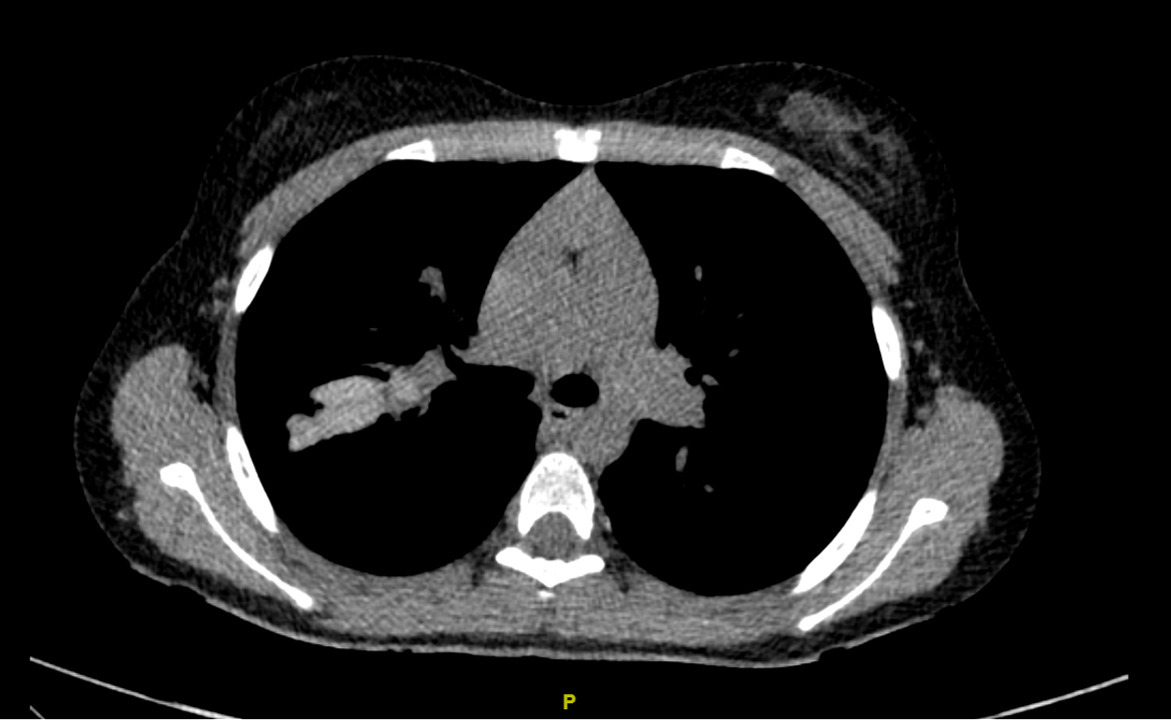
Quelques situations cliniques aiguës peuvent nécessiter la réalisation d’examens d’imagerie thoracique en urgence : c’est le cas notamment des douleurs thoraciques aiguës et des hémoptysies. Le diagnostic d’exacerbation respiratoire ne nécessite le plus souvent pas le recours à des examens radiologiques, mais la non-réponse au traitement bien conduit peut justifier de réaliser une radiographie du thorax ou un scanner thoracique pour rechercher une explication telle que l’aspergillose bronchopulmonaire allergique. Dans ce cas, des signes radiologiques spécifiques peuvent être mis en évidence tels que l’inversion de contraste des impactions mucoïdes (fig. 2).6
La survenue d’une douleur thoracique aiguë doit obligatoirement faire réaliser une radiographie thoracique, à la recherche avant tout d’arguments en faveur d’un pneumothorax. Un scanner thoracique non injecté peut être réalisé en cas de doute. Le pneumothorax survient habituellement chez les patients les plus sévères ; il est exceptionnel chez le nourrisson et le petit enfant atteints de mucoviscidose ; une autre cause de douleur thoracique doit alors être recherchée.
La répétition d’hémoptysies justifie la réalisation d’un angioscanner, y compris lorsque celles-ci sont de faible abondance. Celui-ci permet de localiser le site hémorragique (aspect de verre dépoli) et à guider l’embolisation artérielle.7
2. Ciet P, Bertolo S, Ros M, et al. State-of-the-art review of lung imaging in cystic fibrosis with recommendations for pulmonologists and radiologists from the “iMAging managEment of cySTic fibROsis” (MAESTRO) consortium. Eur Respir Rev 2022;31(163):210173.
3. Bortoluzzi CF, Pontello E, Pintani E, et al. The impact of chest computed tomography and chest radiography on clinical management of cystic fibrosis lung disease. J Cyst Fibros 2020;19(4):641-6.
4. Ciet P, Booij R, Dijkshoorn M, et al. Chest radiography and computed tomography imaging in cystic fibrosis: Current challenges and new perspectives. Pediatr Radiol 2023;53(4):649-59.
5. Dournes G, Walkup LL, Benlala I, et al. The clinical use of lung MRI in cystic fibrosis: What, now, how? Chest 2021;159(6):2205-17.
6. Dournes G, Berger P, Refait J, et al. Allergic bronchopulmonary aspergillosis in cystic fibrosis: MR imaging of airway mucus contrasts as a tool for diagnosis. Radiology 2017;285(1):261-9.
7. Flume PA, Mogayzel PJ Jr, Robinson KA, et al. Cystic fibrosis pulmonary guidelines: Pulmonary complications: Hemoptysis and pneumothorax. Am J Respir Crit Care Med 2010;182(3):298-306.