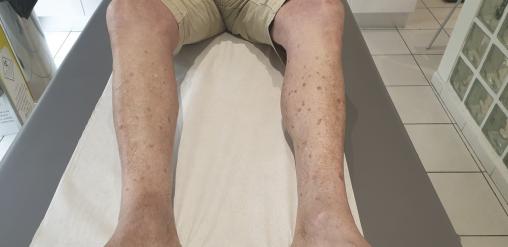
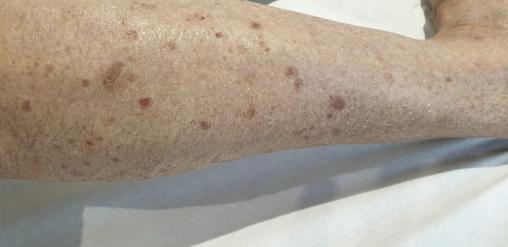
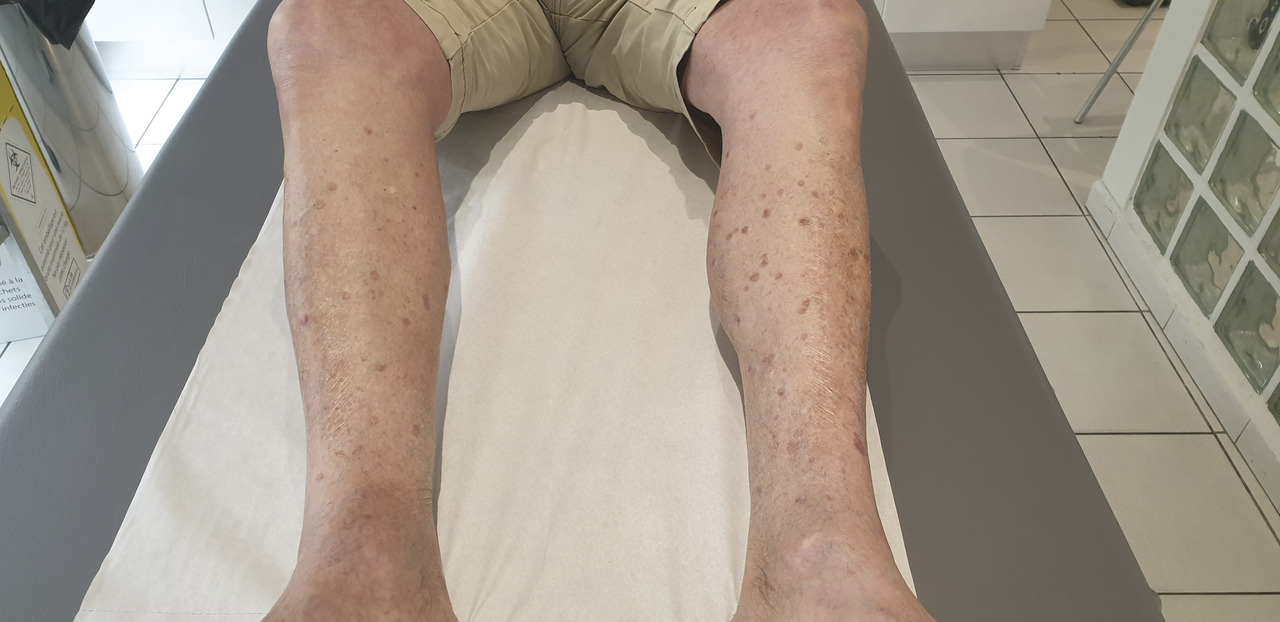
M. G, 77 ans, ayant pour antécédents une cardiopathie ischémique et un adénocarcinome prostatique en rémission, consulte pour des lésions cutanées qui se sont exacerbées depuis quelques semaines – en particulier depuis qu’il sort avec son bateau en pleine mer. Ces lésions sont à type de petites papules bien limitées n’excédant pas 5 mm de diamètre et situées uniquement sur les deux jambes. Elles sont indolentes et non prurigineuses.
Leur aspect et leur localisation sur une zone photo-exposée évoquent un lentigo actinique, mais sans son caractère maculeux. De fait, la biopsie d’un élément est pratiquée et conclut, sur le plan histologique, à une porokératose actinique.
La porokératose est une dermatose rare mais probablement sous-diagnostiquée, résultant d’une anomalie de la kératinisation. Elle survient le plus souvent après 40 ans. L’immunodépression est un facteur favorisant, et une prédisposition génétique existe dans un tiers des cas (mutation du gène de la mévalonate kinase). Son apparition semble toutefois conditionnée à l’exposition aux ultraviolets1 et parfois à des traumatismes mineurs répétés (par exemple la friction due à des vêtements serrés).
Il en existe plusieurs formes (Mibelli, superficielle actinique disséminée, linéaire, ponctuée palmoplantaire, etc.). La plus fréquente est la porokératose superficielle actinique disséminée (PSAD), comme pour le cas de notre patient.2,3
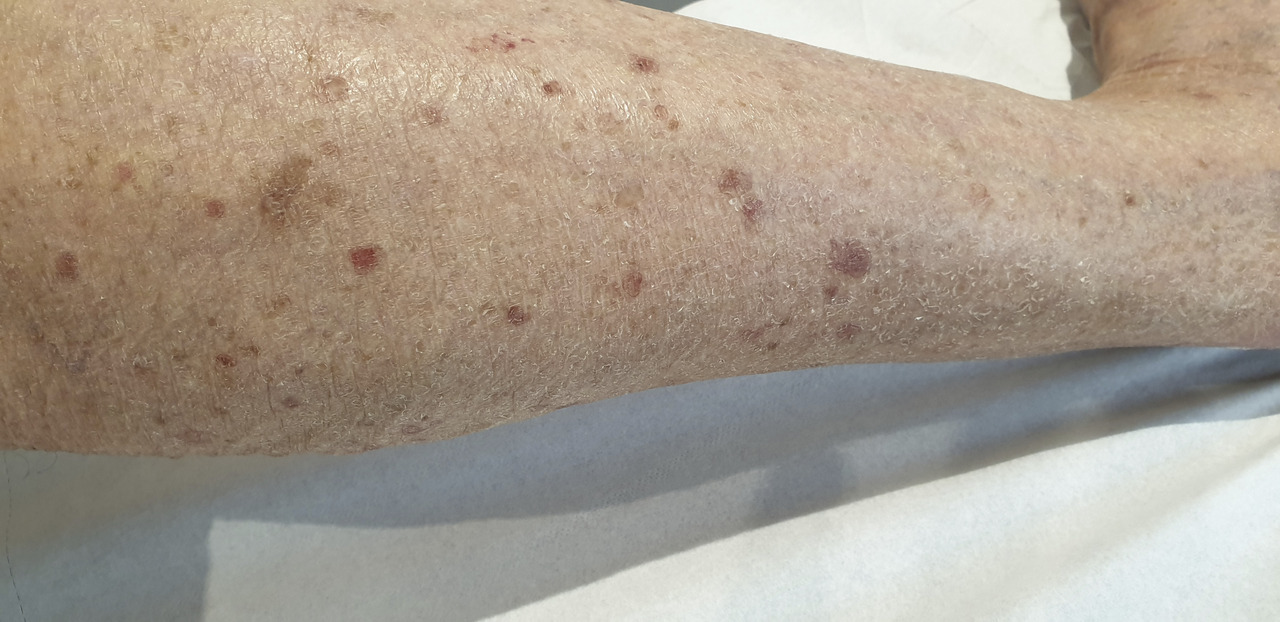
Cliniquement, la PSAD se caractérise par des petites plaques annulaires de 5 à 10 mm de diamètre, avec une bordure kératosique caractéristique (correspondant microscopiquement à la lame cornoïde). Ce bourrelet périphérique prend l’aspect d’un sillon (« le chemin de ronde »).
La zone centrale est le plus souvent atrophique, tandis que la bordure est plus pigmentée.
Les lésions sont indolores mais peuvent être prurigineuses dans un tiers des cas.2
Le diagnostic est avant tout clinique du fait des caractéristiques des lésions. En dermatoscopie, on peut observer un centre d’aspect atrophique et une desquamation des bords de la lésion.4
La certitude diagnostique est toutefois obtenue par un examen anatomopathologique mettant en évidence une « lamelle cornoïde » constituée de cornéocytes parakératosiques étroitement ajustés dans la couche cornée.4
Les diagnostics différentiels sont nombreux : lichen plan hypertrophique, maladie de Bowen, candidose, kératose actinique, allergie de contact, lentigo solaire.
Le pronostic est favorable dans la majorité des cas mais avec un risque, quoique rare, de dégénérescence cancéreuse (carcinome spinocellulaire de type Bowen le plus souvent, ou basocellulaire exceptionnellement).3
Il n’existe pas de traitement spécifique de la PSAD.
Des traitements topiques (imiquimod topique5, 5-fluoro-uracile topique) sont parfois utilisés dans un but esthétique ou pour éviter la dégénérescence néoplasique. L’éviction de l’exposition solaire est toujours préconisée. Enfin, il est nécessaire d’examiner régulièrement le patient afin de dépister une éventuelle transformation maligne.
1. Nicola A, Magliano J. Dermoscopy of Disseminated Superficial Actinic Porokeratosis. Actas Dermosifiliogr 2017;108(5):e33-7.
2. Williams GM, Fillman EP. Porokeratosis. Treasure Island (FL): StatPearls Publishing; 2021 (dernière mise à jour le 11 août 2020).
3. Porokératose actinique superficielle disséminée. Orphanet, août 2020.
4. Le C, Bedocs PM. Disseminated Superficial Actinic Porokeratosis. Treasure Island (FL): StatPearls Publishing; 2021 (dernière mise à jour : 10 août 2020).
5. Riad H, Mansour K, Sada HA, et al. Disseminated Superficial Actinic Porokeratosis on the Face Treated with Imiquimod 5% Cream. Case Rep Dermatol 2013;5(3):283-9.
Une question, un commentaire ?