Dans le champ des troubles rares et complexes du développement et de leurs prises en charge pharmacologiques, le syndrome de Prader-Willi est un exemple paradigmatique.
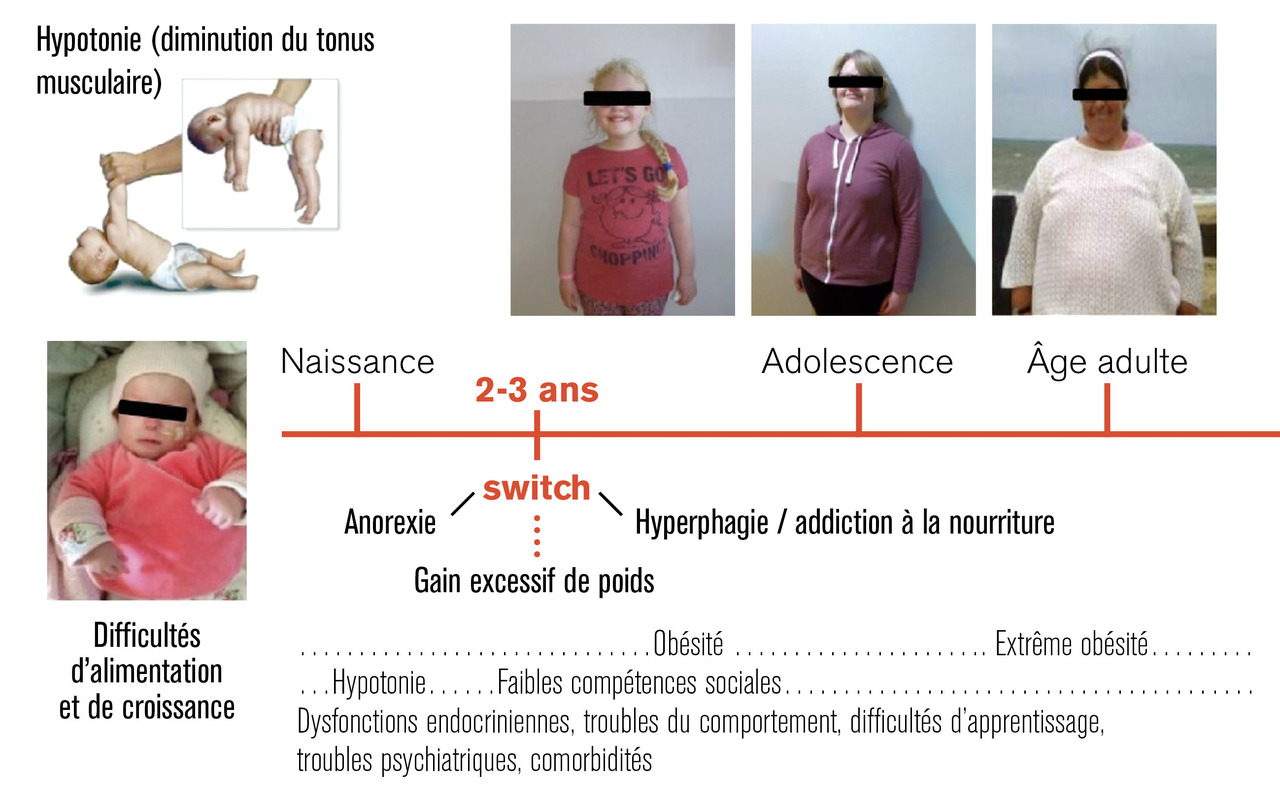
Ce syndrome est un trouble neuro-développemental d’origine génétique (1 enfant sur 20 000 naissances) affectant la région chromosomique 15q11-q13.1 Du fait d’une hypotonie sévère à la naissance et de troubles de la succion-déglutition, le diagnostic est actuellement fait en moyenne à 18 jours de vie en France. Le syndrome de Prader-Willi comprend principalement des troubles endocriniens (dysfonctionnement de l’axe hypothalamo-hypophysaire), des troubles neurodéveloppementaux et psychiatriques. Les troubles alimentaires sont au premier plan, avec une anorexie les premières années de vie et un switch vers l’âge de 2 ou 3 ans, avec ensuite une hyperphagie et une addiction alimentaire entraînant des complications à la fois somatiques liées à l’obésité et comportementales du fait de la pensée prégnante pour la nourriture. Le syndrome de Prader-Willi est marqué également par un niveau élevé d’irritabilité et d’impulsivité, des crises de colère fréquentes, une rigidité de la pensée, des lésions de grattage, des fabulations et des difficultés dans les interactions sociales.2 Sur le plan développemental, on trouve une déficience intellectuelle légère à modérée majoritairement, des troubles instrumentaux (troubles visuo-spatiaux, troubles de l’attention, troubles du langage, de la motricité globale et fine). Les progrès faits récemment dans la connaissance de ce syndrome, le diagnostic et les prises en charge précoces dont le traitement par l’hormone de croissance ont permis une amélioration conséquente de la santé physique et psychique de ces sujets.
Ce syndrome est un trouble neuro-développemental d’origine génétique (1 enfant sur 20 000 naissances) affectant la région chromosomique 15q11-q13.1 Du fait d’une hypotonie sévère à la naissance et de troubles de la succion-déglutition, le diagnostic est actuellement fait en moyenne à 18 jours de vie en France. Le syndrome de Prader-Willi comprend principalement des troubles endocriniens (dysfonctionnement de l’axe hypothalamo-hypophysaire), des troubles neurodéveloppementaux et psychiatriques. Les troubles alimentaires sont au premier plan, avec une anorexie les premières années de vie et un switch vers l’âge de 2 ou 3 ans, avec ensuite une hyperphagie et une addiction alimentaire entraînant des complications à la fois somatiques liées à l’obésité et comportementales du fait de la pensée prégnante pour la nourriture. Le syndrome de Prader-Willi est marqué également par un niveau élevé d’irritabilité et d’impulsivité, des crises de colère fréquentes, une rigidité de la pensée, des lésions de grattage, des fabulations et des difficultés dans les interactions sociales.2 Sur le plan développemental, on trouve une déficience intellectuelle légère à modérée majoritairement, des troubles instrumentaux (troubles visuo-spatiaux, troubles de l’attention, troubles du langage, de la motricité globale et fine). Les progrès faits récemment dans la connaissance de ce syndrome, le diagnostic et les prises en charge précoces dont le traitement par l’hormone de croissance ont permis une amélioration conséquente de la santé physique et psychique de ces sujets.
Dans les premières semaines de la vie, un rôle de l’ocytocine ?
Les prises en charge pharmacologiques varient au fil du développement et selon la symptomatologie rencontrée de l’enfance à l’âge adulte. Devant ce tableau associant dès les premières semaines de vie troubles de la succion, anorexie et troubles des interactions précoces, un intérêt s’est porté sur le rôle que pouvait jouer l’ocytocine, hormone secrétée par l'hypothalamus de la mère au moment de la naissance et de l’allaitement et favorisant le maternage et l’attachement. Selon une récente étude,3 l’administration très précoce d’ocytocine, dans les premières semaines de vie, améliore significativement la succion-déglutition (probablement en augmentant les compétences motrices orales et faciales) et l’envie de manger (en augmentant significativement le taux de ghréline acylée, hormone orexigénique). Sur le plan interactionnel, l’ocytocine améliore l’engagement du nourrisson dans la relation sociale, la sensibilité parentale, la réciprocité dyadique et permet une diminution du retrait du bébé. Ce traitement n’a pas encore d’autorisation de mise sur le marché (AMM) en France et n’est pas commercialisé, mais un autre essai pharmacologique sur un plus grand nombre d’enfants est en cours.
Dans l’enfance
Dans l’enfance et face aux difficultés instrumentales, parallèlement aux prises en charge rééducatives spécifiques (orthophonie, psychomotricité, ergothérapie, orthopsie), les psychostimulants (méthylphénidate) peuvent être prescrits devant des difficultés attentionnelles entravant les acquisitions scolaires et en association aux aménagements scolaires adéquats. Les principaux effets indésirables sont la perte d’appétit, le ralentissement de la croissance et les troubles de l’endormissement. L’effet anorexigène peut en revanche être tout à fait bénéfique dans le syndrome de Prader-Willi.
Sur le plan somatique, la prescription dès l’enfance de l’hormone de croissance a révolutionné la prise en charge de ces patients en permettant d’accélérer la croissance staturale (sujets de petite taille) et d’améliorer la composition corporelle (augmentation du pourcentage de masse musculaire et diminution de la masse grasse). Ce traitement a obtenu un remboursement dans l’indication de ce syndrome depuis 2000. Le traitement est débuté aujourd’hui durant la première année de vie, maintenu à l’adolescence, voire à l’âge adulte.
Sur le plan somatique, la prescription dès l’enfance de l’hormone de croissance a révolutionné la prise en charge de ces patients en permettant d’accélérer la croissance staturale (sujets de petite taille) et d’améliorer la composition corporelle (augmentation du pourcentage de masse musculaire et diminution de la masse grasse). Ce traitement a obtenu un remboursement dans l’indication de ce syndrome depuis 2000. Le traitement est débuté aujourd’hui durant la première année de vie, maintenu à l’adolescence, voire à l’âge adulte.
À l’adolescence et à l’âge adulte
À l’adolescence, les difficultés comportementales peuvent s’exacerber du fait des problèmes alimentaires eux-mêmes majorés et du fait de l’émergence de pathologies psychiatriques débutant à cet âge. C’est par ailleurs une période difficile en lien avec les questions de transition, d’orientation scolaire/professionnelle, de questionnements autour des liens affectifs. Les psychotropes les plus classiquement utilisés sont les antidépresseurs (inhibiteurs sélectifs de la recapture de la sérotonine [ISRS], dont la fluoxétine et la sertraline, qui ont l’AMM chez le sujet jeune) et les antipsychotiques.4 Les benzodiazépines sont contre-indiquées (risque de dépression du système respiratoire). Cependant, cette pratique est l’extrapolation d’études non spécifiques au syndrome de Prader-Willi et est fondée sur l’expérience propre acquise en pratique courante. Les antidépresseurs peuvent être indiqués dans les troubles anxieux, les épisodes dépressifs et les troubles obsessionnels compulsifs. Ils ont l’avantage de ne pas entraîner d’effets indésirables sur l’appétit, voire même des effets anorexigènes pour la fluoxétine (Prozac). Ils pourraient avoir un effet positif sur l’irritabilité et les crises de colère. Les antipsychotiques sont indiqués devant toute symptomatologie psychotique (troubles du spectre de la schizophrénie, troubles bipolaires) ou à visée anti-impulsive devant une irritabilité et des crises de colère. Les doses recommandées de tous les psychotropes, comme dans tout trouble neuro-développemental sont de faibles posologies. Les antipsychotiques doivent être maniés avec grande prudence du fait des effets indésirables de nature métabolique (augmentation de l’appétit et risque de diabète, dyslipidémies, syndrome métabolique) et des risques de ralentissement du transit (occlusion intestinale). Certains antipsychotiques ont un meilleur profil métabolique que d’autres (par exemple l’aripiprazole).5 À l’âge adulte, ces psychotropes trouvent les mêmes indications dans les pathologies psychiatriques.
Une alternative thérapeutique chez l’adolescent et l’adulte est l’utilisation d’un antiépileptique, le topiramate (Epitomax), qui a montré son efficacité sur les compulsions alimentaires dans un premier essai randomisé contrôlé en double aveugle topiramate versus placebo dans une population de sujets adolescents et adultes avec syndrome de Prader-Willi.6
Une alternative thérapeutique chez l’adolescent et l’adulte est l’utilisation d’un antiépileptique, le topiramate (Epitomax), qui a montré son efficacité sur les compulsions alimentaires dans un premier essai randomisé contrôlé en double aveugle topiramate versus placebo dans une population de sujets adolescents et adultes avec syndrome de Prader-Willi.6
Un modèle ?
En conclusion, la prise en charge pharmacologique des sujets atteints de ce syndrome évolue en fonction de la symptomatologie et de chaque étape du développement. Cette perspective de pharmacologie développementale et des données dans ce syndrome pourraient être tout à fait pertinente dans d’autres troubles neuro-développementaux et maladies rares.
Références
1. Diene G, Postel-Vinay A, Pinto G, Polak M, Tauber M. Le syndrome de Prader-Willi. Ann Endocrinol (Paris) 2007;68:129-37.
2. Thuilleaux D, Laurier V, Copet P, et al. A model to characterize psychopathological features in adults with Prader-Willi syndrome. Am J Med Genet A 2018;176:41-7.
3. Tauber M, Boulanouar K, Diene G, et al. The use of oxytocin to improve feeding and social skills in infants with Prader-Willi syndrome. Pediatrics 2017;139.
4. Bonnot O, Cohen D, Thuilleaux D, Consoli A, Cabal S, Tauber M. Psychotropic treatments in Prader-Willi syndrome: a critical review of published literature. Eur J Pediatr 2016;175:9-18.
5. Cohen D, Bonnot O, Bodeau N, Consoli A, Laurent C. Adverse effects of second-generation antipsychotics in children and adolescents: a Bayesian meta-analysis. J Clin Psychopharmacol 2012;32:309-16.
6. Consoli A, Cabal Berthoumieu S, et al. Effect of topiramate on eating behaviours in Prader-Willi syndrome: TOPRADER double-blind randomised placebo-controlled study. Transl Psychiatry 2019;9:274.
2. Thuilleaux D, Laurier V, Copet P, et al. A model to characterize psychopathological features in adults with Prader-Willi syndrome. Am J Med Genet A 2018;176:41-7.
3. Tauber M, Boulanouar K, Diene G, et al. The use of oxytocin to improve feeding and social skills in infants with Prader-Willi syndrome. Pediatrics 2017;139.
4. Bonnot O, Cohen D, Thuilleaux D, Consoli A, Cabal S, Tauber M. Psychotropic treatments in Prader-Willi syndrome: a critical review of published literature. Eur J Pediatr 2016;175:9-18.
5. Cohen D, Bonnot O, Bodeau N, Consoli A, Laurent C. Adverse effects of second-generation antipsychotics in children and adolescents: a Bayesian meta-analysis. J Clin Psychopharmacol 2012;32:309-16.
6. Consoli A, Cabal Berthoumieu S, et al. Effect of topiramate on eating behaviours in Prader-Willi syndrome: TOPRADER double-blind randomised placebo-controlled study. Transl Psychiatry 2019;9:274.