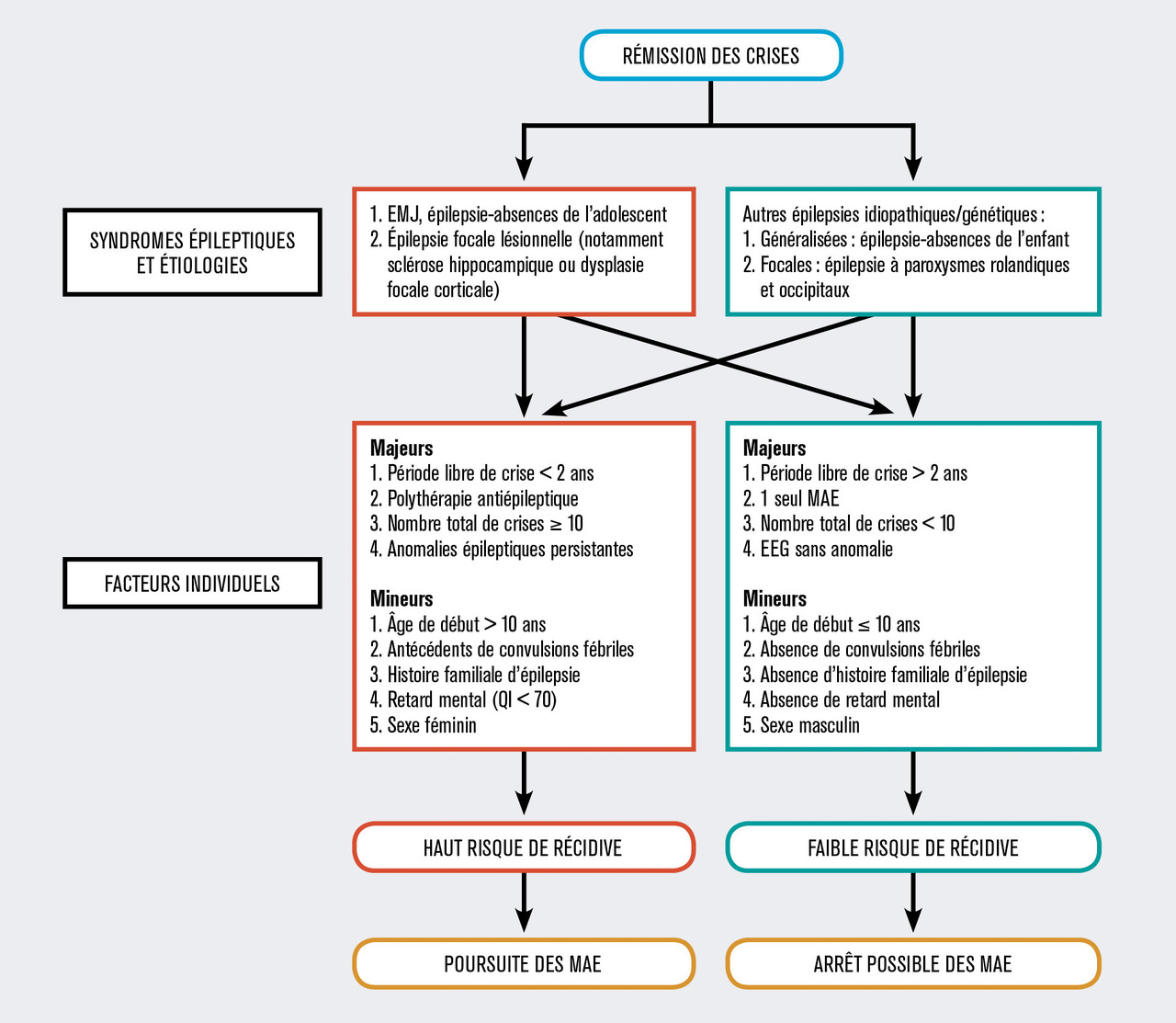
Une rémission complète des crises d’au moins 2 ans sous traitement est essentielle. La difficulté réside dans l’appréciation du risque de récidive, il est donc indispensable de reprendre l’interrogatoire et l’enquête étiologique.
La question de l’arrêt d’un médicament antiépileptique est licite chez des patients libres de crise depuis plusieurs années, lorsque l’épilepsie n’est spontanément plus « active » ou après chirurgie de l’épilepsie. En raison des effets indésirables non négligeables à long terme des médicaments antiépileptiques (troubles cognitifs, tératogénicité, effet inducteur enzymatique, etc.), le sevrage peut ainsi améliorer considérablement la qualité de vie des patients.
La difficulté du sevrage réside dans l’appréciation du risque de récidive, estimé entre 12 et 66 %, qui dépend d’une part du profil évolutif théorique du syndrome épileptique, et d’autre part des caractéristiques propres à chaque patient.1 Bien qu’une discussion au cas par cas soit de mise, il existe de grands principes de sevrage.
La difficulté du sevrage réside dans l’appréciation du risque de récidive, estimé entre 12 et 66 %, qui dépend d’une part du profil évolutif théorique du syndrome épileptique, et d’autre part des caractéristiques propres à chaque patient.1 Bien qu’une discussion au cas par cas soit de mise, il existe de grands principes de sevrage.
Évaluation du risque de récidive de crise épileptique
Cette évaluation est schématisée sur la figure 1 .
Risque inhérent au syndrome épileptique
Certains syndromes épileptiques exposent à un risque de récidive plus élevé. Une consultation initialement motivée par une demande de sevrage nécessite d’abord une reprise de l’interrogatoire, et une enquête étiologique.
Épilepsies généralisées
Parmi les épilepsies généralisées idiopathiques, l’épilepsie myoclonique juvénile et l’épilepsie-absences de l’adolescent exposent à un taux de récidive de crises important, en cas de sevrage médicamenteux trop précoce, alors que la rémission complète est très souvent la règle après quelques années dans l’épilepsie myoclonique bénigne du nourrisson et l’épilepsie-absences de l’enfant.2, 3 L’épilepsie myoclonique juvénile est pharmacosensible mais pharmacodépendante ; elle nécessite le plus souvent un traitement prolongé, au moins jusqu’à la quarantaine, alors que le patient ne fait plus de crises depuis des années. Jusqu’à 100 % de récidives sont notées dans certaines cohortes.3 Une recherche de la dose minimale efficace d’un traitement antiépileptique est nécessaire dans cette indication.Épilepsies focales
Les épilepsies focales présentent généralement un risque de récidive de crises au sevrage plus élevé que les épilepsies généralisées, principalement lorsqu’elles sont lésionnelles (lésion structurelle, anomalies de développement cortical, séquelle d’une pathologie infectieuse, etc.), métaboliques ou inflammatoires, contrairement à certaines épilepsies focales aujourd’hui dites génétiques, appelées autrefois « idiopathiques et bénignes » (comme l’épilepsie à paroxysmes rolandiques et les rares épilepsies occipitales auto-limitées) qui guérissent après la puberté.4Risque inhérent au patient
Pour un même syndrome épileptique, la sévérité de l’épilepsie varie d’un patient à l’autre. L’appréciation du risque individuel de récidive est donc nécessaire. Plusieurs facteurs prédictifs de récidive de crises après sevrage ont été rapportés dans la littérature :1, 5-12
– sexe féminin ;
– antécédents de convulsions fébriles ;
– antécédent familial d’épilepsie chez un parent lié au 1er ou 2e degré ;
– âge de survenue de l’épilepsie > 10 ans ;
– durée de l’épilepsie avant rémission sous traitement ;
– durée de la période libre de crise avant arrêt du traitement < 2 ans ;
– nombre de crises avant rémission ≥ 10 crises ;
– polythérapie antiépileptique : ≥ 2 médicaments antiépileptiques ;
– retard mental : QI < 70 ;
– anomalies épileptiques sur l’électroencéphalogramme (EEG) précédant l’arrêt.
D’autres facteurs, moins significatifs, ont également été soulignés : crises tonico-cloniques généralisées, anomalie à l’imagerie cérébrale (sclérose hippocampique notamment), antécédent d’état de mal ou d’encéphalopathie épileptique, troubles psychiatriques ou examen neurologique anormal.
– sexe féminin ;
– antécédents de convulsions fébriles ;
– antécédent familial d’épilepsie chez un parent lié au 1er ou 2e degré ;
– âge de survenue de l’épilepsie > 10 ans ;
– durée de l’épilepsie avant rémission sous traitement ;
– durée de la période libre de crise avant arrêt du traitement < 2 ans ;
– nombre de crises avant rémission ≥ 10 crises ;
– polythérapie antiépileptique : ≥ 2 médicaments antiépileptiques ;
– retard mental : QI < 70 ;
– anomalies épileptiques sur l’électroencéphalogramme (EEG) précédant l’arrêt.
D’autres facteurs, moins significatifs, ont également été soulignés : crises tonico-cloniques généralisées, anomalie à l’imagerie cérébrale (sclérose hippocampique notamment), antécédent d’état de mal ou d’encéphalopathie épileptique, troubles psychiatriques ou examen neurologique anormal.
Calculateur de risque individuel
Afin d’aider à l’appréciation globale du risque de récidive, une méta-analyse récente de 10 études a élaboré et validé un calculateur de risque individuel à l’aide des principaux facteurs prédictifs*.8Quand décider d’arrêter un médicament antiépileptique ?
Voir l’algorithme décisionnel du tableau ci-dessus.
Une rémission complète des crises sous traitement d’au moins 2 ans est essentielle. Chez un patient ayant une épilepsie focale, un interrogatoire détaillé recherche l’existence de crises focales isolées, sans perte de contact, parfois négligées par le patient (comme une sensation épigastrique ascendante, typique d’une épilepsie hippocampique), dont la présence signe la persistance d’une maladie épileptique active. De même, il faut interroger le patient, et idéalement un proche, sur l’existence de manifestations nocturnes qui pourraient signer la persistance de crises (morsure de langue ou pertes d’urine durant le sommeil).
Deux examens sont primordiaux avant tout sevrage :
– un EEG, de préférence avec enregistrement du sommeil au cours d’une sieste. La persistance d’anomalies épileptiques sur l’EEG montre que la maladie épileptique est toujours présente, et n’incite pas au sevrage ;12
– une imagerie par résonance magnétique (IRM) cérébrale, selon un « protocole épilepsie » si le patient ne dispose pas d’un examen récent. Il s’agit surtout d’identifier une cause jusqu’alors inconnue, par exemple une anomalie structurelle qui augmenterait le risque de récidive (épilepsie focale lésionnelle). Un sevrage sera d’autant moins risqué qu’il n’y a pas de lésion corticale décelable. En cas de lésion, c’est sa nature qui guide le clinicien. Certaines lésions sont plus pharmacorésistantes que d’autres, et le plus souvent sont associées à un risque de récidive plus élevé lors du sevrage : c’est le cas des épilepsies liées à une sclérose hippocampique, qui incitent peu au sevrage, alors que des épilepsies séquellaires d’un accident vasculaire cérébral autoriseraient un sevrage prudent.
Il est indispensable d’inclure le patient dans la réflexion du sevrage car tout arrêt n’est envisageable que si le patient le souhaite. En cas de refus, souvent par peur du risque de récidive, il est possible de diminuer les doses le plus possible ou de changer de traitement antiépileptique pour une autre molécule ayant moins d’effets indésirables. Pour d’autres patients, au terme de la réévaluation (v. supra), il faut déconseiller tout sevrage tant que le risque de crise apparaît élevé, en expliquant le danger d’une récidive de crise généralisée, et qu’en cas de récidive de crise, le patient ne pourra plus conduire pendant au moins une année. Enfin, le sevrage n’est pas urgent et doit se faire lors d’une période calme, libre de toute contrainte personnelle ou professionnelle, sans changement de rythme de vie.
Une rémission complète des crises sous traitement d’au moins 2 ans est essentielle. Chez un patient ayant une épilepsie focale, un interrogatoire détaillé recherche l’existence de crises focales isolées, sans perte de contact, parfois négligées par le patient (comme une sensation épigastrique ascendante, typique d’une épilepsie hippocampique), dont la présence signe la persistance d’une maladie épileptique active. De même, il faut interroger le patient, et idéalement un proche, sur l’existence de manifestations nocturnes qui pourraient signer la persistance de crises (morsure de langue ou pertes d’urine durant le sommeil).
Deux examens sont primordiaux avant tout sevrage :
– un EEG, de préférence avec enregistrement du sommeil au cours d’une sieste. La persistance d’anomalies épileptiques sur l’EEG montre que la maladie épileptique est toujours présente, et n’incite pas au sevrage ;12
– une imagerie par résonance magnétique (IRM) cérébrale, selon un « protocole épilepsie » si le patient ne dispose pas d’un examen récent. Il s’agit surtout d’identifier une cause jusqu’alors inconnue, par exemple une anomalie structurelle qui augmenterait le risque de récidive (épilepsie focale lésionnelle). Un sevrage sera d’autant moins risqué qu’il n’y a pas de lésion corticale décelable. En cas de lésion, c’est sa nature qui guide le clinicien. Certaines lésions sont plus pharmacorésistantes que d’autres, et le plus souvent sont associées à un risque de récidive plus élevé lors du sevrage : c’est le cas des épilepsies liées à une sclérose hippocampique, qui incitent peu au sevrage, alors que des épilepsies séquellaires d’un accident vasculaire cérébral autoriseraient un sevrage prudent.
Il est indispensable d’inclure le patient dans la réflexion du sevrage car tout arrêt n’est envisageable que si le patient le souhaite. En cas de refus, souvent par peur du risque de récidive, il est possible de diminuer les doses le plus possible ou de changer de traitement antiépileptique pour une autre molécule ayant moins d’effets indésirables. Pour d’autres patients, au terme de la réévaluation (v. supra), il faut déconseiller tout sevrage tant que le risque de crise apparaît élevé, en expliquant le danger d’une récidive de crise généralisée, et qu’en cas de récidive de crise, le patient ne pourra plus conduire pendant au moins une année. Enfin, le sevrage n’est pas urgent et doit se faire lors d’une période calme, libre de toute contrainte personnelle ou professionnelle, sans changement de rythme de vie.
Comment arrêter un médicament antiépileptique ?
Décroissance progressive
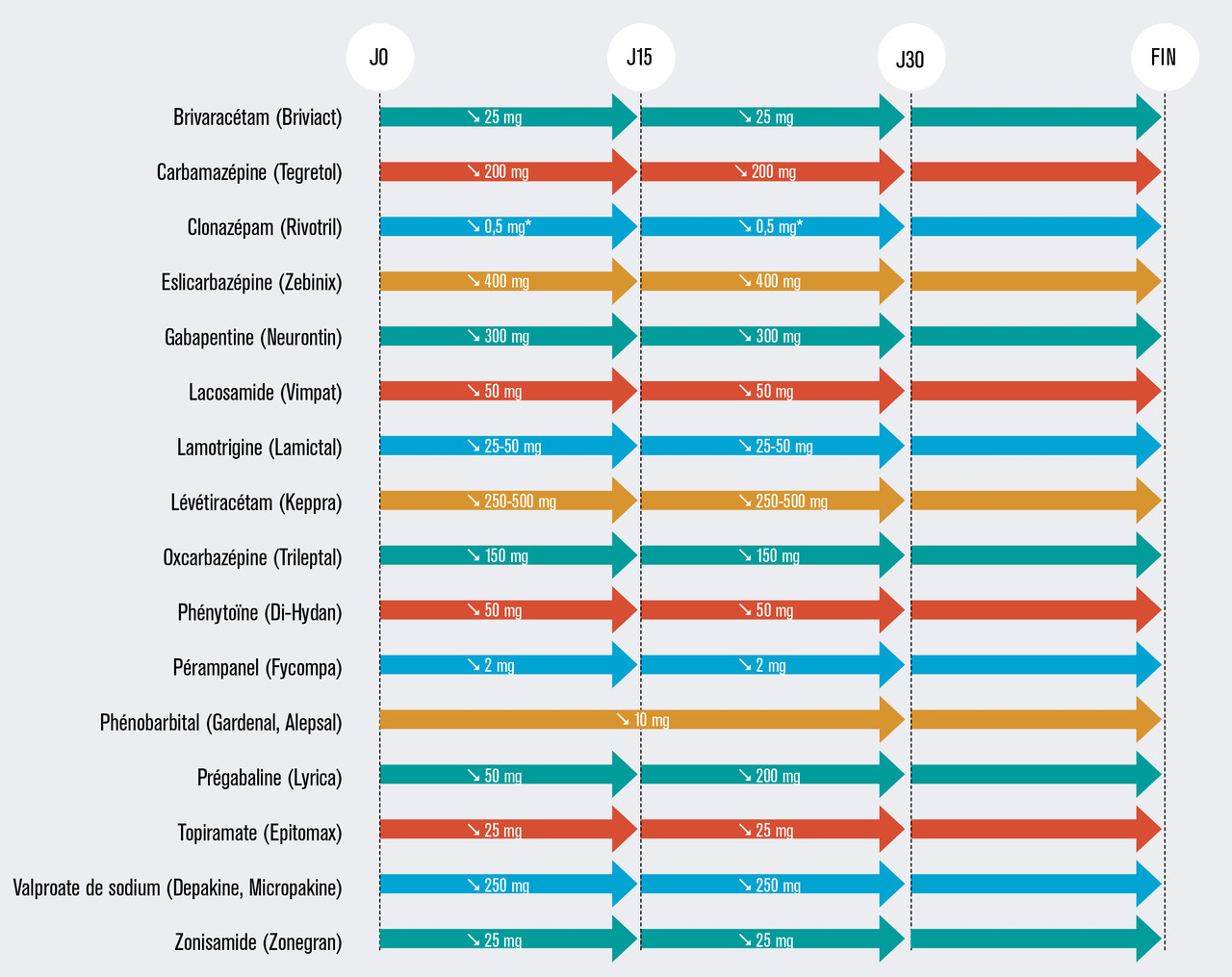
Le risque d’une décroissance trop rapide est celui de crises épileptiques sévères, voire d’état de mal épileptique. Il est impératif que le patient soit informé de ce risque afin d’obtenir son adhésion au schéma de décroissance proposé. Une décroissance progressive sur 2 à 3 mois, par paliers de 2 semaines, permet de diminuer un tel risque (fig. 2 ). Les barbituriques, et notamment le phénobarbital, font cependant exception à la règle puisqu’une décroissance très lente (de maximum 10 mg par mois) s’impose.
Deux modalités de décroissance sont possibles :
– un arrêt définitif et complet en 2 à 3 mois ;
– un arrêt partiel « prudent » pour lequel 50 % de la dose initiale est maintenue pendant 6 mois à 1 an, puis une reprise de la décroissance est proposée en l’absence de récidive. Cette stratégie en deux temps est à envisager en cas d’inquiétude du patient ou du neurologue. En effet, une décroissance plus lente (sur 6 mois ou plus) ne semble pas davantage prévenir les complications du sevrage.13 Une étude prospective est en cours afin de comparer une décroissance lente (2 mois) versus très lente (> 5 mois).14
Afin d’anticiper une possible récidive, il est parfois utile d’établir la posologie de reprise du traitement, qu’il s’agisse de revenir au palier précédent (en cas de crise focale, par exemple) ou à la dose initiale (en cas de crise tonico-clonique généralisée).
Deux modalités de décroissance sont possibles :
– un arrêt définitif et complet en 2 à 3 mois ;
– un arrêt partiel « prudent » pour lequel 50 % de la dose initiale est maintenue pendant 6 mois à 1 an, puis une reprise de la décroissance est proposée en l’absence de récidive. Cette stratégie en deux temps est à envisager en cas d’inquiétude du patient ou du neurologue. En effet, une décroissance plus lente (sur 6 mois ou plus) ne semble pas davantage prévenir les complications du sevrage.13 Une étude prospective est en cours afin de comparer une décroissance lente (2 mois) versus très lente (> 5 mois).14
Afin d’anticiper une possible récidive, il est parfois utile d’établir la posologie de reprise du traitement, qu’il s’agisse de revenir au palier précédent (en cas de crise focale, par exemple) ou à la dose initiale (en cas de crise tonico-clonique généralisée).
Mesures associées
La conduite automobile est contre-indiquée durant le sevrage et les 3 à 6 mois suivants. Ré-insister sur la nécessité d’une bonne hygiène de vie (sommeil régulier, éviter toute consommation excessive d’alcool) est toujours utile.
Porter une attention aux possibles décompensations psychiatriques
Certaines molécules ayant une action thymorégulatrice (valproate de sodium, lamotrigine, carbamazépine), il faut surveiller tout particulièrement les troubles de l’humeur pouvant s’aggraver, voire se révéler, durant le sevrage.
Suivi
La majorité des récidives surviennent durant les deux années suivant le sevrage, et principalement durant la première année.7 Un suivi d’au moins 2 ans est donc préconisé.
Cas particuliers
Épilepsie guérie après résection neurochirurgicale
La chirurgie de l’épilepsie permet la guérison de 50 à 80 % des patients, selon l’identification d’une lésion structurelle et de sa localisation lobaire. Après la résection du foyer épileptique, le sevrage n’est discuté qu’après 1 an sans crise. La persistance d’ anomalies EEG et une résection incomplète de la lésion anatomique à l’imagerie lors du bilan postopératoire sont les facteurs les plus déterminants du risque de récidive.8 Avant l’intervention, les patients étaient pharmacorésistants et bénéficiaient fréquemment d’une polythérapie, comportant souvent plus de trois médicaments antiépileptiques ; en cas d’arrêt complet de toute crise, 1 an après l’intervention, il convient d’arrêter les traitements un par un – en général un par an – jusqu’au sevrage complet ou au maintien d’une monothérapie à faible dose.
Crises non épileptiques d’origine psychogène
Un traitement antiépileptique peut avoir été prescrit chez un patient dont le diagnostic s’avère finalement être des crises non épileptiques d’origine psychogène. Le sevrage expose alors à deux difficultés : la première est la possibilité d’aggravation des troubles de l’humeur en cas d’arrêt d’une molécule thymorégulatrice, pouvant majorer la fréquence des crises non épileptiques psychogènes ; la deuxième est le risque de survenue de ces crises durant le sevrage, pouvant être interprétées à tort par le médecin généraliste ou les urgentistes comme d’authentiques crises épileptiques et ainsi pérenniser le mauvais diagnostic. Il est donc préférable de maintenir le traitement antiépileptique durant la prise en charge psychiatrique initiale (pendant plusieurs mois) afin que les raisons et modalités du sevrage, ainsi que le diagnostic, soient bien intégrés par le patient, sa famille et son psychiatre.
Références
1. Braun KPJ, Schmidt D. Stopping antiepileptic drugs in seizure-free patients. Curr Op Neurol 2014;27:219-26.
2. Healy L, Moran M, Singhal S, O’Donoghue MF, Alzoubidi R, Whitehouse WP. Relapse after treatment withdrawal of antiepileptic drugs for juvenile absence epilepsy and juvenile myoclonic epilepsy. Seizure 2018;59:116-22.
3. Pavlović M, Jović N, Pekmezović T. Antiepileptic drugs withdrawal in patients with idiopathic generalized epilepsy. Seizure 2011;20:520-5.
4. Bartolini L. Practice current: when do you stop antiepileptic drugs in patients with genetic generalized epilepsies and in those with focal epilepsies? Neurol Clin Pract 2016;6:530-7.
5. Beghi E, Giussani G, Grosso S, et al. Withdrawal of antiepileptic drugs: Guidelines of the Italian League Against Epilepsy. Epilepsia 2013;54 (Suppl 7):2-12.
6. French JA. Withdrawal of antiepileptic drugs: an individualised approach. Lancet Neurol 2017;16:493-4.
7. He RQ, Zeng QY, Zhu P, Bao YX, Zheng RY, Xu HQ. Risk of seizure relapse after antiepileptic drug withdrawal in adult patients with focal epilepsy. Epilepsy Behav 2016; 64:233-8.
8. Lamberink HJ, Otte WM, Geerts AT, et al. Individualised prediction model of seizure recurrence and long-term outcomes after withdrawal of antiepileptic drugs in seizure-free patients: a systematic review and individual participant data meta-analysis. Lancet Neurol 2017;16:523-31.
9. Schachter SC. Determining when to stop antiepileptic drug treatment. Curr Op Neurol 2018;31:211-5.
10. Schmidt D. Antiepileptic drug withdrawal in seizure-free patients. Lancet 2008;372:610-2.
11. Shih JJ, Ochoa JG. A systematic review of antiepileptic drug initiation and withdrawal. Neurologist 2009;15:122-31.
12. Tang L, Xiao Z. Can electroencephalograms provide guidance for the withdrawal of antiepileptic drugs: a meta-analysis. Clin Neurophysiol 2017;128:297-302.
13. Ayuga Loro F, Tijeras EG, Brigo F. Rapid versus slow withdrawal of antiepileptic drugs. Cochrane Database Syst Rev 2020 Jan 23;1(1):CD005003.
14. Gasparini S, Ferlazzo E, Giussani G, et al. Rapid versus slow withdrawal of antiepileptic monotherapy in 2-year seizure-free adult patients with epilepsy (RASLOW) study: a pragmatic multicentre, prospective, randomized, controlled study. Neurol Sci 2016;37:579-83.
2. Healy L, Moran M, Singhal S, O’Donoghue MF, Alzoubidi R, Whitehouse WP. Relapse after treatment withdrawal of antiepileptic drugs for juvenile absence epilepsy and juvenile myoclonic epilepsy. Seizure 2018;59:116-22.
3. Pavlović M, Jović N, Pekmezović T. Antiepileptic drugs withdrawal in patients with idiopathic generalized epilepsy. Seizure 2011;20:520-5.
4. Bartolini L. Practice current: when do you stop antiepileptic drugs in patients with genetic generalized epilepsies and in those with focal epilepsies? Neurol Clin Pract 2016;6:530-7.
5. Beghi E, Giussani G, Grosso S, et al. Withdrawal of antiepileptic drugs: Guidelines of the Italian League Against Epilepsy. Epilepsia 2013;54 (Suppl 7):2-12.
6. French JA. Withdrawal of antiepileptic drugs: an individualised approach. Lancet Neurol 2017;16:493-4.
7. He RQ, Zeng QY, Zhu P, Bao YX, Zheng RY, Xu HQ. Risk of seizure relapse after antiepileptic drug withdrawal in adult patients with focal epilepsy. Epilepsy Behav 2016; 64:233-8.
8. Lamberink HJ, Otte WM, Geerts AT, et al. Individualised prediction model of seizure recurrence and long-term outcomes after withdrawal of antiepileptic drugs in seizure-free patients: a systematic review and individual participant data meta-analysis. Lancet Neurol 2017;16:523-31.
9. Schachter SC. Determining when to stop antiepileptic drug treatment. Curr Op Neurol 2018;31:211-5.
10. Schmidt D. Antiepileptic drug withdrawal in seizure-free patients. Lancet 2008;372:610-2.
11. Shih JJ, Ochoa JG. A systematic review of antiepileptic drug initiation and withdrawal. Neurologist 2009;15:122-31.
12. Tang L, Xiao Z. Can electroencephalograms provide guidance for the withdrawal of antiepileptic drugs: a meta-analysis. Clin Neurophysiol 2017;128:297-302.
13. Ayuga Loro F, Tijeras EG, Brigo F. Rapid versus slow withdrawal of antiepileptic drugs. Cochrane Database Syst Rev 2020 Jan 23;1(1):CD005003.
14. Gasparini S, Ferlazzo E, Giussani G, et al. Rapid versus slow withdrawal of antiepileptic monotherapy in 2-year seizure-free adult patients with epilepsy (RASLOW) study: a pragmatic multicentre, prospective, randomized, controlled study. Neurol Sci 2016;37:579-83.