Après un accident ischémique transitoire, ou un accident vasculaire cérébral ischémique, le risque à long terme d’infarctus du myocarde dépend des patients. Différents paramètres et scores peuvent contribuer à identifier les personnes à haut risque, afin d’adapter leur prise en charge.
Les études avec un suivi à long terme montrent qu’après un accident ischémique transitoire (AIT) ou un accident vasculaire cérébral ischémique (AVCi) les patients sont exposés à un risque significatif d’infarctus du myocarde (IDM) et de récidive d’AVCi à long terme, malgré le traitement de prévention secondaire.1 De plus, les études récentes indiquent que le risque d’IDM est estimé à un tiers du risque de récidive d’AVC, mais que le risque de décès d’origine cardiaque est similaire au risque de décès par récidive d’AVC.1 Par ailleurs, le risque absolu d’IDM après un AIT/AVCi a significativement diminué au cours du temps, très probablement grâce à l’amélioration de la prévention secondaire.1
Les études populationnelles permettent d’obtenir des données plus représentatives de la vie réelle que celles qui sont issues des essais randomisés, qui incluent des participants sélectionnés, plus jeunes et avec moins de comorbidités que dans la population générale. Ainsi, l’étude populationnelle contemporaine d’Oxford (OXVASC), portant sur des patients traités, après un AIT ou un AVCi, selon la prévention secondaire actuellement recommandée, montre que le risque global d’IDM à dix ans est de 8 %.2 À titre de comparaison, le risque global de récidive d’AVCi à dix ans est de 25 %.2
Les études populationnelles permettent d’obtenir des données plus représentatives de la vie réelle que celles qui sont issues des essais randomisés, qui incluent des participants sélectionnés, plus jeunes et avec moins de comorbidités que dans la population générale. Ainsi, l’étude populationnelle contemporaine d’Oxford (OXVASC), portant sur des patients traités, après un AIT ou un AVCi, selon la prévention secondaire actuellement recommandée, montre que le risque global d’IDM à dix ans est de 8 %.2 À titre de comparaison, le risque global de récidive d’AVCi à dix ans est de 25 %.2
Quels sont les patients à haut risque d’IDM après un AIT ou un AVC ischémique ?
Après un AIT ou un AVCi, les patients ne sont pas tous exposés au même risque d’IDM. L’évaluation individuelle de ce risque repose entre autres sur l’existence, ou non, d’antécédents de cardiopathie ischémique.
En cas d’antécédent de cardiopathie ischémique
Après un AIT/AVCi, le risque d’IDM est significativement plus élevé chez les patients qui ont un antécédent de cardiopathie ischémique, soit un risque à dix ans estimé à 17 % versus 6 % en l’absence de cardiopathie ischémique.2 Or les études populationnelles indiquent que seuls 15 à 20 % des patients avec un AIT ou un AVCi ont un antécédent de cardiopathie ischémique, ce qui signifie que le nombre absolu d’IDM chez les patients sans cardiopathie ischémique est le même que chez les patients avec cardiopathie ischémique.2, 3
Des études incluant des patients avec un AIT/AVCi, sans antécédent de cardiopathie ischémique, chez lesquels une imagerie coronarienne (coro-scanner ou angiographie coronarienne) était réalisée de façon systématique, montrent que la prévalence de la sténose coronarienne ≥ 50 % asymptomatique est associée à la présence d’une sténose artérielle cervicale (c’est-à-dire une cause athéromateuse).4, 5 Il est également bien établi que le risque d’IDM varie selon l’étiologie de l’AIT/AVCi, le risque étant le plus élevé dans le sous-groupe d’AIT/AVCi d’origine athéromateuse. Néanmoins, les données d’OXVASC indiquent que, même dans ce sous-groupe, le risque à long terme d’IDM reste significativement plus élevé en présence d’une cardiopathie ischémique (30 % versus 9 % à dix ans).2
Des études incluant des patients avec un AIT/AVCi, sans antécédent de cardiopathie ischémique, chez lesquels une imagerie coronarienne (coro-scanner ou angiographie coronarienne) était réalisée de façon systématique, montrent que la prévalence de la sténose coronarienne ≥ 50 % asymptomatique est associée à la présence d’une sténose artérielle cervicale (c’est-à-dire une cause athéromateuse).4, 5 Il est également bien établi que le risque d’IDM varie selon l’étiologie de l’AIT/AVCi, le risque étant le plus élevé dans le sous-groupe d’AIT/AVCi d’origine athéromateuse. Néanmoins, les données d’OXVASC indiquent que, même dans ce sous-groupe, le risque à long terme d’IDM reste significativement plus élevé en présence d’une cardiopathie ischémique (30 % versus 9 % à dix ans).2
Sans antécédent de cardiopathie ischémique : intérêt des scores
Après un AIT/AVCi, comment identifier les sous-groupes de patients sans antécédent de cardiopathie ischémique mais à haut risque d’IDM ? Pour être utiles en pratique clinique, les outils de prédiction de risque doivent reposer sur des critères objectifs, facilement accessibles (en termes de niveau d’expertise et de coût) et dans un délai court après l’AVC (i.e. au moment où la prévention secondaire est instaurée). Un score qui repose sur des paramètres cliniques apparaît donc comme l’outil le plus simple et réalisable en routine clinique.
Nous avons montré que le score Essen permet de prédire le risque d’IDM après AIT/AVCi chez les patients sans antécédent de cardiopathie ischémique.2 Il s’agit d’un score clinique simple conçu pour prédire le risque de récidive d’AVCi, parmi les plus validés dans l’AVC. Le score Essen est fondé sur la présence de comorbidités vasculaires. Il tient compte de l’âge (1 point attribué entre 65 et 75 ans, 2 points après 75 ans) et des antécédents suivants (1 point chacun) : artérite des membres inférieurs, hypertension artérielle, diabète, tabagisme actif, AIT ou AVCi (en plus du cas index) ; ce score varie de 0 à 7 points (tableau ).
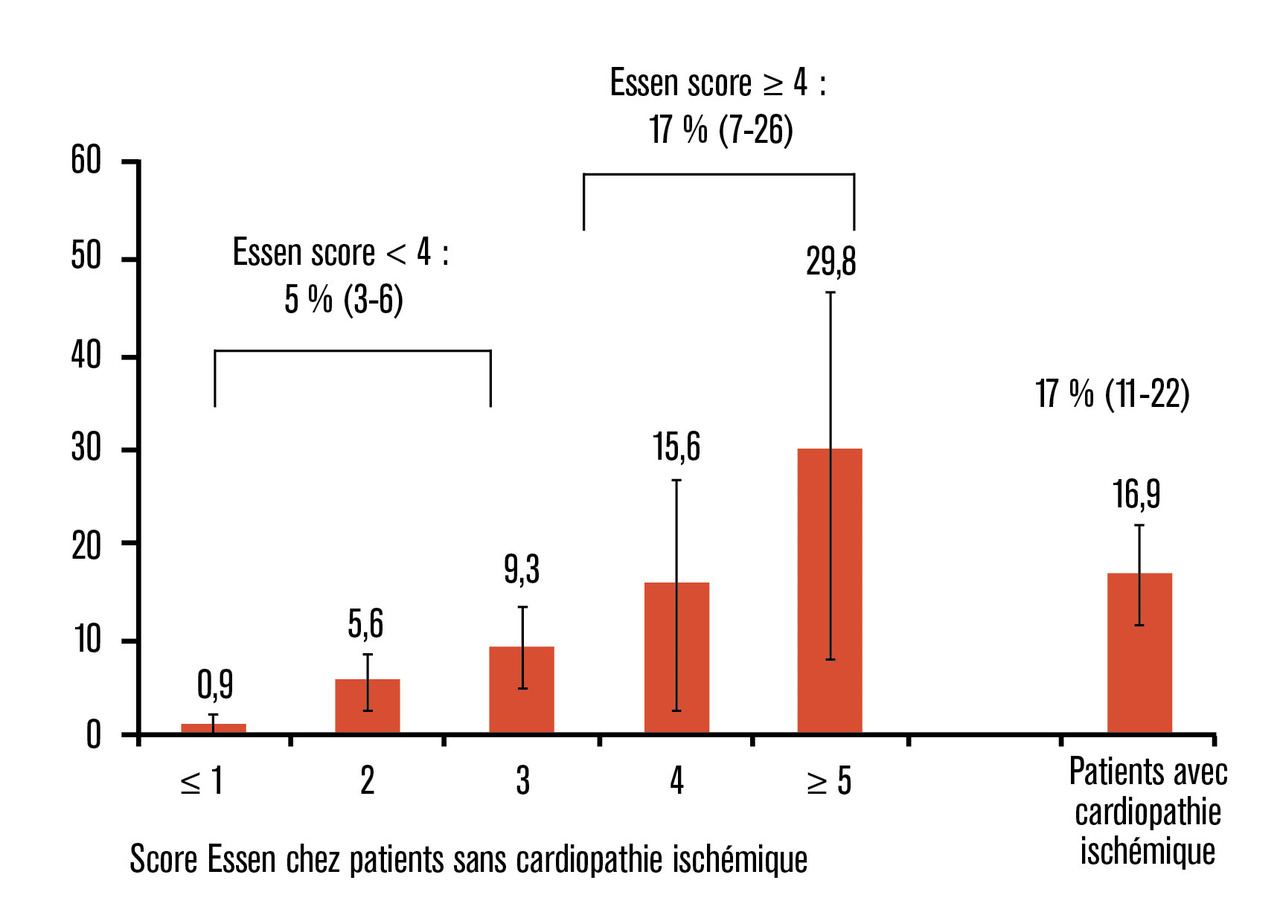
Ainsi, après un AIT/AVCi, les patients sans antécédent de cardiopathie ischémique dont le score Essen est ≥ 4 ont un risque d’IDM à dix ans similaire à celui des patients avec cardiopathie ischémique (17 % à dix ans dans chacun des groupes ;figure ).2 En revanche, les patients sans cardiopathie ischémique dont le score Essen est < 4 ont un risque d’IDM relativement faible, estimé à 5 % à dix ans. Les auteurs ont aussi montré que l’ajout dans le score de la variable « étiologie athéromateuse » (1 point) ne modifiait pas les résultats. Si ce score est facile à utiliser en pratique clinique, sa discrimination reste modérée (C-statistic = 0,74).
Nous avons montré que le score Essen permet de prédire le risque d’IDM après AIT/AVCi chez les patients sans antécédent de cardiopathie ischémique.2 Il s’agit d’un score clinique simple conçu pour prédire le risque de récidive d’AVCi, parmi les plus validés dans l’AVC. Le score Essen est fondé sur la présence de comorbidités vasculaires. Il tient compte de l’âge (1 point attribué entre 65 et 75 ans, 2 points après 75 ans) et des antécédents suivants (1 point chacun) : artérite des membres inférieurs, hypertension artérielle, diabète, tabagisme actif, AIT ou AVCi (en plus du cas index) ; ce score varie de 0 à 7 points (
Ainsi, après un AIT/AVCi, les patients sans antécédent de cardiopathie ischémique dont le score Essen est ≥ 4 ont un risque d’IDM à dix ans similaire à celui des patients avec cardiopathie ischémique (17 % à dix ans dans chacun des groupes ;
La dyslipidémie reste le facteur de risque modifiable majeur de l’IDM
En effet, le risque coronarien augmente avec l’élévation du taux de LDL-cholestérol et avec la durée d’exposition à des taux élevés de LDL.6, 7, 8 L’essai randomisé TST, publié récemment, indique qu’un contrôle plus strict du taux de LDL (< 0,7 g/L versus < 1 g/L) après un AIT/AVCi permet de diminuer significativement le risque d’IDM et de récidive d’AVCi.9 Cependant, si le taux de LDL est souvent utilisé en pratique clinique comme marqueur de risque de récidive d’événement ischémique en prévention secondaire, d’autres composants lipidiques sont associés au risque coronarien, en particulier un taux élevé d’apolipoprotéine B et de triglycérides, ainsi qu’un taux bas d’HDL.10
Enfin, chez les patients asymptomatiques au plan cardiaque, et sans antécédent de cardiopathie ischémique, un score calcique > 100, calculé à partir d’un coroscanner, apparaît prédictif d’un événement coronarien.11, 12
Enfin, chez les patients asymptomatiques au plan cardiaque, et sans antécédent de cardiopathie ischémique, un score calcique > 100, calculé à partir d’un coroscanner, apparaît prédictif d’un événement coronarien.11, 12
Prise en charge des patients à haut risque d’IDM après un AIT/AVCi
Après un AIT/AVCi dû à une sténose carotidienne significative et à la présence de facteurs de risque vasculaire, ou après un AIT/AVCi, quelle qu’en soit la cause, si le score Framingham, qui évalue le risque coronarien à dix ans, est ≥ 20 %, il est recommandé de considérer des tests non invasifs de dépistage coronarien, sans qu’une préférence ne soit donnée à un test particulier.13
Ainsi, compte tenu des données disponibles sous le traitement de prévention secondaire actuel après un AIT/AVCi, les meilleurs indicateurs disponibles pour identifier les sous-groupes de patients à haut risque d’IDM après un AVCi apparaissent être la combinaison de plusieurs paramètres : les comorbidités vasculaires (mesurées par un score Essen ≥ 4) et la présence d’une sténose carotidienne. Le score calcique > 100, calculé sur coroscanner, peut également s’avérer utile.
Si le bénéfice d’une revascularisation coronarienne chez les patients ayant une cardiopathie ischémique asymptomatique est jugé incertain,13 un traitement médical intensif s’impose. Il faut s’assurer d’un contrôle optimal des lipides athérogènes (objectif LDL < 0,7 g/L, triglycérides < 1,5 g/L, HDL > 0,4 g/L), à l’aide de statines à haute dose (atorvastatine 80 mg/j), et si besoin des anti-PCSK9 (proprotéine convertase subtilisine/kexine de type 9), voire de l’ajout de fibrates, en cas d’augmentation isolée des triglycérides sous statines. Il convient également de s’assurer du contrôle tensionnel, en fixant un objectif < 135/85 mmHg, et d’un sevrage tabagique complet, de favoriser la pratique de l’exercice physique et de lutter contre la sédentarité.
Ainsi, compte tenu des données disponibles sous le traitement de prévention secondaire actuel après un AIT/AVCi, les meilleurs indicateurs disponibles pour identifier les sous-groupes de patients à haut risque d’IDM après un AVCi apparaissent être la combinaison de plusieurs paramètres : les comorbidités vasculaires (mesurées par un score Essen ≥ 4) et la présence d’une sténose carotidienne. Le score calcique > 100, calculé sur coroscanner, peut également s’avérer utile.
Si le bénéfice d’une revascularisation coronarienne chez les patients ayant une cardiopathie ischémique asymptomatique est jugé incertain,13 un traitement médical intensif s’impose. Il faut s’assurer d’un contrôle optimal des lipides athérogènes (objectif LDL < 0,7 g/L, triglycérides < 1,5 g/L, HDL > 0,4 g/L), à l’aide de statines à haute dose (atorvastatine 80 mg/j), et si besoin des anti-PCSK9 (proprotéine convertase subtilisine/kexine de type 9), voire de l’ajout de fibrates, en cas d’augmentation isolée des triglycérides sous statines. Il convient également de s’assurer du contrôle tensionnel, en fixant un objectif < 135/85 mmHg, et d’un sevrage tabagique complet, de favoriser la pratique de l’exercice physique et de lutter contre la sédentarité.
Les recherches doivent se poursuivre
Les recommandations actuelles de dépistage d’une coronaropathie asymptomatique après un AIT/AVCi reposent sur des avis d’experts, fondés sur des études observationnelles, principalement à partir de données anciennes (avec des risques absolus rapportés plus élevés que les risques actuels), et peu de données récentes. C’est pourquoi de nombreuses incertitudes persistent.13 De plus, aucun essai randomisé portant sur l’intérêt de dépister une coronaropathie asymptomatique après AVCi n’a été publié. Des études complémentaires sont nécessaires afin de définir la stratégie optimale pour la sélection des patients, les tests de dépistage, la prise en charge et l’évaluation économique de ces stratégies.
Références
1. Boulanger M, Béjot Y, Rothwell PM, Touzé E. Long-term risk of myocardial infarction compared to recurrent stroke after transient ischemic attack and ischemic stroke: Systematic review and meta-analysis. J Am Heart Assoc. 2018;7:e007267.
2. Boulanger M, Li L, Lyons S, Lovett NG, Kubiak MM, Silver L, et al. Essen risk score in prediction of myocardial infarction after transient ischemic attack or ischemic stroke without prior coronary artery disease. Stroke 2019;50:3393-9.
3. Kelly PJ, Crispino G, Sheehan O, Kelly L, Marnane M, Merwick A, et al. Incidence, event rates, and early outcome of stroke in Dublin, Ireland: The North Dublin population stroke study. Stroke 2012;43:2042-7.
4. Amarenco P, Lavallée PC, Labreuche J, Ducrocq G, Juliard JM, Feldman L, et al. Prevalence of coronary atherosclerosis in patients with cerebral infarction. Stroke 2011;42:22-9.
5. Calvet D, Touzé E, Varenne O, Sablayrolles JL, Weber S, Mas JL. Prevalence of asymptomatic coronary artery disease in ischemic stroke patients: The PRECORIS study. Circulation 2010;121:1623-9.
6. Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, et al. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study. Lancet 2004;364:937-52.
7. Baigent C, Keech A, Kearney PM, Blackwell L, Buck G, Pollicino C, et al. Efficacy and safety of cholesterol-lowering treat-ment: prospective meta-analysis of data from 90,056 participants in 14 randomised trials of statins. Lancet 2005;366:1267-78.
8. Ference BA, Ginsberg HN, Graham I, Ray KK, Packard CJ, Bruckert E, et al. Low-density lipoproteins cause atherosclerotic cardiovascular disease. 1. Evidence from genetic, epidemiologic, and clinical studies. A consensus statement from the European Atherosclerosis Society Consensus Panel. Eur Heart J 2017;38:2459-72.
9. Amarenco P, Kim JS, Labreuche J, Charles H, Abtan J, Béjot Y, et al. A comparison of two LDL cholesterol targets after ischemic stroke. N Engl J Med 2020;382:9.
10. Sniderman AD, Williams K, Contois JH, Monroe HM, McQueen MJ, de Graaf J, et al. A meta-analysis of low-density lipoprotein cholesterol, non-high-density lipoprotein cholesterol, and apolipoprotein B as markers of cardiovascular risk. Circ Cardiovasc Qual Outcomes 2011;4:337-45.
11. Greenland P, Bonow RO, Brundage BH, Budoff MJ, Eisenberg MJ, Grundy SM, et al. ACCF/AHA 2007 clinical expert consensus document on coronary artery calcium scoring by computed tomography in global cardiovascular risk as-sessment and in evaluation of patients with chest pain: A report of the American College of Cardiology Foundation Clinical Expert Consensus Task Force (ACCF/AHA Writing Committee to Update the 2000 Expert Consensus Document on Electron Beam Computed Tomography) developed in collaboration with the Society of Atherosclerosis Imaging and Prevention and the Society of Cardiovascular Computed Tomography. J Am Coll Cardiol 2007;49:378-402.
12. Budoff MJ, Young R, Burke G, Jeffrey Carr J, Detrano RC, Folsom AR, et al. Ten-year association of coronary artery calcium with atherosclerotic cardiovascular disease (ASCVD) events: The multi-ethnic study of atherosclerosis (MESA). Eur Heart J 2018;39:2401-8.
13. Adams RJ, Chimowitz MI, Alpert JS, Awad IA, Cerqueria MD, Fayad P, et al. Coronary risk evaluation in patients with transient ischemic attack and ischemic stroke: A scientific statement for healthcare professionals from the Stroke Council and the Council on Clinical Cardiology of the American Heart Association/American Stroke Association. Circulation 2003;108:1278-90.
2. Boulanger M, Li L, Lyons S, Lovett NG, Kubiak MM, Silver L, et al. Essen risk score in prediction of myocardial infarction after transient ischemic attack or ischemic stroke without prior coronary artery disease. Stroke 2019;50:3393-9.
3. Kelly PJ, Crispino G, Sheehan O, Kelly L, Marnane M, Merwick A, et al. Incidence, event rates, and early outcome of stroke in Dublin, Ireland: The North Dublin population stroke study. Stroke 2012;43:2042-7.
4. Amarenco P, Lavallée PC, Labreuche J, Ducrocq G, Juliard JM, Feldman L, et al. Prevalence of coronary atherosclerosis in patients with cerebral infarction. Stroke 2011;42:22-9.
5. Calvet D, Touzé E, Varenne O, Sablayrolles JL, Weber S, Mas JL. Prevalence of asymptomatic coronary artery disease in ischemic stroke patients: The PRECORIS study. Circulation 2010;121:1623-9.
6. Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, et al. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study. Lancet 2004;364:937-52.
7. Baigent C, Keech A, Kearney PM, Blackwell L, Buck G, Pollicino C, et al. Efficacy and safety of cholesterol-lowering treat-ment: prospective meta-analysis of data from 90,056 participants in 14 randomised trials of statins. Lancet 2005;366:1267-78.
8. Ference BA, Ginsberg HN, Graham I, Ray KK, Packard CJ, Bruckert E, et al. Low-density lipoproteins cause atherosclerotic cardiovascular disease. 1. Evidence from genetic, epidemiologic, and clinical studies. A consensus statement from the European Atherosclerosis Society Consensus Panel. Eur Heart J 2017;38:2459-72.
9. Amarenco P, Kim JS, Labreuche J, Charles H, Abtan J, Béjot Y, et al. A comparison of two LDL cholesterol targets after ischemic stroke. N Engl J Med 2020;382:9.
10. Sniderman AD, Williams K, Contois JH, Monroe HM, McQueen MJ, de Graaf J, et al. A meta-analysis of low-density lipoprotein cholesterol, non-high-density lipoprotein cholesterol, and apolipoprotein B as markers of cardiovascular risk. Circ Cardiovasc Qual Outcomes 2011;4:337-45.
11. Greenland P, Bonow RO, Brundage BH, Budoff MJ, Eisenberg MJ, Grundy SM, et al. ACCF/AHA 2007 clinical expert consensus document on coronary artery calcium scoring by computed tomography in global cardiovascular risk as-sessment and in evaluation of patients with chest pain: A report of the American College of Cardiology Foundation Clinical Expert Consensus Task Force (ACCF/AHA Writing Committee to Update the 2000 Expert Consensus Document on Electron Beam Computed Tomography) developed in collaboration with the Society of Atherosclerosis Imaging and Prevention and the Society of Cardiovascular Computed Tomography. J Am Coll Cardiol 2007;49:378-402.
12. Budoff MJ, Young R, Burke G, Jeffrey Carr J, Detrano RC, Folsom AR, et al. Ten-year association of coronary artery calcium with atherosclerotic cardiovascular disease (ASCVD) events: The multi-ethnic study of atherosclerosis (MESA). Eur Heart J 2018;39:2401-8.
13. Adams RJ, Chimowitz MI, Alpert JS, Awad IA, Cerqueria MD, Fayad P, et al. Coronary risk evaluation in patients with transient ischemic attack and ischemic stroke: A scientific statement for healthcare professionals from the Stroke Council and the Council on Clinical Cardiology of the American Heart Association/American Stroke Association. Circulation 2003;108:1278-90.