Une couverture vaccinale insuffisante explique l’augmentation de cas observée dans le monde depuis 2023 : il y a eu cette année-là 20 % de cas en plus par rapport à l’année précédente, selon l’OMS. En Europe, depuis 2024 (et jusqu’au 31 janvier 2025), le nombre de cas rapportés à l’ECDC a excédé les 30 000, un chiffre bien supérieur aux niveaux prépandémiques (v. figure sur ce lien) ; la France en a rapporté plus de 500 sur cette période. Selon les données recueillies par l'OMS et Unicef pour la région Europe et Asie centrale, près de 130 000 cas de rougeole y ont été déclarés en 2024, soit le double du nombre déclaré en 2023 et le nombre le plus élevé depuis 1997.
En février 2025, l’ECDC a déclaré avoir reçu davantage de notifications de cas que les mois précédents (sans en préciser le nombre) et, selon la DGS, la France connaît également une augmentation récente du nombre de cas.
Dans ce contexte épidémiologique et en raison de la forte contagiosité de la maladie, le ministère de la Santé craint une diffusion plus large dans les semaines à venir. Il rappelle en premier lieu l’importance d’une couverture vaccinale élevée de la population de tout âge, notamment des professionnels de santé et ceux exerçant au contact d’enfants, pour limiter la circulation virale et protéger les plus fragiles.
Détecter les cas et signaler précocement
Le diagnostic de la rougeole doit être évoqué devant tout patient, quel que soit son statut vaccinal :
- en présence d’une fièvre ≥ 38,5 °C ;
- associée à une éruption maculopapuleuse ;
- et au moins un des signes suivants : conjonctivite, rhinite, toux, signe de Köplik.
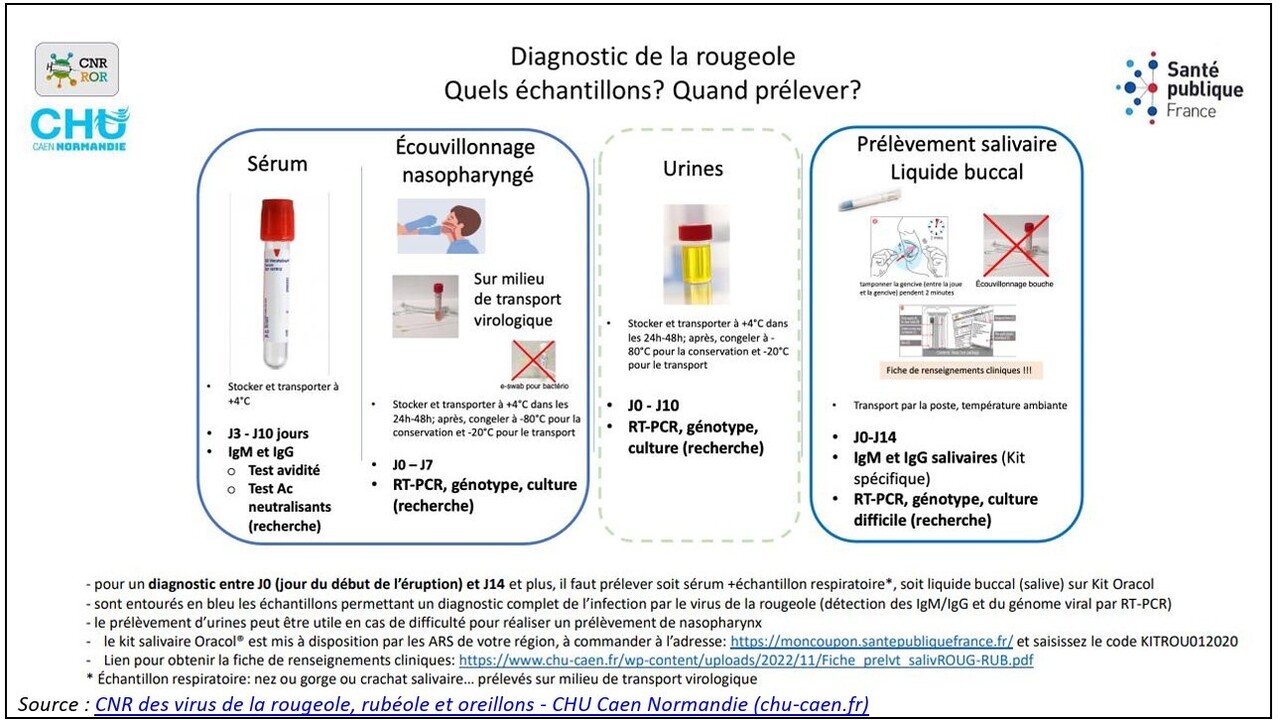
Une confirmation biologique est indispensable préférentiellement par prélèvement oropharyngé et amplification génique par RT-PCR. L’ARN viral étant détectable de quelques jours avant le début de l’éruption jusqu’à environ 10 jours après. La recherche d’IgM, salivaire (Kit Oracol) ou sérique, est également possible ; elle ne doit être réalisée qu’à partir du 3e jour après le début de l’éruption (v. figure ci-contre).
Tout cas cliniquement évocateur (y compris avant les résultats biologiques) doit être signalé sans délai au point focal régional de l’ARS (téléphone, mail). L’envoi de la fiche déclaration obligatoire est impératif même si tous les items n’ont pu être renseignés (ils pourront être complétés par la suite).
Que faire autour d’un cas suspect ou confirmé ?
Au cabinet, isoler les patients suspects : limitation de leurs déplacements au strict nécessaire et accélérer leur prise en charge ; mise à l’écart des autres patients en salle d’attente ; port du masque chirurgical pour le cas et masque FFP2 pour les personnes contacts, avec hygiène des mains régulière. Ne pas utiliser les locaux où a séjourné le patient tant qu’une aération efficace n’a pas pu être assurée (persistance du virus jusqu’à 2 h dans l’air et/ou sur les surfaces)
Recommander des mesures d’éviction pendant toute la période de contagiosité du cas : dès les premiers symptômes (phase prodromique, jusqu’à 5 jours avant l’éruption) et jusqu’à 5 jours après le début de l’éruption.
Prophylaxie post-exposition des contacts à risque de forme grave (nourrissons de moins de 12 mois, personnes immunodéprimées, femmes enceintes) :
- par la vaccination : une dose du vaccin trivalent ROR à réaliser dans les 72 h suivant le contage (date de premier contact avec un cas confirmé de rougeole), chez les nourrissons de 6 à 11 mois révolus (en respectant les contre-indications habituelles) ;
- ou par l’administration d’immunoglobulines polyvalentes à l’hôpital, dans les 6 jours suivant le contage, dans les cas suivants : immunodéprimés, femmes enceintes, nourrissons < 6 mois nés de mère non-immunisée, nourrissons de 6 à 11 mois n’ayant pas pu être vaccinés dans les 72 h suivant le contage quels que soient le statut vaccinal de la mère ou ses antécédents de rougeole.
Cas contacts nés à partir de 1980 : vérifier le statut vaccinal et compléter la vaccination (chaque personne doit avoir reçu deux doses avec un délai minimum de 1 mois entre les deux doses ou trois doses pour les personnes ayant débuté leur vaccination avant l’âge de 12 mois). Si elle est réalisée dans les 72 h suivant le comptage, elle peut éviter la survenue de la maladie ; elle reste préconisée même si ce délai est dépassé.
Prévention vaccinale
Quel que soit le motif de consultation, vérifier le statut vaccinal contre la rougeole et procéder au rattrapage le cas échéant, selon les recommandations en vigueur.
Tous les professionnels de santé et les professionnels travaillant au contact des enfants doivent :
- si nés après 1980 : être vaccinés avec deux doses de vaccin ROR, comme en population générale ;
- si nés avant 1980, non vaccinés et sans antécédent connu de rougeole : recevoir 1 dose de vaccin.
Pour les personnes voyageant en pays d’endémie ou en phase d’épidémie (dont le Maroc ) : administrer une dose de vaccin ROR aux nourrissons dès l’âge de 6 mois (ces enfants devront par la suite recevoir deux doses de vaccin ROR trivalent selon le calendrier vaccinal) et aux personnes nées avant 1980 non protégées contre la rougeole (sans antécédent connu de rougeole ou non vaccinées antérieurement).