Chaque année en France, plus de 8 000 patients sont hospitalisés pour brûlure, et parmi ceux admis en centre de traitement des brûlés, 9,4 % ont des brûlures graves. Ces dernières peuvent entraîner des conséquences fonctionnelles, esthétiques, psychologiques et psychosociales qu’il convient de prévenir.
D’après une étude de Santé publique France réalisée entre 2009 et 2014, les enfants âgés de 0 à 4 ans représentaient plus du quart des patients hospitalisés pour brûlures (28,8 %). La proportion de patients gravement brûlés était de 5,3 % dans la tranche d’âge 0 - 4 ans, de 3,5 % pour les 5 - 14 ans, de 11,9 % chez les patients de 15 ans et plus, et elle s’élevait à 15,7 % chez les personnes âgées de 65 à 74 ans.1
Un parcours en plusieurs étapes
Après la prise en charge initiale en réanimation, le parcours de soins d’un brûlé est un processus long comprenant trois autres étapes.2
Rééducation en centre spécialisé
La rééducation en centre spécialisé a pour objectifs de poursuivre et guider la cicatrisation, de préserver ou de récupérer d’éventuelles restrictions de mobilité et de rétablir l’autonomie perdue.
Elle se compose de trois périodes successives :
- la fin de cicatrisation, durant laquelle les infirmiers réalisent des soins quotidiens (bains, hydratation, pansements). En parallèle, la prise en charge en rééducation se poursuit, s’articulant autour de mobilisations cutanées spécifiques, de postures cutanées et de la mise en place d’appareillages de posture et de compression ;
- l’étape de maturation cicatricielle, lors de laquelle les pansements sont retirés. La rééducation est maintenue, mais le patient est de plus en plus actif dans ses soins. Il est placé dans des situations de vie quotidienne avec des activités signifiantes et significatives, adaptées à ses habitudes de vie ;
- la dernière étape correspond à la préparation à la sortie. L’objectif de cette phase est la réinsertion psychosociale. L’éducation thérapeutique, démarche centrée sur la personne malade chronique, est alors un outil primordial. Elle permet de mettre le patient en confiance, d’améliorer sa connaissance de la maladie et sa qualité de vie (maquillage correcteur, atelier de mise en situation, échange avec patient partenaire), et d’aider l’entourage à mieux accompagner le patient lors du retour à domicile.3
Rééducation ambulatoire
Le patient est alors suivi en hôpital de jour. Des soins thermaux sont proposés afin de lutter contre l’inflammation et le prurit, d’améliorer la mobilité et la souplesse de la peau. S’il s’agit d’un enfant, une surveillance multidisciplinaire est maintenue jusqu’à la fin de la croissance dans le but de prévenir les complications fonctionnelles ou esthétiques et d’adapter ou renouveler les appareillages.
Dernière phase : les séquelles
À la fin de la maturation cicatricielle, aucune évolution cutanée ultérieure n’est possible et le patient peut avoir des séquelles permanentes de brûlure : principalement une hypertrophie et des atteintes fonctionnelles dues aux rétractions. La rééducation n’a, à ce stade, qu’un effet très limité ; seule une intervention chirurgicale peut améliorer l’état de la peau. La chirurgie des séquelles est toujours décidée avec l’accord et la collaboration du patient. En effet, cette option nécessite du temps, parfois de la rééducation et de nouveaux appareillages.
Retentissements
La brûlure est décrite comme un traumatisme destructeur entraînant des altérations physiques, émotionnelles et de la qualité de vie.4 Elle peut provoquer des troubles psychologiques et psychiatriques (angoisse, anxiété, dépression, troubles du comportement, déni, régression et syndrome de stress post-traumatique) ainsi que des conséquences sociales et professionnelles.5
Concernant la population pédiatrique, les brûlures sont l’une des causes de décès les plus importantes. Des situations de handicap sont aussi possibles, entraînant une restriction de l’autonomie dans la vie quotidienne de l’enfant.
Séquelles fonctionnelles
Pour obtenir les meilleurs résultats fonctionnels et esthétiques, la rééducation doit être précoce, réalisée tout au long de la période de maturation cicatricielle et régulièrement réajustée pour prévenir les rétractions et l’hypertrophie. Les techniques sont résumées en trois actions complémentaires : micromobilisations cutanées spécifiques (massages), postures cutanées (étirement en capacité cutanée maximale) manuelles ou instrumentales et compression (souple, rigide). À ces répercussions fonctionnelles et esthétiques s’ajoutent deux autres conséquences : la douleur et le prurit.
Douleurs : liées au traitement ou non
Les douleurs liées aux brûlures se caractérisent par des intensités exceptionnelles et des durées inhabituelles.6 Elles sont de deux types : les douleurs aiguës, intenses et brèves dues aux traitements (débridements, pansements, bains, kinésithérapie) et les douleurs des intervalles et du repos, qui sont constantes, sourdes, épuisantes et aggravées par l’anxiété et la dépression.7 Elles peuvent être responsables d’autres séquelles, parmi lesquelles un syndrome de stress post-traumatique et une perte de confiance en l’équipe soignante.3
Prurit
Le prurit correspond à des démangeaisons intenses qui augmentent en fonction du niveau d’inflammation. Cette douleur est considérée comme extrêmement importante et invalidante, notamment chez les enfants.3,8
Le prurit a un impact physique : retard d’épidermisation, surinfection, échec du greffon du fait du grattage. Il compromet alors la rééducation et la pose d’orthèses, et prolonge l’hospitalisation ; il est responsable d’un retentissement psychologique et affecte la qualité de vie (troubles du sommeil, perturbations de la scolarité, perte d’appétit et irritabilité).
Impact psychologique
L’image du corps est affectée, d’une part, par l’opinion que le patient a de lui-même et, d’autre part, par le miroir que constitue son environnement.
Les conséquences psychologiques sont multiples : syndrome de stress post-traumatique, anxiété, dépression, réactions phobiques, troubles psychofonctionnels ou psychosomatiques, troubles du sommeil, troubles alimentaires, troubles du comportement sous forme d’inhibition, de passivité ou de régression.9
La fonction de confinement de la peau est également affectée, car elle constitue la barrière entre l’extérieur et l’intérieur. Elle protège l’individualité de chacun, tout en permettant l’échange avec les autres. Le brûlé est affecté dans sa chair et peut ressentir « une perte du sentiment de continuité narcissique ».10 La destruction d’une partie de l’enveloppe corporelle entraîne ainsi de nombreuses modifications.11
Une greffe constitue aussi une brèche dans l’enveloppe corporelle, car il s’agit d’un élément ajouté.
De plus, la cicatrisation est une modification perpétuelle de l’enveloppe corporelle, complétée par le port de vêtements et d’appareils compressifs. Il est alors naturel de penser que la perte de l’image consciente du corps affecte le bien-être fondamental, modifiant insidieusement l’image inconsciente du corps.12 La résilience personnelle et le contexte familial favorable sont des facteurs participant à un meilleur vécu.
Quelles solutions ?
Il existe peu de supports concrets, structurés et standardisés. Les patients qui en ressentent le besoin peuvent toutefois demander du soutien en séances d’éducation thérapeutique, un accompagnement par la discussion et l’échange.
Chaque professionnel accompagnant le patient gravement brûlé participe à sa réinsertion psychosociale, parfois de manière indirecte, non structurée et finalement sans nécessairement en avoir conscience :
- le médecin, par son accompagnement tout au long du parcours de soins ;
- l’ensemble des professionnels, par une relation de confiance, d’écoute, une approche de la relation au corps, la reprise de confiance en soi, un travail sur l’autonomie et l’image corporelle.
La notion de réinsertion psychosociale est actuellement inscrite dans les objectifs thérapeutiques de chacun mais est encore mal définie, non évaluée et insuffisamment abordée dans les programmes d’éducation thérapeutique du patient (ETP). L’ETP est à adapter à l’âge, à la maturité, à l’environnement et à la capacité d’autonomie du patient.13 Ainsi, un partenariat a été développé entre l’Association des brûlés de France et l’hôpital de pédiatrie et de rééducation (HPR) de Bullion : ils participent aux réunions ETP brûlure et proposent des permanences dans l’établissement une fois par mois. Le programme d’ETP de l’HPR de Bullion tend à évoluer sans cesse et à être partagé. Par exemple, en mai 2023, une partie de l’équipe du service de soins médicaux de réadaptation (SMR) de Cayenne s’est rendue à l’HPR de Bullion afin d’améliorer le parcours de soins des enfants guyanais, mais aussi dans l’objectif de poursuivre les actions d’ETP, initialement mises en place à l’HPR de Bullion, au plus près de leur lieu de vie.14 Des interventions de patients partenaires pourraient en outre accompagner cette réinsertion.
Enfin, il est essentiel de limiter la stigmatisation et de favoriser l’inclusion de ces patients ; la réinsertion des grands brûlés passe aussi par un changement du regard que les autres posent sur eux. La limite actuelle est que l’hôpital est un milieu protégé dans lequel le personnel est sensibilisé et les patients bienveillants entre eux, la sortie et la confrontation au monde peuvent alors être brutales.
Après une brûlure grave : enquête sur le ressenti des patients et des professionnels de santé
Au moyen de deux questionnaires en ligne – l’un destiné aux patients et l’autre aux professionnels de santé –, nous proposons une photographie des expériences des patients gravement brûlés, mais aussi des professionnels de santé qui les accompagnent. Les soignants savent sauver des vies, panser, rééduquer, appareiller, mais qu’en est-il de « l’après » ?
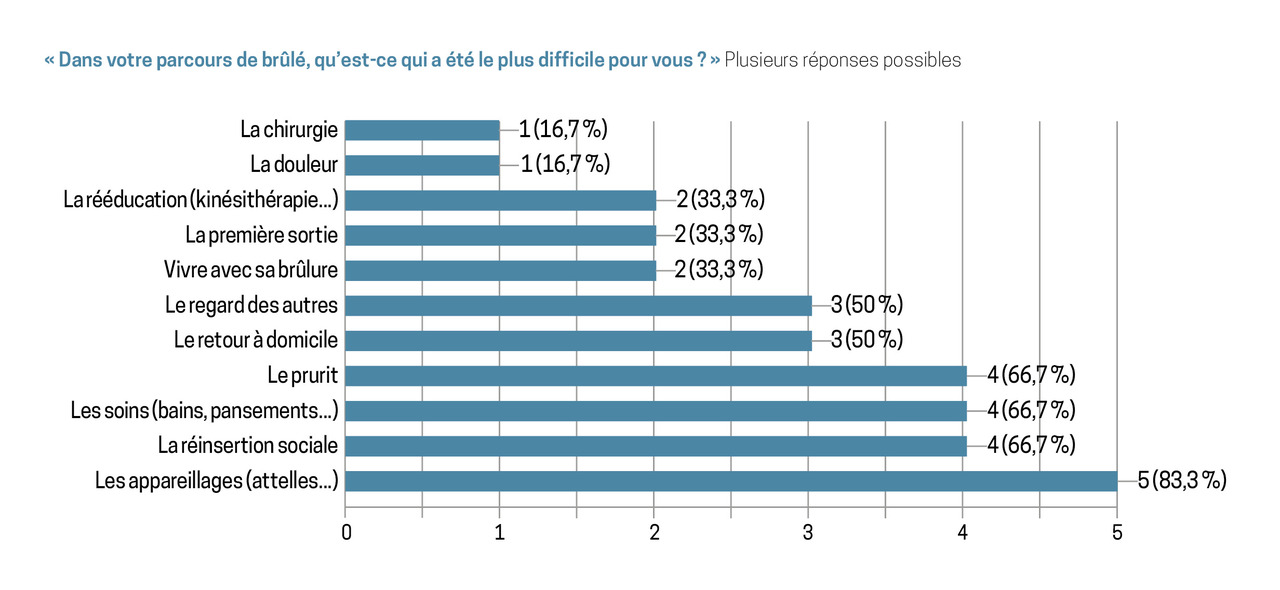
Après cinq semaines de mise en ligne, 6 réponses de patients brûlés et 27 réponses de professionnels ont été enregistrées. Pour 5 des patients ayant répondu, l’appareillage était l’aspect le plus difficile à gérer, suivi par la réinsertion sociale pour 4 d’entre eux et le prurit pour 4 patients également. Pour la totalité des professionnels de santé ayant répondu, les patients gravement brûlés rencontrent des difficultés psychosociales en lien avec leur brûlure, notamment pour la réinsertion sociale.
Du côté des patients
- Les six patients ayant répondu étaient adultes (5 avaient été brûlés dans l’enfance). En moyenne, ils vivent avec leur brûlure depuis dix-huit ans (de 3 à 31 ans), la surface cutanée brûlée variant de 28 à 97 %. Tous étaient passés par un centre de rééducation et ont bénéficié d’un suivi multidisciplinaire. Ce qui a été le plus difficile à vivre pour eux (plusieurs réponses possibles) était : les appareillages, la réinsertion psychosociale, les soins, le prurit, le regard des autres, le retour à domicile, la rééducation, la première sortie et la vie avec la brûlure, la chirurgie et la douleur (fig. 1). Pour 5 patients sur 6, l’appareillage était le domaine le plus difficile à gérer lors de leur parcours de brûlure.L’appareillage a, en effet, une forte influence sur le regard des autres et donc sur la réinsertion psychosociale.
- Nous avons noté quelques expériences très différentes sur ce qui a été le plus difficile : « Revenir à une vie normale avec notre différence, porter des appareils, c’est dur tant psychologiquement que physiquement » ; « Se réapproprier mon corps et, sous mes vêtements compressifs, me découvrir dans les yeux d’autres personnes, à la piscine et à la mer ». « Pour moi, ce qui m’a le plus marqué, c’est d’avoir des douleurs fréquentes, des sensations de démangeaisons, de ne pas pouvoir faire ce que je pouvais faire auparavant et, tout simplement, de ne pas contrôler mon corps. Je n’ai jamais eu de problème avec la façon dont les autres me voient ou avec ma réinsertion dans la vie sociale, car cela n’a pas d’importance pour moi et cela ne m’impacte en rien ».
- Quatre patients sur 6 estiment ne pas avoir reçu suffisamment de soutien pour affronter le monde extérieur. Ils auraient souhaité que les séances d’ETP – qui n’existaient pas lors de leur passage – soient désormais à privilégier, pouvoir discuter avec les soignants, voire organiser des rencontres avec d’autres patients, davantage préparer les patients (travail sur soi, façon de réagir...) au regard des autres, que soit proposé un travail psychologique pour savoir gérer un moment d’apathie par exemple, et que les services soient mieux organisés. La question de « l’après » a été diversement posée aux patients par les professionnels (fig. 2).
Du côté des professionnels de santé
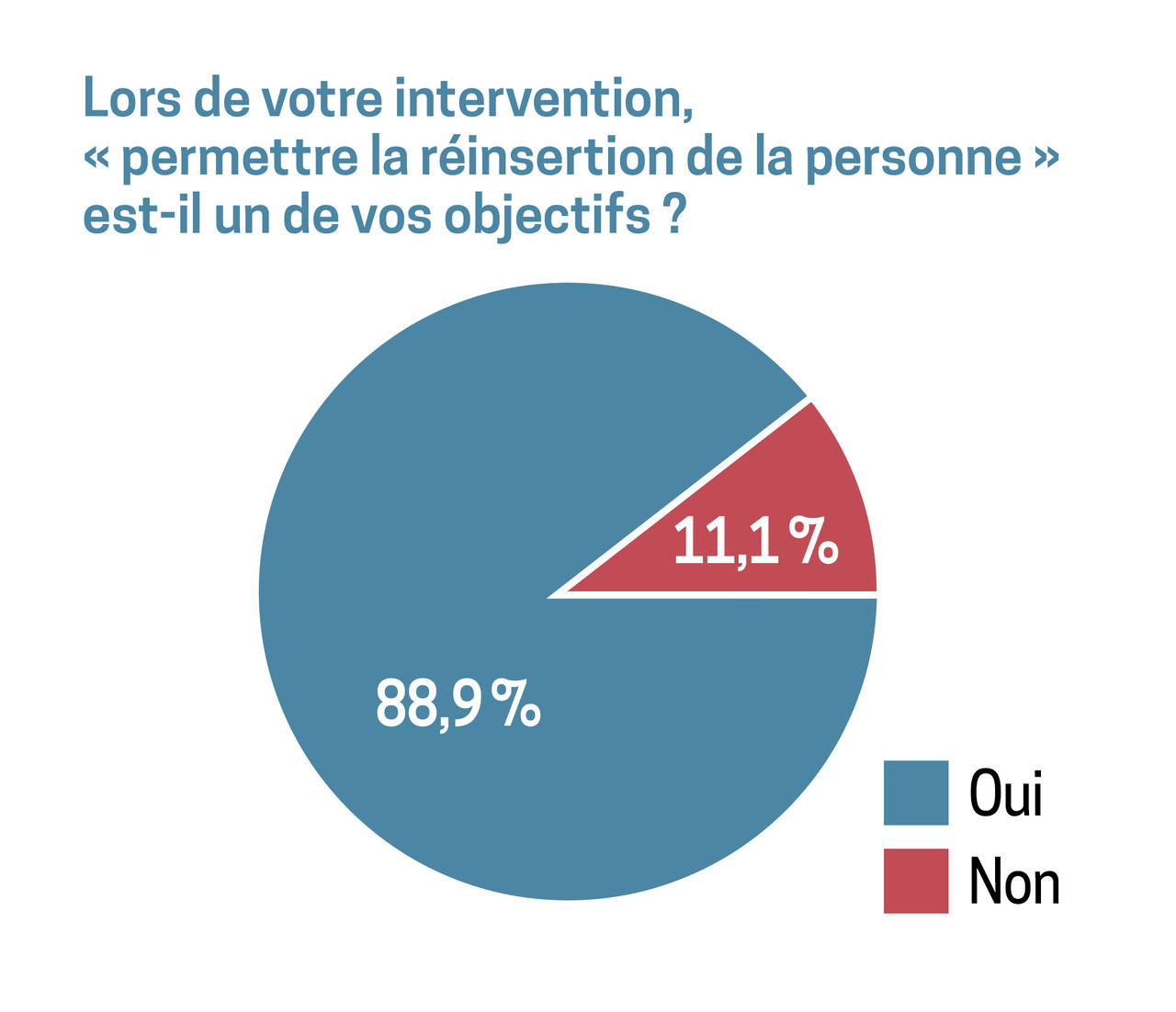
- 85 % des professionnels de santé ayant répondu travaillent en centres de rééducation, 4 % en centre de traitement des brûlés (CTB) et 1 % en centre de soins aigus (66,7 % en pédiatrie, 44,4 % en service adultes). Les trois professions les plus représentées étaient les ergothérapeutes (48,1 %), les kinésithérapeutes (25,9 %) et les médecins (14,8 %). Dans la question ouverte « Quels sont vos objectifs dans l’accompagnement du brûlé ? », quatre items ressortent : amélioration de la cicatrice, amélioration fonctionnelle, équipement, travail sur les activités de la vie quotidienne et autonomie. La notion de réinsertion psychosociale est évoquée deux fois sur 27 réponses. Cependant, à la question fermée « Lors de votre intervention, permettre la réinsertion de la personne est-il un de vos objectifs ? », 88,9 % des professionnels répondent par l’affirmative (fig. 2). Selon les réponses, les moyens utilisés sont la récupération esthétique et fonctionnelle, le travail multidisciplinaire, l’écoute et l’échange avec le patient et sa famille, le suivi psychologique, les jeux de rôle ou les visites à domicile, les liens avec l’extérieur (travail, école, association), l’éducation thérapeutique du patient, l’évaluation de la performance et l’engagement occupationnel.
- Le questionnaire a révélé que tous les professionnels pensent que les brûlés rencontrent des difficultés psychosociales du fait de leur brûlure, et donc des difficultés de réinsertion à cause du regard de l’autre, mais également du fait des moqueries, d’une perte de chance de trouver un emploi, des douleurs, de la fatigue, d’une forme d’autocensure des adultes – limitant les interactions sociales, notamment en cas de brûlures au visage –, des absences au travail, des opérations chirurgicales, de l’éloignement de la famille et la destruction du logement (quand un incendie est en cause).
Que dire à vos patients ?
Le parcours de soins d’un brûlé est un processus long qui comprend plusieurs phases.
L’accompagnement du patient est multidisciplinaire.
Des programmes d’éducation thérapeutique existent ; ils sont adaptés à l’âge, à la maturité, à l’environnement et à la capacité d’autonomie du patient.
2. Rochet JM, Hareb F. Brûlure et rééducation. Pathologie Biologie 2002;50(2):137-49.
3. Guillot M. Chapitre 23 : Principes généraux de rééducation fonctionnelle du brûlé. Les Brûlures. Issyles-Moulineaux, France: Elsevier Masson ; 2010. p. 233-49.
4. Smolle C, Cambiaso-Daniel J, Forbes AA, et al. Recent trends in burn epidemiology worldwide: A systematic review. Burns 2017;43(2):249-57.
5. Ezzoubi M, Fihri J, Elmounjid S, et al. (2004). Aspects psychosociaux de la brûlure. Ann Burn Fire Disasters 2004;12(3):145-51.
6. Latarget J. Douleur et brûlure. Les Brûlures, Issy-les-Moulineaux, France : Elsevier Masson SAS ; 2010.
7. Bonvin E, Cochand P. Psychologie du grand brûlé. Rev Med Suisse 1998. https://bit.ly/4lnH7oG
8. Chambon F, Joly-Parets L, Boulenoir M, et al. Douleur dans la rééducation des brûlures de l’enfant. Rev Prat Med Gen 2023;37(1077):227-30.
9. Despars J, Hohlfeld J, Muller-Nix C. Les brûlures de A à Z : psychologie, impact sur l’enfant et sa famille. Arch Pediatr 2010;17(6):888-9.
10. Mesle S. La prise en charge psychologique des brûlés. Cah Puericultrice 2003;40(167):30-2.
11. Murcier N. L’image de soi chez les enfants brûlés. Soins Pediatr Pueric 2003;211:34-6.
12. Aubry D, Briancourt N, de Tychey C. Approche comparative par une méthodologie projective de l’image du corps de l’enfant brûlé. Prat Psychol. Base SantéPsy, 2000: p.111-22.
13. Tubiana-Rufi N. L’enfant, la maladie, l’éducation thérapeutique : point de vue clinique. J Prof Enfance. 2004. https://bit.ly/4lnqdGF
14. Mallard A, Gacek M, Daviau C, et al. Parcours de soins des enfants brûlés guyanais. Rev Prat Med Gen 2024;38(1086);196-9.

 Encadrés
Encadrés