Patients les plus à risque : actifs, sans plainte fonctionnelle, qui négligent traitement et suivi => le médecin traitant doit les sensibiliser à la prévention (aujourd’hui, la cécité est évitable dans la plupart des cas).
Prévalence de la rétinopathie :
– 30 % des diabétiques (mais 3 % de formes proliférantes et 5 % d’œdèmes maculaires) ;
– augmente avec l’ancienneté du diabète (plus fréquente et précoce dans le type 1).
Facteurs de risque :
– déséquilibre glycémique +++ => vérifier le niveau d’HbA1c lors de l’examen annuel du fond d’œil (si élévation de 1 % : augmentation de 28 % du risque de baisse d’acuité visuelle (BAV) < 5/10 sur une période de 25 ans) ;
– HTA déséquilibrée : sur-risque de BAV chez les diabétiques de type 2 ;
– grossesse : évolution rapide possible des rétinopathies minimes ou déjà avancées ;
– sont aggravants : puberté, rééquilibration rapide par insuline ou pompe à insuline, chirurgies oculaires.
Quatre stades de gravité
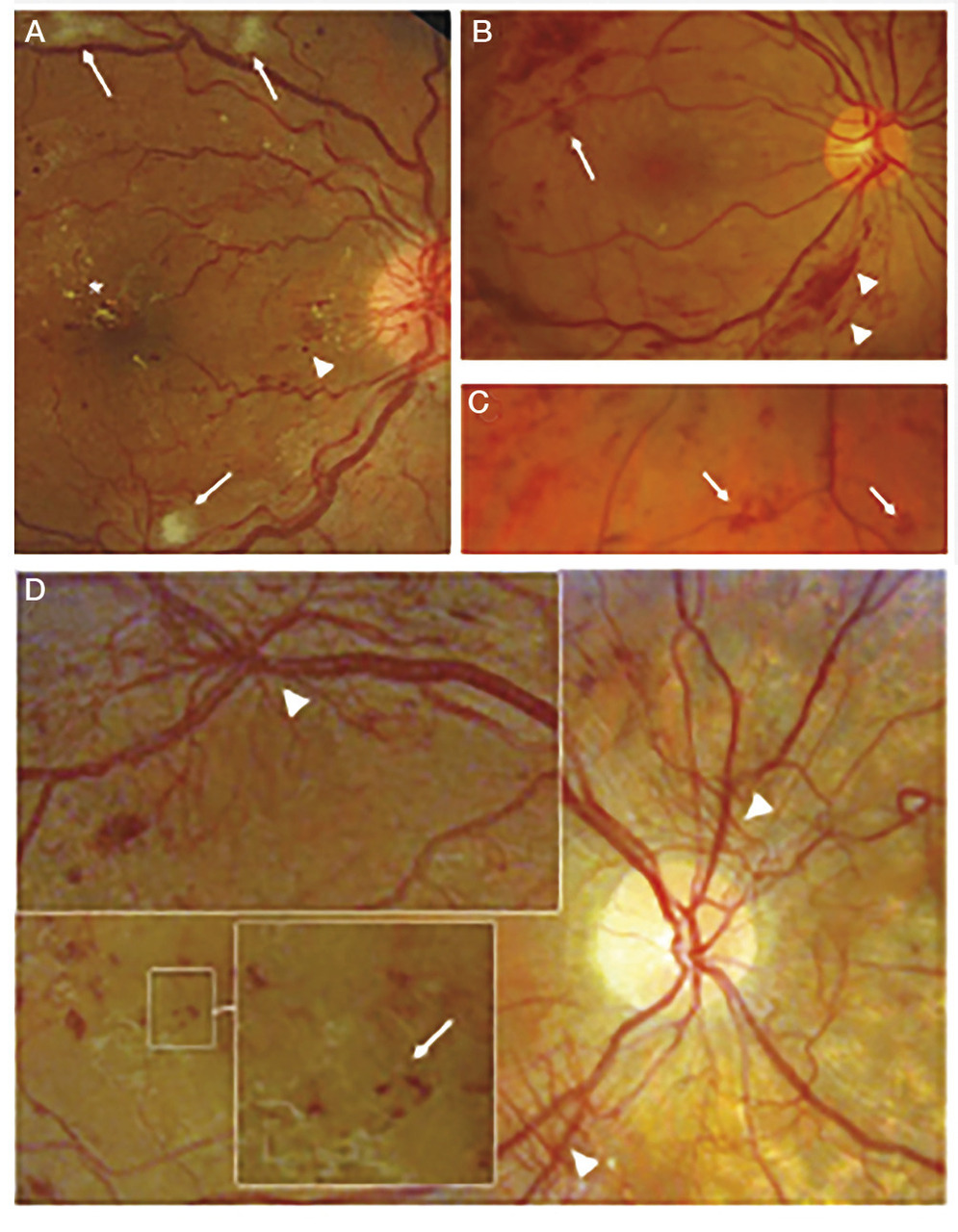
Anomalies au fond d’œil (
– micro-anévrismes (premiers signes) : petites dilatations sacculaires rondes, rouges, dues aux modifications de la paroi des capillaires rétiniens et à la prolifération endothéliale liée à l’hyperglycémie chronique ;
– hémorragies rétiniennes : punctiformes, en flammèches (liées à l’ischémie superficielle) ou en taches (ischémie plus sévère et profonde) ; peuvent mettre plusieurs semaines à disparaître ;
– nodules cotonneux : épaississements blanchâtres superficiels, traduisant un infarcissement local dans la couche des fibres optiques ; retrouvés en cas de forme rapidement progressive et/ou si rétinopathie hypertensive associée ; disparaissent en quelques semaines ou mois ;
– exsudats secs ou lipidiques : lésions punctiformes blanches ou jaune brillant, en arc de cercle, dues au passage anormal de lipoprotéines dans le tissu rétinien, à travers les capillaires devenus perméables ; signe indirect d’œdème maculaire ;
– anomalies microvasculaires intrarétiniennes : dilatations irrégulières, tortueuses, de petite taille, reliant artériole et veinule ; fortement associées à des territoires d’ischémie rétinienne qu’ils bordent (fréquente en cas d’HTA) ;
– néovaisseaux prérétiniens et prépapillaires : à partir des veinules rétiniennes, ils se développent à la surface de la rétine et utilisent le vitré comme trame ; leur paroi est « immature » et laisse diffuser la fluorescéine de façon très intense en angiographie ; responsables de tractions puis de décollement de rétine.
Œdème maculaire :
– principale cause de BAV chez les diabétiques ;
– parfois non perçu par les patients, ou se manifestant par : discrètes métamorphopsies, micropsies, troubles de la vision des couleurs, de la vision de près, perte de sensibilité au contraste, scotome central ;
– évident au fond d’œil en cas de couronne d’exsudats secs ; mesuré précisément en tomographie en cohérence optique (OCT ;
Quand dépister ?
– 3 à 5 ans après découverte du diabète ;
– à partir de 10 ans chez l’enfant.
Puis tous les 2 ans si diabète et PA contrôlés et FO initial normal ; au minimum 1 fois par an en cas d’instabilité glycémique ou tensionnelle ou de rétinopathie diabétique connue.
Chez la femme enceinte diabétique (hors diabète gestationnel) : avant la grossesse, tous les trimestres et en post-partum.
Par un fond d’œil dilaté ou via de simples rétinographies, photographies du fond d’œil non dilaté (RMN) réalisées dans un site de dépistage par des orthoptistes ou des infirmières qualifiées => surveillance annuelle si absence de rétinopathie diabétique ou micro-anévrismes ; consultation spécialisée dans les 2 mois en cas de lésions évoquant une forme plus sévère.
Quelle prise en charge ?
Rétinopathie
Cible tensionnelle optimale : < 140/90 mmHg.
Photocoagulation panrétinienne au laser :
– si rétinopathie proliférante sévère avec un autre facteur de risque de prolifération (grossesse, intensification du traitement insulinique ou non-observance manifeste...) ;
– stabilisation et fibrose des néovaisseaux obtenues dans la plupart des cas dans les 3 mois ;
– effets indésirables : discret rétrécissement du champ visuel, gêne en vision nocturne ; aggravation d’un œdème maculaire.
Vitrectomie et endophotocoagulation : en cas d’œdème maculaire tractionnel, hémorragie du vitré importante, décollement de rétine, glaucome néovasculaire.
Œdème maculaire
– en 1re intention pour un œdème avec baisse de vision ;
– efficaces et bien tolérées (7 à 9 la 1re année, 4 par an ensuite).
Corticoïdes (dexaméthasone, Ozurdex, implant vitréen à libération prolongée) :
– non réponse ou contre-indication aux anti-VEGF ;
– effets indésirables (hypertonie oculaire, cataracte induite).
Si œdème très localisé dans la région maculaire avec vision conservée : traitement laser possible mais de moins en moins utilisé aujourd’hui.
*
OCT : indispensable pour voir la macula
- Cet examen, de plus en plus pratiqué, mesure l’épaisseur de la rétine maculaire et analyse sa structure avec une précision quasi histologique. Grâce à des images en coupe en très haute définition, on peut évaluer l’œdème ou l’atrophie rétinienne ou de la tête du nerf optique, la fibrose sous-rétinienne, les tractions vitréomaculaires et suivre l’évolution des tissus dans le temps.
- L’angio-OCT ou OCT-A permet de détecter, comme en angiographie classique, les zones non perfusées, mais pas la diffusion à travers les capillaires.
- L’angiographie à la fluorescéine a encore des indications : recherche de maculopathie ischémique, doute sur des néovaisseaux, caractère focal diffus ou ischémique de l’œdème maculaire. Elle peut être réalisée en complément de l’OCT-A si celui-ci n’a pas permis le diagnostic.

 Encadrés
Encadrés