Le Panorama de la santé comprend un document de 241 pages ainsi qu’un résumé de 8 pages pour la France. On y trouve de très nombreuses données permettant de situer la France par rapport à la moyenne des 38 pays de l’OCDE pour une liste d’indicateurs essentiels. Le document est remarquablement bien fait et toutes les données sont accessibles. Il est impossible de décrire la masse de données, on ne peut qu’en extraire les points les plus saillants.
Dépenses de santé et espérance de vie
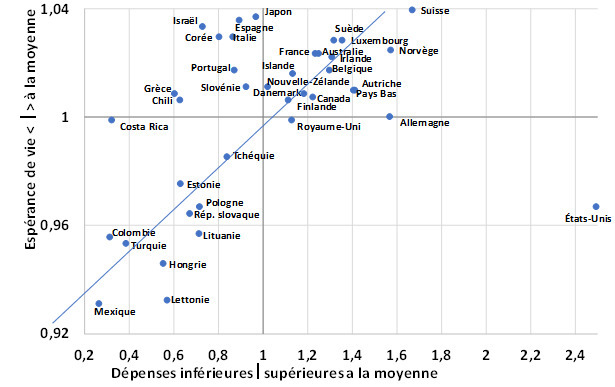
La figure 1 montre la relation entre les dépenses de santé et l’espérance de vie. L’espérance de vie en 2023 correspond à la durée de vie moyenne d’une génération fictive soumise, à chaque âge, aux taux de mortalité observés cette même année.
Dans de nombreux pays, l’espérance de vie est corrélée avec les dépenses de santé : il s’agit des pays situés sur la ligne oblique qui va du Mexique à la Suisse. Mais les exceptions sont particulièrement intéressantes. Le Costa Rica, la Grèce, le Chili, le Portugal, et surtout Israël, la Corée, l’Italie, l’Espagne et le Japon, consacrent à la santé des dépenses inférieures à la moyenne de l’OCDE mais affichent une espérance de vie supérieure. Cela peut indiquer que les systèmes de santé ont un bon rapport qualité-prix, même si de nombreux autres facteurs ont aussi une incidence sur les résultats en matière de santé. En revanche, l’Allemagne, et surtout les États-Unis, dépensent beaucoup d’argent pour de très mauvais résultats.
Focus sur la France
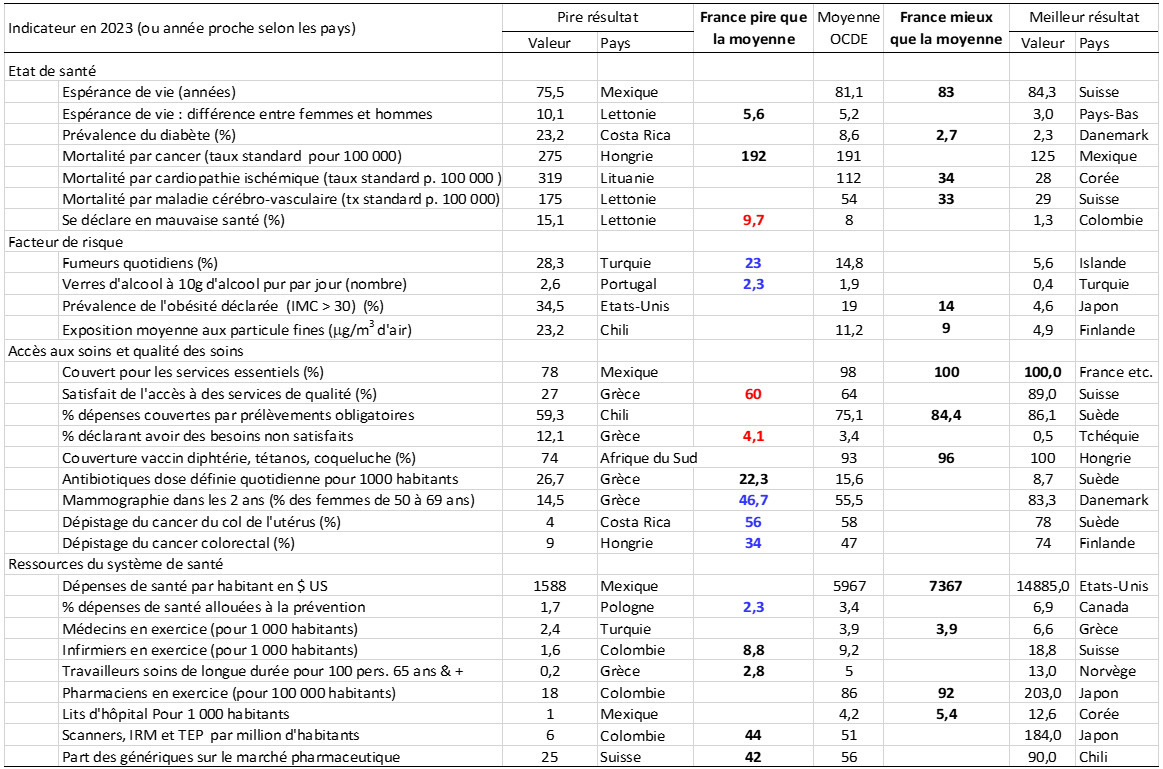
La figure 2 montre la place de la France pour une sélection d’indicateurs. La mortalité par cancer est dans la moyenne mais la mortalité cardiovasculaire est particulièrement basse en France. La participation au dépistage du cancer colorectal est faible, les données sur le dépistage mammographique ne tiennent pas compte des mammographies faites en dehors du programme organisé qui concernent environ 11 % de la population éligible.
Si les performances du système de santé de la France sont globalement dans la moyenne, quelques faiblesses sont identifiables :
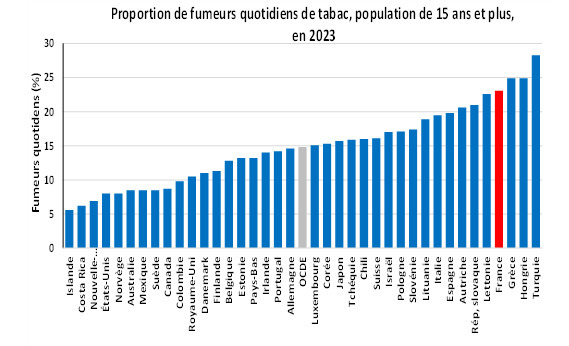
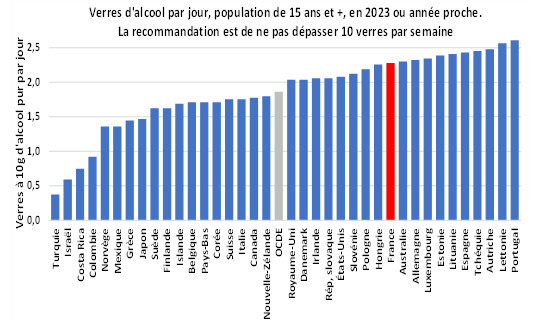
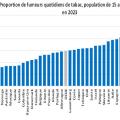
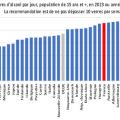
- la faible proportion des dépenses de santé allouées à la prévention contribue certainement à la forte prévalence du tabagisme quotidien (figure 3), à l’importante consommation d’alcool (figure 4), à la participation insuffisante au dépistage organisé du cancer du sein, à la couverture incomplète de la population pédiatrique ayant reçu trois doses du vaccin contre la diphtérie, le tétanos et la coqueluche (qui illustre la non adhérence de la population à une activité de prévention essentielle) et peut-être aussi à l’abus d’antibiotiques (le volume total d’antibiotiques prescrits en milieu extrahospitalier est très supérieur à la moyenne de l’OCDE) ;
- la population se déclare en mauvaise santé plus souvent et est moins satisfaite qu’attendu, au regard des relativement bonnes performance du système ;
- si le nombre de médecins en exercice pour 1 000 habitants est dans la moyenne, le nombre d’infirmiers est inférieur à la moyenne ; en particulier, le nombre de travailleurs du secteur des soins de longue durée pour 100 personnes âgées de 65 ans et plus est particulièrement bas.
Le panorama met aussi en évidence la hausse des dépenses de santé, et l’appel fréquent à des médecins formés à l’étranger, alors que la proportion de médecins à diplôme étranger en exercice en France (10 %) n’est pas particulièrement élevée.
En conclusion, le rapport montre que :
- l’attention portée aux besoins des patients est essentielle à des soins de qualité ;
- le tabac, l’alcool, l’alimentation déséquilibrée et le manque d’exercice sont très répandus ;
- les personnes à faibles revenus sont plus susceptibles d’avoir des maladies chroniques de longue durée ;
- les femmes vivent plus longtemps, mais avec une plus grande partie de leur vie en mauvaise santé.