La scoliose est une déformation tridimensionnelle de la colonne vertébrale à type de rotation des corps vertébraux. Le diagnostic est posé en cas d’inclinaison latérale du rachis (angle de Cobb > 10°) accompagnée d’une rotation vertébrale autour de l’axe rachidien, se traduisant par une gibbosité. Avant l’âge de 10 ans, une telle déformation est rare (moins de 1 % des scolioses), et fait l’objet d’un protocole national de diagnostic et de soins.
La scoliose idiopathique (80 % des cas) est un diagnostic d’exclusion. L’origine de la maladie est inconnue et probablement multifactorielle, avec une participation génétique. Elle est affirmée par l’absence d’argument anamnestique, clinique et radiologique en faveur d’une origine secondaire (notamment, origine congénitale ou neuromusculaire).
Épidémiologie
La scoliose idiopathique concerne en moyenne 0,5 à 5,2 % des 10 - 17 ans. Les filles sont 2 fois plus touchées que les garçons sur cette tranche d’âge, avec un sex ratio d’autant plus déséquilibré que la scoliose est évolutive (7 filles pour 1 garçon parmi les scolioses avec angle de Cobb > 40°). Cette déformation peut passer inaperçue car elle est asymptomatique. Certains patients sont donc détectés tardivement, lorsqu’ils ont une scoliose avancée, c’est-à-dire candidate à la chirurgie (définie par un angle de Cobb > 50 ° pour un squelette mature, et > 40° pour un squelette immature).
Dépistage
Nombre de sociétés savantes pédiatriques, dont le Collège national des pédiatres universitaires (CNPU) français, recommandent un dépistage systématique en soins primaires chez tous les adolescents, même si certaines guidelines (États-Unis, Royaume-Uni) ne le préconisent pas.
L’examen du rachis doit être méthodique afin d’être reproductible, et réalisé au moins une fois/an. L’appréciation de la croissance et de la maturation osseuse permet d’évaluer le risque évolutif de la déformation.
L’interrogatoire est fondamental. On s’enquiert notamment des antécédents personnels et du développement psychomoteur depuis la naissance, ainsi que des éventuels antécédents familiaux de scoliose. Le patient doit être examiné de dos, de profil, de face et de dessus. Au préalable, il faut s’assurer du bon équilibre du bassin en vérifiant l’horizontalité des 2 crêtes iliaques.
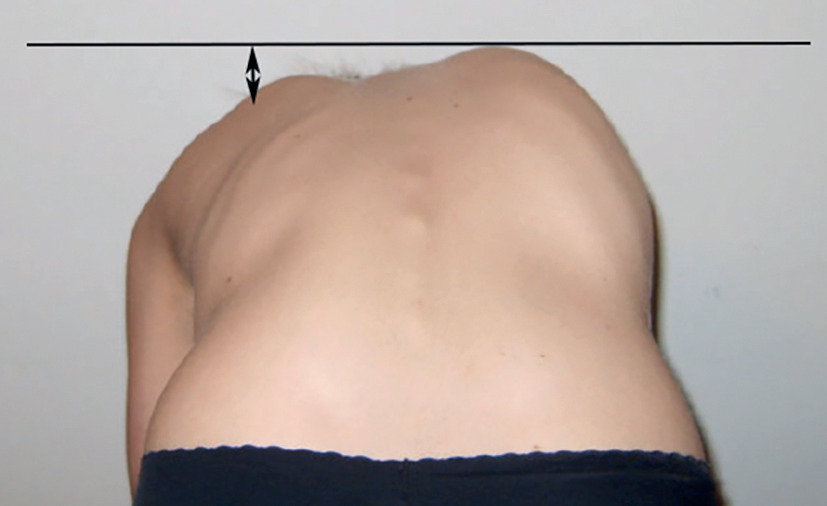
L’inspection du malade, debout penché en avant, les mains jointes, les membres inférieurs en rectitude, est capitale. L’examinateur, en arrière du malade, peut ainsi identifier le signe pathognomonique : la gibbosité (figure). Elle est la conséquence directe de la déformation structurale du rachis. Elle peut être discrète et régulière, ou au contraire très saillante et anguleuse. Elle se mesure à l’aide d’un niveau à bulle, en évaluant la différence d’altitude entre son point le plus saillant et le point symétrique par rapport à la ligne médiane.
Examens complémentaires
La découverte d’une gibbosité impose une radiographie du rachis en totalité debout de face et de profil, permettant notamment de mesurer l’angle de Cobb, en traçant les tangentes aux plateaux des vertèbres les plus inclinées par rapport à l’horizontale. Depuis quelques années, les techniques de stéréoradiographie (système EOS), moins irradiantes, fournissent des images de bonne qualité. Ces radios sont à privilégier lorsque le suivi de l’enfant ou de l’adolescent impose de répéter les clichés.
Quand suspecter une origine secondaire ?
Bien que majoritairement idiopathique, la scoliose chez l’adolescent doit faire l’objet d’une enquête étiologique pour rechercher une éventuelle pathologie responsable. Certaines sont évidentes ou connues (myopathie de Duchenne, infirmité motrice d’origine cérébrale). D’autres, plus atypiques, doivent malgré tout être recherchées à la 1re consultation. Une hyperlaxité, un dysmorphisme facial font évoquer un syndrome marfanoïde. Des taches café au lait en nombre important font suspecter une neurofibromatose. Une anomalie de la ligne médiane – pilosité anormale, angiome ou lipome de la région sacrée – peut témoigner d’une malformation vertébromédullaire sous-jacente (dysraphisme spinal). Une exagération des réflexes ostéotendineux, tout comme une asymétrie de ces réflexes doit orienter vers une pathologie périphérique.
Suivi
Dans la littérature, les scolioses peu ou pas évolutives, ne dépassant pas 20 - 30 ° en fin de croissance, représentent 30 à 75 % des formes idiopathiques. Mais toute scoliose dépistée en période de croissance doit être considérée comme évolutive jusqu’à preuve clinique et radiologique du contraire.
Au début de la puberté, une scoliose idiopathique peut être fortement évolutive. Le délai entre consultations est raccourci à 4 mois. Une radiographie doit être pratiquée au moindre doute à chaque consultation. L’évolutivité est confirmée si, entre 2 consultations, l’aggravation angulaire est > 5 ° avec accentuation de la gibbosité ou de l’aspect de rotation vertébrale sur la radiographie.
Des scolioses modérées (angle de Cobb < 30 °) sont parfois découvertes en fin de croissance. Si la maturation squelettique est pratiquement terminée (Risser 4 ou 5) et que la puberté est bien avancée, le risque évolutif redevient faible. Le rythme de surveillance peut être ralenti : contrôle clinique et radiologique tous les ans, puis chez l’adulte tous les 5 ans.
Prise en charge
La prise en charge dépend de l’angle de Cobb, de la croissance pubertaire et de l’évolutivité des déformations. Devant une déformation non évolutive en période de croissance, l’abstention est la règle. La rééducation est le plus souvent inutile, mais la pratique régulière d’activités sportives 2 - 3 h/semaine doit être fortement encouragée. Elle permet de conserver une musculature du tronc souple et performante, évitant ainsi la survenue éventuelle de douleurs lombaires. Aucun sport n’est à déconseiller. La natation n’est pas à préférer à une autre activité sportive. Le port de semelles orthopédiques est inutile si aucune pathologie particulière des pieds n’est associée.
Si une évolution rapide est confirmée, une prise en charge spécialisée est indispensable. Dans un premier temps, le traitement orthopédique par corset est un moyen très efficace pour freiner, voire stopper l’évolutivité. Pour les déformations très précoces, on peut espérer une amélioration, voire une véritable guérison. Mais, le plus souvent, il n’aura pour but que de freiner l’aggravation afin de parvenir en fin de croissance à une déformation stable à l’âge adulte et acceptable sur le plan fonctionnel et cosmétique. Cet objectif doit être parfaitement expliqué au patient et à sa famille.
La chirurgie est le plus souvent synonyme de l’échec du dépistage et de la prise en charge orthopédique bien conduite. Elle est proposée en cas d’angle de Cobb > 40 - 50 °. Les déformations sévères de l’enfant et de l’adolescent peuvent aujourd’hui bénéficier de techniques toujours plus efficaces qui permettent d’obtenir des corrections importantes avec une bonne maîtrise des risques opératoires.
Kim DJ, Dermott JA, Nadler E, et al. Identifying and evaluating adolescent idiopathic scoliosis. BMJ 2026;393(8487):e087419.
Rudzinski S, Keller C, Lavernhe A, et al. Scoliose de l’enfant et de l’adolescent. Rev Prat Med Gen 2021;35(1059):363.
CNPU, CNHUCP. Chapitre 4. Items 47, 52, 89. Dépistages chez l’enfant. Les Référentiels des collèges. Pédiatrie, 9e édition. Elsevier Masson, 2024.
Fron JB. Scoliose structurale idiopathique. Recomedicales 4 octobre 2025.