Une démarche en 10 points
2. Respecter la volonté du patient. « Toute personne prend, avec le professionnel de santé et compte tenu des informations et des préconisations qu’il lui fournit, les décisions concernant sa santé » (Code de la santé publique, article L. 1111-4, Kouchner 2).
3. Apporter une réponse proportionnée : c’est-à-dire interroger la pertinence de chaque acte, évaluer le rapport bénéfices/risques.
4. Expliquer la démarche.
5. Ne pas minimiser les symptômes.
6. Ne pas réduire le traitement à l’emploi de médicaments : toujours rechercher ce qui peut contribuer au confort du patient.
7. Utiliser la plus petite dose efficace, générant le moins d’effets secondaires possible ; privilégier la voie orale.
8. Prévenir les effets secondaires : fréquent en fin de vie, le risque iatrogénique majore l’inconfort.
9. Rédiger des prescriptions anticipées : en prévision de nouveaux symptômes, tenant compte des voies d’administration possibles.
10. Écouter et observer encore.
À domicile, il faut savoir s’adapter au rythme du patient et de l’entourage, privilégier le temps passé en famille : s’accorder sur les horaires de passage et l’endroit où installer le matériel (l’arrivée d’un lit médicalisé, si elle n’a pas été expliquée ni justifiée, peut être vécue comme intrusive).
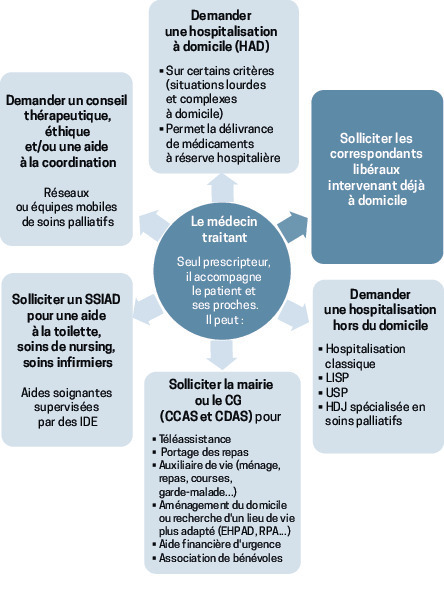
La complexité de certaines situations requiert la mobilisation de plusieurs intervenants. Faute de temps, les médecins traitants ne sont pas toujours en mesure d’en assurer la coordination, pourtant indispensable. Ils peuvent alors s’appuyer sur les multiples ressources existantes localement.
Cependant, l’offre et l’organisation des soins palliatifs sont très hétérogènes en fonction des territoires.1
Les structures dédiées (réseaux, équipes mobiles de soins palliatifs [EMSP], hospitalisation à domicile [HAD]) interviennent en EHPAD et à domicile. D’autres acteurs peuvent également être sollicités (
Savoir communiquer
Il faut veiller à :
– créer un contexte d’entretien aussi calme que possible ;
– être authentique ;
– tenir compte de ce que le patient sait et perçoit déjà ;
– délivrer les informations avec rigueur, sans trop de détails techniques, notamment des chiffres ou pourcentages, tout en reconnaissant la part d’incertitude ;
– prêter attention aux émotions du patient ;
– lui demander s’il a bien compris, s’il souhaite des précisions complémentaires ;
– ne pas discuter ce qu’il refuse de reconnaître.
Malgré le souci de transparence que l’on doit au patient concernant l’évolution de sa maladie, il est impossible et non souhaitable de lui donner une échéance précise de fin de vie. D’une part, les prévisions sont souvent contredites par l’évolution clinique et d’autre part cette annonce risque de le figer psychiquement, l’empêchant d’investir le temps présent.
Soulager la souffrance morale
L’équilibre familial est menacé, que ce soit dans l’intimité du couple ou les liens avec les différents membres de la famille. La personne en fin de vie éprouve souvent un sentiment d’étrangeté, d’un vécu peu partageable, parfois indicible, qui isole d’autant plus.
Elle se questionne sur ce qu’elle est en train de vivre, comment cela s’inscrit dans son histoire mais aussi sur le sens de sa/la vie, selon ses références culturelles, religieuses…
C’est un processus douloureux, éprouvant, mais qui peut ouvrir à une dimension spirituelle, source d’une certaine forme de créativité.
Le domicile est propice à une relation soignant/soigné de qualité qui libère la parole et rassure. Le recours à des tiers peut aider (bénévole, psychologue, représentant de culte religieux…).
Symptômes généraux
L’intérêt des antibiotiques est limité, certains sont prescrits à visée purement symptomatique, pour diminuer les odeurs nauséabondes d’une plaie profonde (métronidazole) ou la douleur lors d’une infection urinaire. Traiter l’hyperthermie est le plus souvent suffisant pour le confort du patient : paracétamol en 1re intention ; découvrir le sujet en dehors des pics de frisson, glacer les tubulures s’il est perfusé.
L’asthénie, fréquente, a des causes volontiers multiples : maladie, effets des thérapeutiques, troubles métaboliques, dénutrition, anémie, déconditionnement physique, douleur mal soulagée, anxiété, insomnie, dépression et/ou épuisement émotionnel.
Il faut toujours reconsidérer la pertinence à poursuivre un traitement, réajuster les posologies, réévaluer l’intérêt d’un antalgique, discuter de l’indication d’une transfusion…
L’asthénie conduit souvent à une perte d’autonomie. Il faut apporter les ressources humaines et matérielles de façon progressive. Une aide à la toilette ou aux repas objective une dépendance, parfois difficile à assumer, surtout à domicile sous le regard des proches.
L’anorexie est très fréquente en phase palliative terminale. On doit toujours favoriser le plaisir gustatif plutôt que l’apport calorique. Il n’y a pas de place pour les régimes spécifiques ni pour les compléments alimentaires, parfois mal tolérés. Une des principales causes étant l’état buccal altéré, les soins de bouche sont essentiels (
Cette réduction des prises alimentaires est souvent très difficile à faire accepter aux proches. Il faut les encourager à participer aux soins de bouche avec des bâtonnets glycérinés aromatisés adaptés aux goûts du malade.
Les patients se plaignent rarement de faim ou de soif. En cas de sensation de soif (souvent plus désagréable que la faim), si une hydratation artificielle est conservée, se limiter au maximum à 500 mL par jour, en comptant les « perfusettes ». À savoir qu’il existe une rétention et une production endogène d’eau en fin de vie.3 À domicile, privilégier la voie sous-cutanée.
Qu’elle soit entérale (par sonde nasogastrique ou gastrostomie) ou parentérale (à proscrire sur une voie veineuse périphérique, VVP), l’alimentation artificielle est généralement déconseillée si l’espérance de vie est estimée à moins de 3 mois, l’albumine < 24 g/L, l’indice de performance OMS > 3 ou l’indice de Karnofsky (état clinique du patient) < 50 %. Elle n’a plus sa place en phase terminale. Il est plus facile de ne pas l’entreprendre que de la stopper.
Un arrêt se décide en concertation avec le malade et sa famille, surtout si apparaissent surcharge liquidienne, infections, troubles digestifs…
Il est nécessaire d’expliquer à l’entourage qu’en fin de vie, on ne meurt pas « de faim » ou « de soif » mais bien de sa maladie, même si c’est dans un contexte de dénutrition ou de déshydratation.
Certains experts préconisent de ne pas dissocier alimentation et hydratation artificielles (les arrêter en même temps) mais cela reste discuté.4
La nutrition parentérale est souvent prescrite la nuit afin d’en libérer le patient dans la journée. Cependant, le sommeil peut être perturbé par des mictions plus nombreuses, pouvant majorer la fatigue et le risque de chute.
Une mauvaise hygiène bucco-dentaire peut occasionner de nombreux symptômes gênants : douleurs, sécheresse de la bouche, perte du goût, jusqu’à l’impossibilité de se nourrir ou de s’hydrater. Y remédier est essentiel (
Prévenir et soulager la douleur
Prendre en charge la douleur physique, c’est avant tout ne pas la provoquer et savoir l’anticiper. D’une part, en évitant tout soin non justifié ou potentiellement inconfortable et d’autre part en administrant systématiquement un antalgique avant un geste douloureux. Il est très important d’en connaître les délais d’action selon les voies d’administration (par exemple, la morphine per os agit au bout de 1 h environ, 15 à 30 min par voie sous-cutanée et quelques minutes en IV ; les fentanyl transmuqueux après 15 à 20 min). Le traitement doit être adapté aux différents types de douleur. Neuropathiques, elles répondent mal aux opiacés.
Pour les changements d’opioïdes, selon de nouvelles recommandations établies par un groupe d’experts issu de 3 sociétés savantes (SFAP, AFSOS et SFETD), il faut, par sécurité, se référer à la fourchette basse des ratios publiés dans la littérature, puis procéder si besoin à une nouvelle titration pour atteindre la dose antalgique efficace avec un minimum d’effets indésirables. Le site opioconvert.fr permet de calculer les équivalences selon ces nouvelles recos.
La prescription de coantalgiques peut être utile. Par exemple : prégabaline en cas de douleurs neuropathiques, corticoïdes (Solupred, Solumédrol) pour les douleurs d’origine osseuse, AINS pour les hépatalgies. Douleur et anxiété sont souvent associées. Il est fréquent d’adjoindre un anxiolytique.
Des approches non médicamenteuses, praticables à domicile, comme le suivi psychologique, l’hypnose, la relaxation ou la réflexologie (par des soignants formés) limitent parfois l’escalade thérapeutique et participent au soulagement global, la douleur physique étant rarement isolée. Certains actes sont pris en charge par les mutuelles.
Symptômes digestifs
Nausées, vomissements
On privilégie les antiémétiques antidopaminergiques (métoclopramide ou métopimazine). L’halopéridol et la chlorpromazine (sédatifs et hypotenseurs) sont prescrits en 2e intention. Les anti-5-HT3, classe des sétrons, n’ont pas l’AMM en dehors des traitements oncologiques émétisants (chimiothérapie, radiothérapie) et en post-chirurgical.
L’effet antiémétique des corticoïdes est modeste et transitoire.
Des mesures simples doivent être associées : fractionner les repas, proposer des plats peu odorants, aérer la chambre, pourchasser les mauvaises odeurs et multiplier les soins de bouche.
Constipation
En 1re intention : on préfère un effet osmotique qui hydrate les selles (privilégier le macrogol, le lactulose ayant tendance à favoriser les gaz).
En 2e intention : un lubrifiant à base de paraffine. Il peut être intéressant d’associer les deux. Les suppositoires peuvent être irritants. En alternative : lavements, laxatifs stimulants (sennosides, Pursennide) ou préparations pour investigations coliques.
En cas de résistance aux traitements classiques, la méthylnaltrexone (Relistor, utilisable uniquement par voie sous-cutanée et contre-indiquée en cas d’occlusion) ou le naloxégol (Moventig 25 mg per os, à demi dose si insuffisance rénale modérée à sévère) sont envisageables.
En phase palliative terminale, en l’absence d’inconfort lié à une constipation, la surveillance et le traitement de celle-ci ne sont plus systématiques.
Diarrhée
Il faut être prudent avec le lopéramide, qui peut majorer un fécalome. Préférer un antisécrétoire intestinal (racécadotril, Tiorfan). Là encore, prendre en charge les mauvaises odeurs (mélange d’huiles essentielles).
Hoquet
On peut tenter : inhibiteur de la pompe à protons (réduire l’acidité gastrique soulage parfois le patient), prokinétique (métoclopramide, Primperan et génériques ; ou métopimazine, Vogalène, Vogalib) ; en dernière intention, psychotrope (chlorpromazine, Largactil ; halopéridol, Haldol).
Manifestations respiratoires
Dyspnée
Les opioïdes sont les seules molécules ayant prouvé efficacité et bonne tolérance pour soulager une dyspnée en fin de vie, quelle que soit son origine. Ils diminuent la sensibilité des récepteurs à l’hypoxie et la fréquence respiratoire. Les règles d’initiation sont les mêmes que pour la douleur (titration, posologie faible, augmentée progressivement).
L’ajout d’un anxiolytique peut permettre de briser le cercle vicieux dyspnée/anxiété-dyspnée. Les corticoïdes ont un intérêt dans la dyspnée par compression médiastinale ou lymphangite carcinomateuse.
Les études sur l’efficacité de l’oxygénothérapie en phase palliative terminale sont contradictoires. Un travail a montré la supériorité d’un courant d’air versus oxygénothérapie.5 Cette dernière peut améliorer le confort du malade et rassurer, mais elle provoque parfois plus d’inconvénients que de bénéfices (sécheresse bucco-nasale, dépendance psychologique). Il faut ajuster le débit au ressenti du patient et non à la saturation en oxygène et interrompre le traitement s’il n’en ressent pas de bénéfice.
Une attention particulière est à accorder aux proches car la dyspnée est aussi une source d’angoisse majeure pour l’entourage qui, à son tour, peut accroître l’inquiétude et les symptômes du malade. Des moyens non médicaux sont utiles : au domicile, garder son calme, rester à l’écoute, ouvrir la fenêtre, installer le patient dans une position confortable, et l’inviter à se concentrer sur sa respiration.
En cas de risque de détresse respiratoire, une prescription anticipée de midazolam à visée sédative peut être discutée avec le patient, l’entourage et l’équipe soignante.
Encombrement
Installer le patient dans une position de décubitus trois quarts. Un simple massage sternal peut l’aider à expectorer. L’aspiration buccale, même douce, doit rester un geste de dernier recours.
Toux rebelle
Si un patient avec une toux grasse est épuisé ou confus, un bronchodilatateur en aérosol peut être tenté, en évitant d’en associer deux pour ne pas trop assécher la bouche (terbutaline seule). Proposer des corticoïdes en aérosol si la toux est spasmodique.
En cas d’anxiété associée, on peut adjoindre un anxiolytique type oxazépam, une benzodiazépine d’action courte.
Fausses routes
Chez un patient hypovigilant, les fausses routes aux liquides sont fréquentes (
Râle agonique
Le butylbromure de scopolamine (SC) ou la scopolamine (patch, SC) peuvent être utilisés, mais l’effet est limité. Privilégier la position de trois quarts qui peut diminuer le bruit. Aucun inconfort n’est ressenti par le patient, mais ce signe annonce un décès proche.
Symptômes urinaires
En cas d’incontinence, faut-il poser une sonde ? Elle permet d’éviter des mobilisations douloureuses, des levers à risque de chutes ou l’aggravation d’une escarre sacrée. Elle peut aussi être mal supportée (geste invasif, altération de l’image de soi).
Signes cutanés
Les traitements locaux ne doivent pas nécessairement viser une détersion complète.
En phase terminale, privilégier propreté et confort à un objectif curatif (pansement hydrocellulaire Aquacel Foam par exemple).
Atteintes neuropsychologiques
On peut prescrire une benzodiazépine à demi-vie courte en 1re intention (oxazépam, alprazolam…). Le midazolam ne doit être utilisé qu’en dernier recours. Les doses ne doivent pas être trop importantes, au risque d’une sédation non désirée.
Ce médicament est réservé à l’usage hospitalier (à domicile, il nécessite le recours à l’HAD). Le clonazépam peut être une alternative.
La confusion, très fréquente en fin de vie, est volontier plurifactorielle : iatrogénie (scopolamine, benzodiazépine, opioïde…), rétention d’urine, fécalome, douleur mal soulagée, fièvre, trouble métabolique (hypercalcémie…), lésion neurologique. Elle associe des perturbations diverses (troubles de l’attention, de la pensée, de la mémoire, hallucinations), s’installe rapidement et fluctue dans la journée. En 1re intention, il faut souvent réévaluer à la baisse les thérapies médicamenteuses. Si un traitement symptomatique est nécessaire, utiliser un neuroleptique en 1re intention en commençant toujours par la posologie la plus faible de la molécule la moins sédative possible (halopéridol, Haldol, 5 gouttes per os ou chlorpromazine).
Mesures à domicile : créer un environnement calme et sécurisant, limiter les visites et le changement de soignants, favoriser la présence des proches (souvent réconfortante), resituer régulièrement dans le temps et l’espace, proscrire toute contention.
1. Que dire à un patient en fin de vie ?
A. Lorsque le malade demande une estimation du pronostic, il faut lui répondre avec le plus de précisions possibles afin qu’il puisse s’organiser.
B. La communication verbale a une place prépondérante par rapport à la communication non verbale.
C. L’écoute cherche à favoriser la parole du patient.
D. Le vécu et les émotions du médecin n’ont pas leur place dans la relation avec lui.
E. L’ambivalence du malade doit être respectée.
2. Savoir écouter est un art…*
Écouter, c’est :
– Ne pas trop diriger l’échange
– Accueillir sans juger
– Ouvrir un espace pour que l’autre chemine à son rythme dans la formulation de ce qu’il éprouve
– Laisser le patient aller jusqu’au bout de sa parole et de ses silences
– Accepter d’être touché par ses propres émotions
Ce n’est pas :
– Convaincre
– Prodiguer des conseils
– Rationaliser
– Réduire le patient à ce qu’il montre ou ce qu’il dit
– Formuler un jugement moral.
3. Soins de bouche en fin de vie, selon l’état buccal
Sécheresse : bains pluriquotidiens au bicarbonate de sodium (1,4 %). Si besoin, appliquer un gel buccal humectant type BioXtra (en vente libre, compatible avec les prothèses dentaires) aussi souvent que nécessaire pour apporter de la fraîcheur et diminuer la sensation de soif. Si le patient prend un médicament à effet anticholinergique, rediscuter l’intérêt de le poursuivre.
Langue rouge vif, dépapillée et/ou dépôts blanchâtres ou noirâtres évoquant une mycose : associer un antifongique type Mycostatine (nystatine) au bicarbonate de sodium. Un traitement par voie générale est parfois nécessaire (forme étendue, sévère ou récidivante) : Fungizone 3 à 4 c à c/j, Triflucan 50 à 100 mg/j.
Bouche sale, malodorante : boire du Coca ou du jus d’ananas (enzymes protéolytiques), mâcher de l’ananas frais ou en boîte. Appliquer un corps gras à base de vaseline (sauf si patient sous oxygène). Brosser la langue. Contre les mauvaises odeurs, ajouter 10 mL de métronidazole à la solution de bicarbonate de sodium.
En cas de douleur : appliquer en bains de bouche ou en badigeon 2 sachets de sucralfate (Ulcar) ou 1 g d’acide acétylsalicylique dilués dans un verre d’eau ou 10 mg de morphine dans 10 mL d’eau. La lidocaïne 2 % en gel (Xylocaïne visqueuse) est à utiliser avec prudence, et à distance des repas en raison des risques de fausses routes.
Si hémorragie buccale : appliquer en bains de bouche ou en badigeon 1 ampoule d’acide tranexamique (Exacyl) diluée dans un verre d’eau ; éviter les aliments chauds et durs.
4. Éviter les fausses routes
• Ne pas forcer à manger ou à boire.
• Épaissir les liquides, mixer les solides.
• Éviter les aliments qui collent, s’émiettent, et sans goût.
• Faire déglutir à vide entre deux bouchées.
• Température des aliments chaude ou froide plutôt que tiède.
• Boissons gazeuses, eau gélifiée, ou paille.
• Position assise ou semi-assise ; buste redressé, le menton vers le bas afin de fermer le plus possible l’ouverture vers la trachée.
• Se placer face au patient pour lui donner à manger, éviter les distractions.
• Éviter le verre canard obligeant à mettre la tête en arrière (préférer des verres à échancrure). Si le patient n’apprécie pas l’eau épaissie, proposer de l’eau à la petite cuillère déposée sur la langue.
On est parfois obligé de se limiter à des soins de bouche répétés.
2. www.sfap.org
3. Vinay P, Daneault S, Seck M, Gagnon L, Baass A, Petitclerc C. Physiologie du mourir : sécrétion accrue d’ADH en fin de vie. Med Pal 2011;10:137-43.
4. Devalois B, Gineston L, Leys A. Controverse « Peut-on ou non discuter d’un éventuel arrêt de la nutrition/hydratation médicalement assistée ou doit-on les considérer comme des soins « de base » ? ». Med Pal 2008;7:222-8.
5. Liss HP, Grant B. The effect of nasal flow on breathlessness in patients with chronic obstructive pulmonary disease. Am Rev Respir Dis 1988;137:1285-8.

 Encadrés
Encadrés