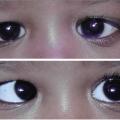
Le strabisme est une occurrence banale (environ 3 % des enfants ont un véritable strabisme), mais il est aussi le principal signe révélateur d’affections graves mettant en jeu le pronostic vital : la quasi-totalité des gliomes malins infiltrants du tronc cérébral commencent par un strabisme ; environ 20 % des rétinoblastomes et 10 % des hypertensions intracrâniennes de l’enfant, le plus souvent de cause tumorale, sont révélés par un strabisme.
Devant ce trouble oculomoteur, il est donc primordial d’éliminer une affection grave sous-jacente dont le strabisme ne serait qu’un symptôme. La prise en charge doit ensuite s’inscrire dans la durée car si le strabisme occasionne une gêne esthétique, il a surtout des conséquences sur le développement sensoriel de l’enfant.
Examen d’un strabisme par le médecin généraliste
Première étape : l’authentifier
Avant l’âge de 3 mois, il peut exister un strabisme intermittent de manière physiologique. Il ne doit pas inquiéter.
En revanche, tout strabisme constant, quel que soit l’âge, et tout strabisme (même intermittent) au-delà de l’âge de 3 mois doivent être considérés comme pathologiques. Le principal diagnostic différentiel est l’épicanthus* qui peut donner une impression de strabisme, électivement notée lorsque l’enfant regarde sur le côté, la cornée se situant alors à proximité de la peau. Il faut toutefois se méfier de l’association d’un épicanthus banal avec un authentique strabisme convergent, parfois intermittent.
Deuxième étape : éliminer une affection grave sous-jacente
Un strabisme peut être le symptôme révélateur d’une affection grave. Il peut résulter d’une paralysie oculomotrice (strabisme « paralytique ») ou d’une malvoyance (strabisme « sensoriel »).
Strabisme paralytique
(
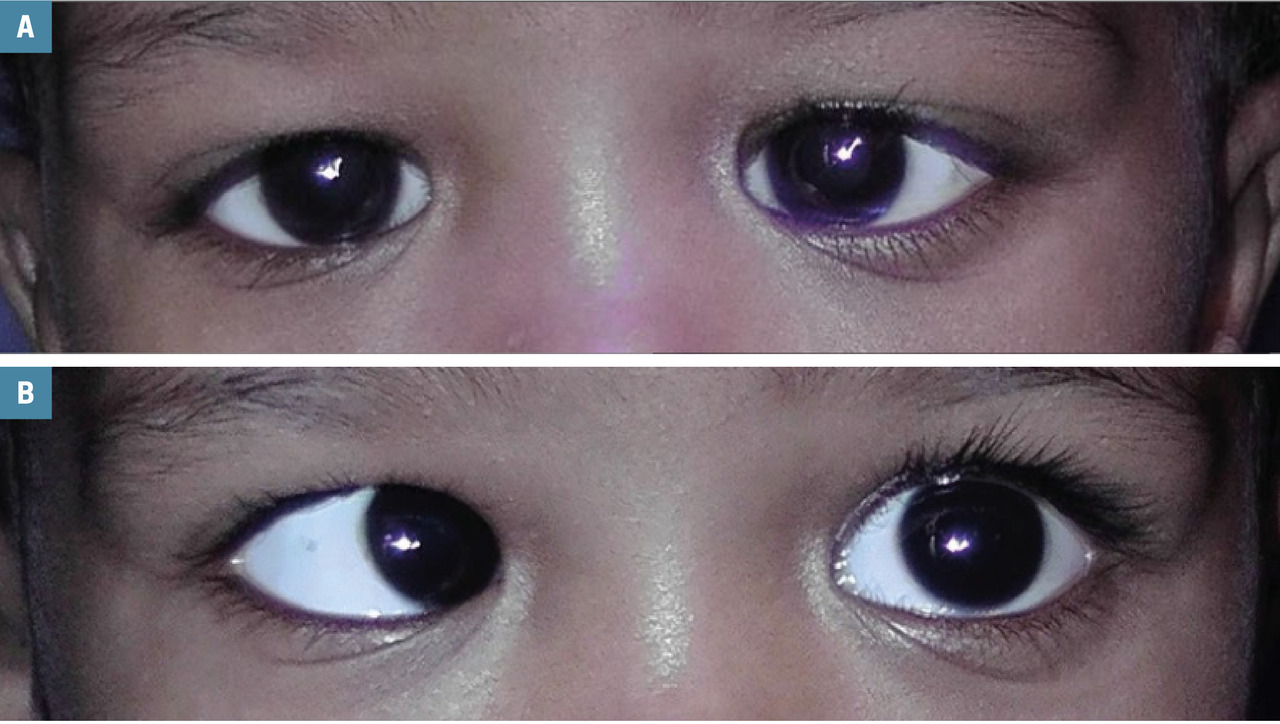
Les paralysies du nerf moteur oculaire commun (III) chez l’enfant sont une urgence, de diagnostic le plus souvent évident. Les paralysies du nerf pathétique (IV) sont généralement le fait de la décompensation d’une paralysie congénitale du IV pouvant survenir à tout âge ; elles se manifestent généralement par un torticolis ancien, tête penchée sur une épaule. Leur diagnostic est clinique, ne requiert aucun examen complémentaire et relève du champ de la strabologie. Les paralysies acquises du nerf moteur oculaire externe (VI) sont un piège fréquent : si leur diagnostic est aisé dans le cas d’une paralysie unilatérale complète (
Strabisme sensoriel
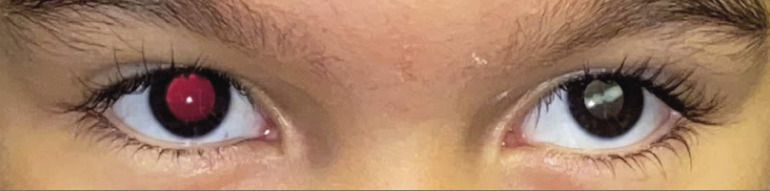
Le strabisme peut également révéler une lésion oculaire unilatérale ou asymétrique. On parle alors de strabisme « sensoriel » car la déviation motrice (strabisme) résulte d’une altération sensorielle (malvoyance). Un jeune enfant dont la vision d’un œil est basse n’émet jamais de plainte, son comportement visuel est normal, la motricité de son œil malvoyant l’est également – avec des mouvements conjugués à ceux de l’autre œil. Cependant, l’œil malvoyant déviera progressivement de son axe normal, et un strabisme, le plus souvent convergent, se développera après plusieurs semaines ou mois de malvoyance. Tout strabisme constamment unilatéral (par opposition à un strabisme alternant) constitue donc un critère d’alerte. Le comportement de l’enfant à l’occlusion de l’œil fixateur (réaction de défense) peut confirmer la malvoyance de l’œil strabique. L’examen de la lueur pupillaire (à l’aide d’un ophtalmoscope de poche, d’un otoscope d’ancienne génération ou encore d’un photoscreener) peut mettre en évidence une anomalie du reflet pupillaire de l’œil dévié (
Troisième étape : le strabisme est-il à risque d’amblyopie ?
Un strabisme peut résulter d’une malvoyance unilatérale (« un œil qui ne voit pas tourne »). Cependant, en dehors de cette situation rare, tout strabisme chez un jeune enfant peut aussi entraîner une malvoyance unilatérale (« un œil qui tourne ne voit pas »). En effet, la plasticité cérébrale chez l’enfant aboutit à une « neutralisation » de la deuxième image. Un jeune enfant ne souffre de diplopie binoculaire que brièvement : après quelques heures, jours ou semaines, en fonction de son âge, le cerveau « neutralise » la deuxième image ; seule l’image de l’œil fixateur est perçue par l’enfant. Si l’œil fixateur est toujours le même, la neutralisation de l’œil dévié, initialement salvatrice, devient de plus en plus profonde et peut aboutir à une basse vision, qui n’est réversible que si elle est prise en charge suffisamment tôt : c’est l’amblyopie. Plus l’enfant est jeune, plus l’amblyopie s’installe rapidement et profondément, mais plus son traitement est rapidement efficace aussi, et vice versa. On considère qu’après l’âge de 8 à 10 ans, le risque d’amblyopie devient très faible et son traitement très difficile.
Grands principes de la prise en charge spécialisée du strabisme
Cette prise en charge fait intervenir l’ophtalmologue et l’orthoptiste. Elle est souvent longue, laborieuse, et doit être bien expliquée aux parents.
Classer le strabisme
Il existe de nombreuses classifications, mais on peut schématiquement distinguer deux grandes classes de strabismes en fonction de l’âge d’apparition : les strabismes précoces, qui sont typiquement convergents, de grand angle, et apparaissent vers 2 mois de vie ; les strabismes « acquis », plus fréquents. Ce qui les distingue est l’organisation neuronale au sein du cortex occipital, c’est-à-dire la nature de la « correspondance rétinienne ». Une correspondance rétinienne normale, permettant une vision stéréoscopique fine, ne peut s’établir que si les axes visuels sont parfaitement alignés pendant la période du développement visuel dite « sensible » (au cours des 6 premiers mois de vie). Cette correspondance rétinienne est fixée : un enfant avec un strabisme précoce n’aura jamais, quelle que soit la prise en charge, une correspondance rétinienne normale. Hormis pour la visualisation de certains films dits « 3D » et pour quelques tâches de très grande précision, ceci ne constitue d’ailleurs nullement un handicap, une vision stéréoscopique fine n’étant pas le seul moyen d’apprécier la vision de façon tridimensionnelle.
Diagnostiquer et corriger une amétropie
Sauf exception, une « correction optique totale » est prescrite, sous forme de lunettes. En effet, une majorité de strabismes ont une « composante accommodative » : l’hypermétropie (œil trop petit, n’ayant pas terminé sa croissance, contraire de la myopie) n’altère pas l’acuité visuelle (la vision est souvent aussi bonne sans les lunettes qu’avec), mais oblige l’œil à un effort d’accommodation excessif permanent. En raison de la syncinésie accommodation-convergence-myosis, cette accommodation excessive, outre ses conséquences en termes de fatigue, céphalées, difficultés de concentration, peut causer ou aggraver un strabisme convergent. Pour évaluer l’amétropie d’un enfant strabique, le recours à une cycloplégie (mise au repos temporaire des corps ciliaires) est indispensable. En effet, chez l’enfant qui accommode en permanence, seule la cycloplégie permet de mesurer l’amétropie. Les autres méthodes ne permettent de mesurer qu’un mélange d’amétropie et d’accommodation.
Prévenir ou traiter une amblyopie
De très nombreuses méthodes existent. Les indications dépendent de l’âge et de la profondeur de l’amblyopie. Dans les cas sévères ou précoces, l’occlusion sur peau par port d’un cache est la méthode de choix. L’occlusion peut être prescrite de façon séquentielle (quelques heures par jour) ou permanente, pendant une durée variable. D’autres méthodes peuvent être utilisées dans les cas les moins sévères, ou en relais de l’occlusion dans un second temps (instillation de collyres, film opaque sur le verre de lunettes, « surcorrection optique », etc.). Ce « dosage » est un art. La surveillance est impérative jusqu’à l’âge de 10 ans en raison du risque de rechute. Le but du traitement est simple : c’est l’iso-acuité. À l’âge de 10 ans, l’acuité visuelle doit être égale dans les deux yeux.
Aligner les yeux
Cette dernière étape vient couronner les précédentes, toutes indispensables à un résultat stable dans le temps. Dans certains cas de strabismes précoces, une injection de toxine botulinique peut être réalisée vers l’âge de 1 an. Dans de nombreux strabismes, la croissance de l’enfant, le seul port de la correction optique totale (lunettes), éventuellement assorti d’un traitement d’une amblyopie, suffisent à faire disparaître le strabisme (qui peut souvent persister quand l’enfant enlève ses lunettes). La chirurgie est alors non seulement inutile mais strictement contre-indiquée. Dans les cas où un strabisme persiste en présence d’une correction optique totale bien portée, la chirurgie peut, en revanche, s’avérer nécessaire. Pratiquée sous anesthésie générale en hôpital de jour, elle permet soit de diminuer l’angle du strabisme pour qu’il ne soit plus visible (but du traitement dans les strabismes précoces, sans correspondance rétinienne normale, où les deux yeux ne peuvent jamais être parfaitement alignés), soit de supprimer le strabisme (but du traitement dans les strabismes à correspondance rétinienne normale). Ce geste chirurgical est idéalement effectué en moyenne ou grande section de maternelle. Dans tous les cas, une surveillance spécialisée est toujours requise, après l’opération, jusqu’à l’âge de 10 ans, pour s’assurer de l’absence d’amblyopie. Après l’opération, un risque de récidive du strabisme est possible. Il varie en fonction du type de strabisme.
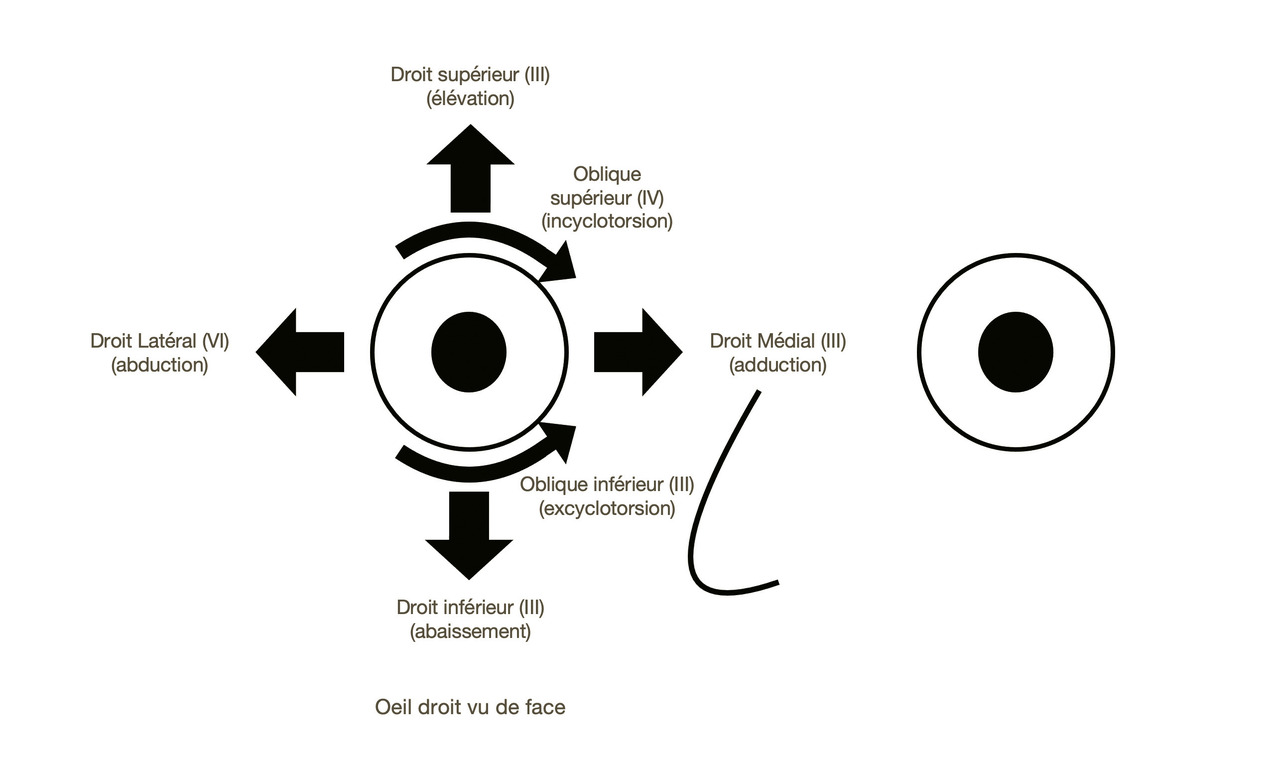
Les muscles de l’oculomotricité et leur innervation
Les muscles oculomoteurs sont innervés par les nerfs oculomoteurs :
le III (nerf moteur oculaire commun) innerve les muscles droit supérieur, droit médial (anciennement dénommé droit interne), droit inférieur et oblique inférieur (ancien petit oblique).
Il assure aussi le réflexe photomoteur (composante parasympathique), l’accommodation ainsi que l’innervation du muscle releveur de la paupière supérieure.
Sa paralysie occasionne :
– un ptôsis ;
– une diplopie verticale ou oblique ;
– un strabisme divergent ;
– l’impossibilité de déplacer l’œil en dedans, en haut et en bas ;
– une mydriase paralytique associée à une paralysie de l’accommodation ;
le IV (nerf pathétique) innerve le muscle oblique supérieur qui est essentiellement responsable de l’incyclotorsion (rotation interne du pôle supérieur du globe) ; sa paralysie entraîne une élévation du globe oculaire, plus importante dans le regard en dedans, et une excyclotorsion du globe oculaire ;
le VI (nerf moteur oculaire externe) innerve le muscle droit latéral qui déplace le globe en dehors. Sa paralysie entraîne un strabisme convergent.
Espinasse-Berrod MA. Strabologie : approches diagnostiques et thérapeutiques, 3e édition. Paris : Elsevier Masson, 2018.

 Encadrés
Encadrés