Antipsychotiques
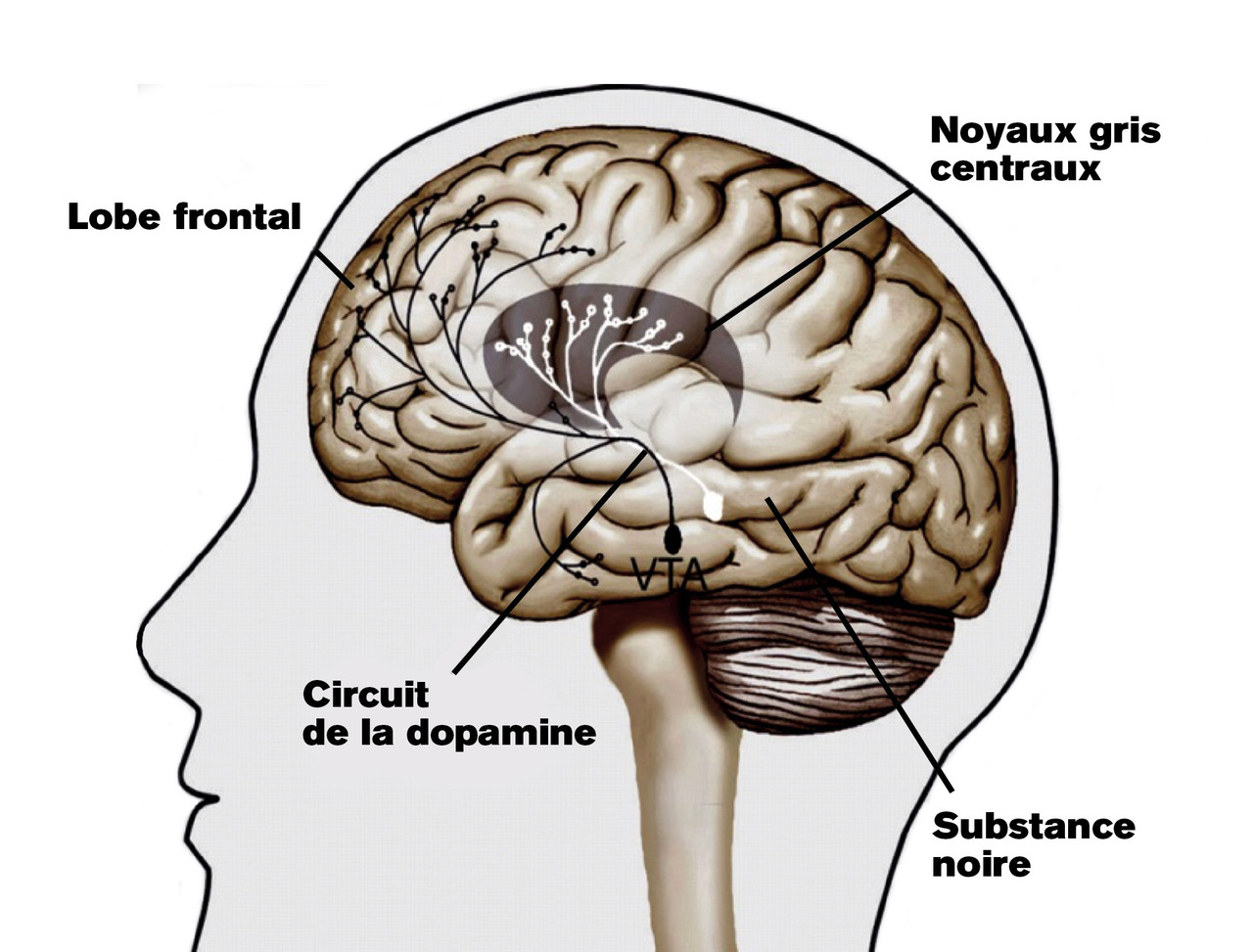
Mode d’action pharmacologique
Différentes classes d’antipsychotiques
Effets indésirables des antipsychotiques
Les effets neurologiques furent les premiers décrits et sont l’apanage principal des antipsychotiques de première génération. Il s’agit d’une rigidité parkinsonienne, associée à un tremblement bilatéral mixte de repos et d’attitude, de dyskinésies aiguës et tardives. Il n’est plus recommandé aujourd’hui d’utiliser les anticholinergiques en cas d’effet secondaire neurologique du fait du risque accru de dyskinésie tardive et de l’effet délétère sur les fonctions cognitives de ces molécules.
Un effet secondaire rare mais grave doit être connu, le syndrome malin des neuroleptiques, qui se présente comme une hyperthermie maligne avec rigidité extrapyramidale et syndrome dysautonomique.
L’ensemble des antipsychotiques est susceptible d’allonger l’espace QTc, ce qui nécessite de faire un électrocardiogramme avant l’institution du traitement et après son introduction.
La principale préoccupation en termes d’effets indésirables liés aux antipsychotiques concerne leurs potentiels effets métaboliques. Sur ce plan, tous les antipsychotiques n’ont pas les mêmes inconvénients, et ce sont ceux dont la dénomination se termine en -ine qui sont principalement incriminés. Ils sont à l’origine de syndromes métaboliques3 et augmentent le risque cardiovasculaire, avec prise de poids, survenue d’une hypertension artérielle, d’un diabète et d’une dyslipidémie. Ils imposent un calendrier strict de surveillance (
Conduite du traitement antipsychotique
En cas de mauvaise tolérance initiale d’un antipsychotique ou d’une réponse insuffisante, il est recommandé de changer d’antipsychotique en préférant un antipsychotique au profil pharmacologique différent de celui de la molécule initiale. Si la deuxième séquence s’avère un échec, la clozapine est alors indiquée (
Il est important tout au long du traitement d’avoir le souci de rechercher la molécule ayant le meilleur rapport bénéfice-risque. Il est donc logique que des adaptations régulières dans le choix du médicament et la posologie soient envisagées.
Une aide : les différentes formes galéniques disponibles
Vers une utilisation raisonnée des autres psychotropes
L’utilisation de régulateurs de l’humeur comme le lithium et les antiépileptiques doit être réservée aux formes les plus complexes.
Techniques de neuromodulation
Ainsi, les ECT sont proposées chez les patients souffrant de schizophrénie avec symptômes catatoniques ou ne répondant pas suffisamment à la clozapine.5
La rTMS a été essentiellement étudiée dans le traitement des hallucination auditives insuffisamment améliorées par les antipsychotiques avec des résultats prometteurs. Les recherches actuelles se centrent sur les protocoles de maintenance car cet effet est temporaire.6
Un enjeu : l’observance du traitement
La clozapine, un antipsychotique atypique
La clozapine a un mode d’action pharmacologique particulier qui la différencie des autres antipsychotiques. En effet, elle agit non seulement en bloquant la dopamine mais également en modulant les systèmes adrénergiques, sérotoninergiques, glutaminergiques et histaminergiques.
L’ensemble des méta-analyses montre que c’est l’antipsychotique le plus efficace.
Ses effets indésirables particuliers la font réserver aux patients n’ayant pas répondu à deux essais préalables avec deux antipsychotiques différents.
Les effets indésirables qui ont conduit à ces précautions sont le risque d’agranulocytose et de myocardite.
La clozapine a montré un intérêt particulier chez les patients avec suicidalité élevée ou comportements violents.
Une concentration plasmatique résiduelle de la clozapine supérieure à 400 ng/mL est associée à une réponse thérapeutique de meilleure qualité.
Les patients répondeurs à la clozapine continuent à voir l’intensité de leurs symptômes diminuer pendant au moins 1 an.
Comment améliorer l’observance
La mauvaise observance aux traitements antipsychotiques est un problème réel dans la schizophrénie, touchant plus de 50 % des patients et étant à l’origine de la majorité des rechutes.
Les comorbidités addictives sont associées avec une mauvaise observance.
La non-observance peut être un signe de mauvaise efficacité du traitement antipsychotique.
Une mauvaise conscience de la maladie est un facteur de mauvaise observance qui peut être amélioré par les programmes d’éducation à la santé.
La monothérapie améliore l’observance.
La prise en compte des effets indésirables handicapant le patient permet d’améliorer l’observance.
Les formes à action prolongée peuvent améliorer l’observance.
Une bonne alliance entre le patient et son médecin est un facteur de bonne observance.4
2. Leucht S, Cipriani A, Spineli L, et al. Comparative efficacy and tolerability of 15 antipsychotic drugs in schizophrenia: a multiple-treatments meta-analysis. Lancet 2013;382:951-62.
3. De Hert MA, van Winkel R, Van Eyck D, et al. Prevalence of the metabolic syndrome in patients with schizophrenia treated with antipsychotic medication. Schizophr Res 2006;83:87-93.
4. Misdrahi D, Petit M, Blanc O, Bayle F, Llorca PM. The influence of therapeutic alliance and insight on medication adherence in schizophrenia. Nord J Psychiatry 2012;66:49-54.
5. Wagner E, Kane JM, Correll CU, Howes O, Siskind D, Honer WG, Lee J, Falkai P, Schneider-Axmann T, Hasan A; TRRIP Working Group. Clozapine Combination and Augmentation Strategies in Patients With Schizophrenia Recommendations From an International Expert Survey Among the Treatment Response and Resistance in Psychosis (TRRIP) Working Group. Schizophr Bull. 2020 Dec 1;46(6):1459-1470.
6. Dollfus S, Jaafari N, Guillin O, et al. High-Frequency Neuronavigated rTMS in Auditory Verbal Hallucinations: A Pilot Double-Blind Controlled Study in Patients With Schizophrenia. Schizophr Bull. 2018 Apr 6;44(3):505-14.

 Encadrés
Encadrés