Décrite pour la première fois en 1497 par Gaspar Torella, la syphilis congénitale est causée par le passage du tréponème à travers le placenta, infectant alors le fœtus. La syphilis peut se transmettre à n’importe quel terme de la grossesse, en particulier à partir de 15 semaines d’aménorrhée. Le risque de transmission augmente avec l’avancement de la grossesse. Plus l’infection maternelle est récente et non traitée, plus le risque de transmission est élevé. Cependant, cette pathologie est évitable, avec un dépistage systématique dès le début de la grossesse. La syphilis congénitale est une maladie à déclaration obligatoire, nécessitant une enquête épidémiologique dans l’entourage afin de dépister et traiter les contacts infectants.
Une recrudescence mondiale majeure
En 2016, une enquête avait retrouvé une prévalence mondiale de la syphilis chez les femmes enceintes de 0,69 %, ayant entraîné 669 000 cas de syphilis congénitale, soit 473 cas pour 100 000 naissances vivantes.1 Depuis quelques années, l’incidence de la syphilis congénitale a augmenté de façon significative dans le monde. En France, entre 2012 et 2019, elle est passée de 1,6 à 2,4 pour 100 000 naissances vivantes, avec un taux particulièrement élevé dans les départements et régions d’outre-mer (13 à 16,7 pour 100 000 naissances vivantes).
Au Canada, l’incidence de 0,3 pour 100 000 naissances vivantes en 1993 est passée à 32,7 en 2022 ;2 et, aux États-Unis, 3 761 cas ont été déclarés en 2022, en augmentation de 1 023 % par rapport à 2012.3 Ces chiffres étaient prévisibles compte tenu de l’augmentation parallèle de l’incidence de la syphilis chez les adultes, y compris chez les femmes en âge de procréer.4
Le risque de transmission au fœtus est estimé à 30 % en cas de syphilis primaire de la mère non traitée et à 60 % en cas de syphilis secondaire de la mère non traitée.5 Le risque est plus élevé chez les femmes en situation de précarité, utilisatrices de substances psychoactives ou ayant des partenaires multiples. Le taux d’infection est plus important chez les femmes âgées de moins de 25 ans et de plus de 35 ans.6 Une transmission post-natale est possible, mais pas par l’allaitement maternel. Cette affection n’étant pas immunisante, une recontamination est toujours possible.
La syphilis congénitale peut se manifester sous deux formes : précoce ou tardive, selon l’âge de survenue des symptômes (avant ou après 2 ans), avec des caractéristiques différentes.
Forme congénitale précoce
Elle se manifeste au cours des trois premiers mois de vie. Une éruption maculaire ou vésiculo-bulleuse des paumes de mains et des plantes de pieds (pemphigus palmoplantaire) est fréquente, ainsi que des lésions papuleuses ou pétéchiales autour de la bouche et du nez, des craquelures ulcéreuses des lèvres (fig. 1) et des sécrétions nasales mucopurulentes résistant aux traitements habituels. Une perte de poids ainsi qu’un retard de croissance staturale sont possibles. Parfois peuvent également survenir des convulsions, une hydrocéphalie, une méningite ou encore une ostéochondrite des os longs, provoquant une impotence douloureuse. L’examen clinique peut mettre en évidence un ictère cutanéo-muqueux, une hépatosplénomégalie et des adénopathies multiples.
L’hémogramme peut révéler une anémie hémolytique et une thrombopénie.
Le diagnostic de syphilis congénitale précoce doit être évoqué sur la positivité des tests sérologiques de la mère (tests ELISA, RPR [Rapid plasma reagin] et VDRL [Venereal disease research laboratory]). Le nouveau-né doit faire l’objet d’un examen clinique à la recherche d’une lésion cutanée ou muqueuse suspecte, dont un échantillon doit être prélevé à la recherche de tréponème par examen au microscope à fond noir, par immunofluorescence ou par PCR. Le placenta et le sang du cordon doivent être utilisés pour ces mêmes recherches : son analyse anatomopathologique révèle des lésions de funiculite nécrosante, des microabcès et une vasculopathie proliférative.7
Un bilan sérologique est effectué sur le sang de l’enfant, ainsi qu’un hémogramme, un bilan hépatique et une ponction lombaire. En cas de tests sérologiques positifs chez la mère, les taux de l’enfant à ces mêmes tests doivent être au moins quatre fois supérieurs pour éliminer un transfert passif materno-fœtal. En outre, il convient de réaliser un bilan ophtalmologique et neurologique ainsi que des radiographies des os longs (aspect « mité » ou bandes claires ou denses). Une échographie pelvienne permet de rechercher une hépatosplénomégalie, une occlusion intestinale, une anasarque, un hydramnios, une ascite ou encore un épaississement placentaire.
Forme congénitale tardive
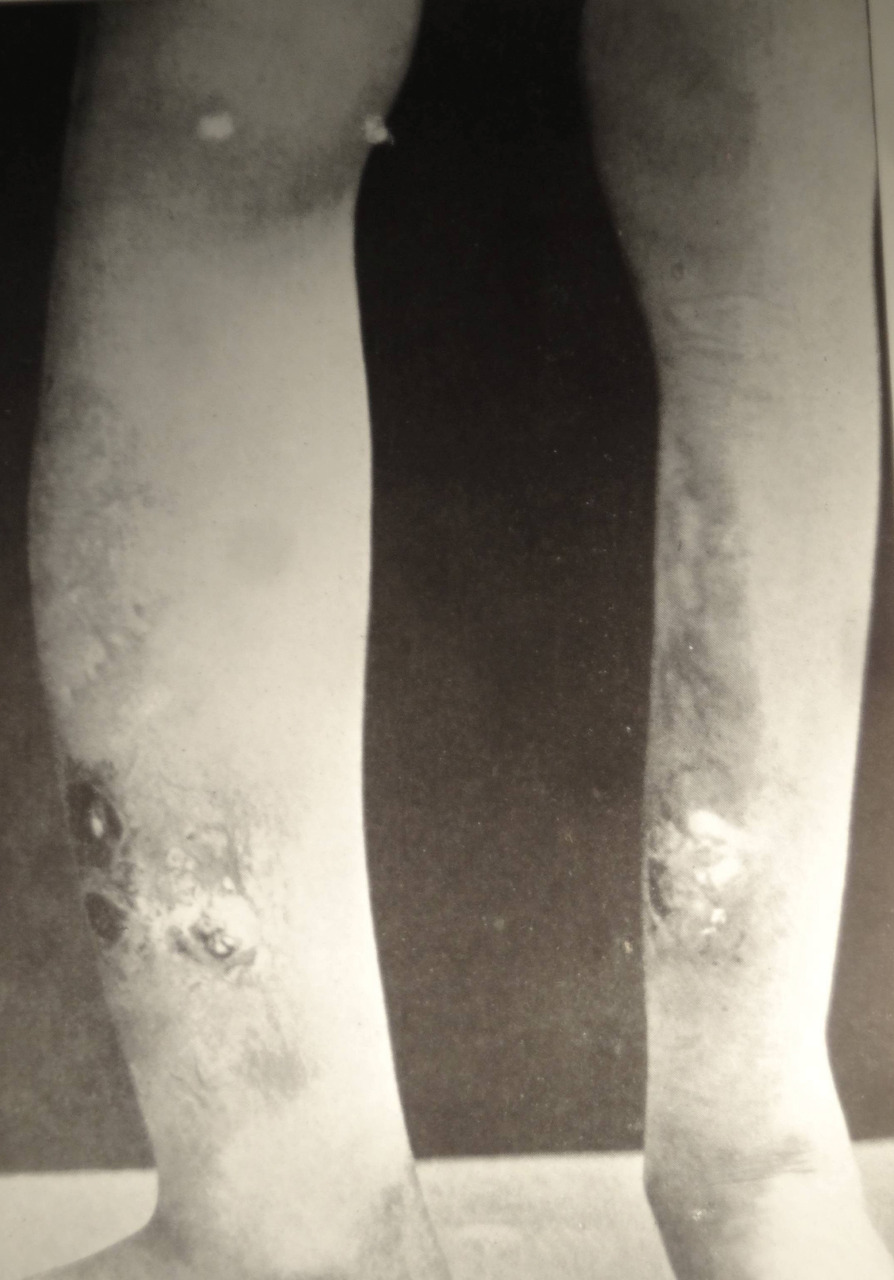
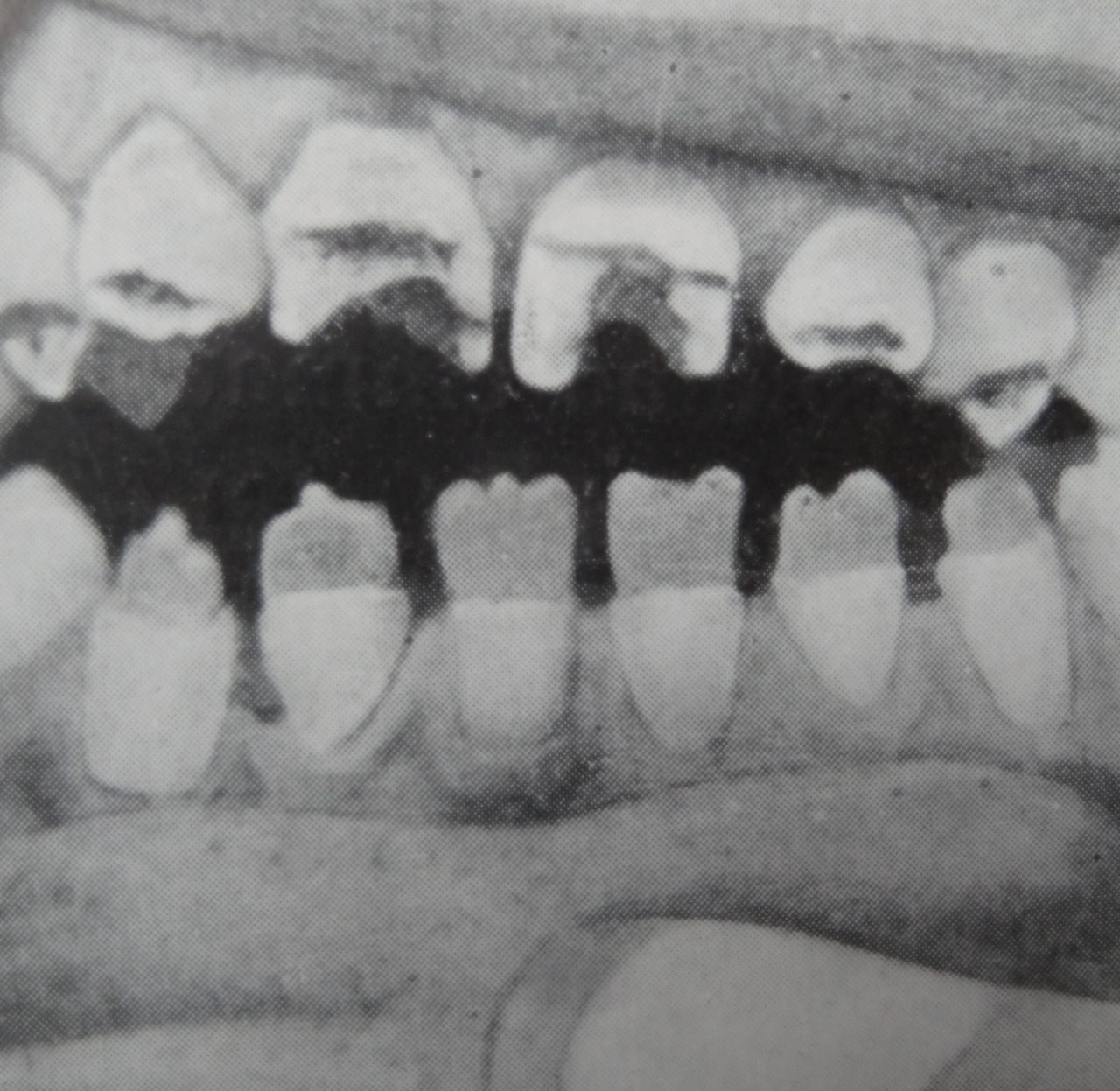
La forme congénitale tardive se manifeste après l’âge de 2 ans par l’apparition de gommes syphilitiques au niveau du palais ou de la cloison nasale, de lésions périostées entraînant une déformation « en lame de sabre » des tibias (fig. 2) et de saillies des os frontal et pariétaux. Par ailleurs, peuvent survenir une kératite interstitielle d’évolution insidieuse et indolore, une atrophie optique responsable de cécité, une surdité (lésion du nerf auditif) et des malformations au niveau du maxillaire et des dents (fig. 3). Ces atteintes sont malheureusement irréversibles.
Le diagnostic de syphilis congénitale tardive doit être évoqué devant la présence de symptômes cliniques et la positivité des tests sérologiques (ELISA, VDRL, RPR) et l’association de kératite, de lésions dentaires et de surdité (triade de Hutchinson). Un bilan sanguin, neurologique, ophtalmologique et radiologique est indispensable.
Un traitement à mettre en place rapidement
Le traitement doit être entrepris dès la confirmation diagnostique. Son instauration est également nécessaire si la mère a été non ou mal traitée, traitée dans le mois de l’accouchement, réinfectée ou a eu un nouveau partenaire infecté par la syphilis.
Le traitement de référence de la syphilis congénitale est la pénicilline G par voie intraveineuse, à la dose de 150 000 UI/kg/j pendant dix à quatorze jours.8 Un suivi est nécessaire par des tests sérologiques à 1, 3, 6, 12 et 18 mois, jusqu’à leur négativation.
Un traitement précoce permet d’éviter les complications. En effet, si l’infection est dépistée et traitée efficacement pendant la grossesse, surtout avant 28 semaines d’aménorrhée, le taux de guérison est excellent. Il reste encore proche de 80 % en cas de traitement dans les premiers jours de vie.
Plus le diagnostic est tardif, plus le risque de séquelles est important.
Après un traitement bien conduit, la syphilis congénitale ne récidive pas, mais un suivi régulier est nécessaire pour dépister d’éventuelles séquelles tardives.
Si le sérodiagnostic de l’enfant ne redescend pas de façon significative un an après le traitement, il convient d’évoquer une neurosyphilis, d’effectuer une ponction lombaire et de mettre en place un nouveau traitement en cas de positivité du liquide céphalorachidien. Une kératite interstitielle justifie l’utilisation de corticoïdes et de collyre d’atropine.
Les complications précoces de la syphilis congénitale non traitée sont nombreuses : grossesse arrêtée, mort fœtale in utero (40 %), mort périnatale (20 %), séquelles physiques, neuropsychiques ou sensorielles (20 %) [retard mental, convulsions, troubles du comportement].9 Ces enfants doivent être suivis régulièrement sur les plans psychologique et orthophonique, avec, parfois, le recours à des interventions chirurgicales réparatrices.
Prévention : le dépistage doit être systématique
L’essentielle prévention de la syphilis congénitale est fondée sur le dépistage systématique des femmes enceintes. Il doit être effectué avant 12 semaines d’aménorrhée et, en cas de risque, renouvelé au troisième trimestre et à l’accouchement.10
Une femme enceinte atteinte de syphilis doit être traitée, comme tout sujet infecté par le tréponème (une injection intramusculaire de benzathine pénicilline G à 2,4 M UI en cas de syphilis précoce ; trois injections à la même dose à une semaine d’intervalle [J1, J8 et J15] en cas de syphilis tardive).11
En outre, il est nécessaire de rappeler systématiquement à tous les patients en âge de procréer (hommes et femmes) les informations sanitaires concernant les infections sexuellement transmissibles et les méthodes préventives.
En appliquant ces mesures, l’Organisation mondiale de la santé avait prévu une incidence inférieure à 10 cas pour 100 000 naissances vivantes en 2025 et, à défaut de ce résultat, espère obtenir moins de 1 cas pour 100 000 naissances en 2030.
2. Tetteh A, Abdi N, Moore V, et al. Rising congenital syphilis rates in Canada, 1993-2022. Front Public Health 2025;12:1522671.
3. McDonald R, O’Callaghan K, Torrone E, et al. Vital signs: Missed opportunities for preventing congenital syphilis – United States, 2022. MMWR Morb Mortal Wkly Rep 2023;72(46):1269-74.
4. Kounta CH, Benhaddou N, Grange P, et al. La syphilis congénitale en France de 2012 à 2019. Bull Epidemiol Hebd 2025;19-20:383-91.
5. Cooper JM, Sánchez PJ. Congenital syphilis. Semin Perinatol 2018;42(3):176-84.
6. Bouyssou A, Gallay A, Janier M, et al. Surveillance de la syphilis en France, 2000-2006 : recrudescence des diagnostics en 2006. Bull Epidemiol Hebd 2008;5-6:39-42.
7. Saint-Frison MH. Cas no 4. Syphilis congénitale. Ann Pathol 2025;45(5):407-10.
8. Anselem O, Le Cœur C, Tazi A, et al. Prévention et prise en charge de la syphilis chez la femme enceinte et en périnatalité. Infect Dis Now 2025;55(8):105162.
9. Gilmour LS, Walls T. Congenital syphilis: A review of global epidemiology. Clin Microbiol Rev 2023;36(2):e0012622.
10. Salomè S, Cambriglia MD, Montesano G, et al. Congenital syphilis: A re-emerging but preventable infection. Pathogens 2024;13(6):481.
11. Haute Autorité de santé. Recommandations de prise en charge des personnes ayant une syphilis. 13 mai 2025. https://bit.ly/4ce7ICw