Appelées aussi tinea capitis, les teignes sont majoritairement dues à des dermatophytes importés : Microsporum langeronii et Trichophyton soudanense venant d’Afrique de l’Ouest, T. violaceum d’Afrique de l’Est et T. tonsurans d’Amérique ou d’Asie. Cible principale : les enfants, lors de vacances ou de la visite d’un membre de leur famille. Trois types : tondantes, inflammatoires ou faviques (rare).
Le diagnostic repose sur l’anamnèse, l’examen en lumière de Wood et l’identification indispensable du dermatophyte responsable (squames et cheveux prélevés pour examen direct et culture).
Le diagnostic repose sur l’anamnèse, l’examen en lumière de Wood et l’identification indispensable du dermatophyte responsable (squames et cheveux prélevés pour examen direct et culture).
Teignes tondantes
Les plus fréquentes, elles touchent principalement les enfants de 4 à 12 ans. Les adultes sont généralement atteints par contamination familiale.
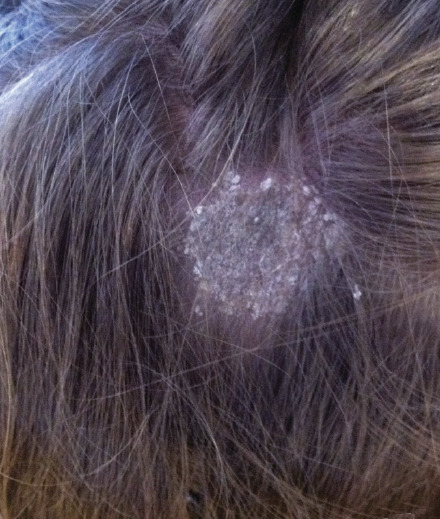
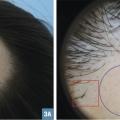
Les teignes microsporiques réalisent une grande plaque alopéciante allant de 2 à 5 cm, le plus souvent unique (fig. 1 ), parfois multiples. Les plaques sont couvertes de squames et les cheveux sont cassés à quelques millimètres. La lumière de Wood retrouve une fluorescence verte. En cas d’atteinte profuse, des lésions cutanées annulaires typiques de dermatophytie sont possibles. L’examen mycologique confirme l’origine zoophile (M. canis) ou anthropophile (M. langeronii principalement).
Les teignes trichophytiques, d’origine anthropophile, se manifestent par de multiples petites plaques squameuses de quelques millimètres. L’atteinte est davantage visible sur cheveux rasés où ils sont cassés au ras du cuir chevelu, prenant l’aspect de virgules en dermo- scopie. Avec cet examen, une forme en zigzag est plus fréquente si le responsable est Microsporum tandis que la virgule oriente vers un Trichophyton.1 L’examen en lumière de Wood est négatif. Les Trichophyton varient selon le pays d’origine du champignon.
Les teignes microsporiques réalisent une grande plaque alopéciante allant de 2 à 5 cm, le plus souvent unique (
Les teignes trichophytiques, d’origine anthropophile, se manifestent par de multiples petites plaques squameuses de quelques millimètres. L’atteinte est davantage visible sur cheveux rasés où ils sont cassés au ras du cuir chevelu, prenant l’aspect de virgules en dermo- scopie. Avec cet examen, une forme en zigzag est plus fréquente si le responsable est Microsporum tandis que la virgule oriente vers un Trichophyton.1 L’examen en lumière de Wood est négatif. Les Trichophyton varient selon le pays d’origine du champignon.
Lire aussi | Dermatophyties transmises sexuellement
Teignes inflammatoires
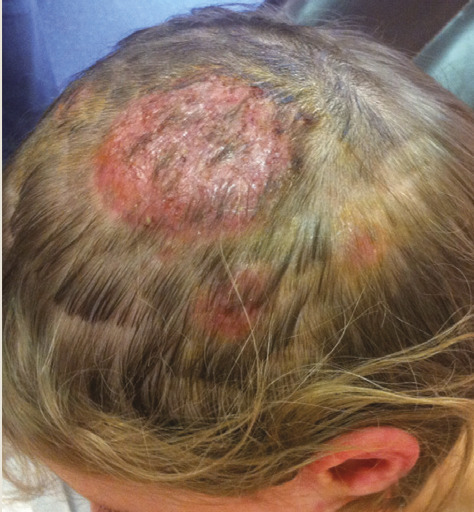
Elles sont principalement zoophiles. La réaction inflammatoire intense témoigne de la non-adaptation du sujet vis-à-vis du dermatophyte, qui lui confère une immunité durable. La lésion est d’abord érythémateuse, puis purulente et s’accompagne d’une chute de cheveux (fig. 2 ).
L’atteinte peut être douloureuse avec des adénopathies cervicales mais sans fièvre ni symptômes généraux. La lumière de Wood est négative et le prélèvement fongique est obligatoire afin d’éliminer une origine bactérienne. T. mentagrophytes et T. verrucosum sont les plus retrouvés. En cas d’atteinte prolongée, la réaction inflammatoire peut entraîner une alopécie cicatricielle définitive.
L’atteinte peut être douloureuse avec des adénopathies cervicales mais sans fièvre ni symptômes généraux. La lumière de Wood est négative et le prélèvement fongique est obligatoire afin d’éliminer une origine bactérienne. T. mentagrophytes et T. verrucosum sont les plus retrouvés. En cas d’atteinte prolongée, la réaction inflammatoire peut entraîner une alopécie cicatricielle définitive.
Lire aussi | Dermatophyties sexuellement transmises
Favus
Dû à T. schoenleinii, il peut atteindre cuir chevelu, peau et ongles. Les lésions sont inflammatoires, purulentes et malodorantes. La lumière de Wood retrouve une fluorescence verdâtre. Désormais quasiment disparu en Europe, sa prévalence tend à diminuer autour de la Méditerranée. En l’absence de diagnostic et de traitement adapté, il évolue vers une alopécie cicatricielle.
traiter et éviter la contamination
La confirmation microbiologique est indispensable car le traitement est long et coûteux. En cas de teigne anthropophile, il faut penser à examiner les mains des parents. La contamination est davantage familiale que scolaire. Elle se fait de façon directe (contact physique) ou indirecte par échange de peignes, brosses à cheveux, bonnets, etc.
Une éviction scolaire est obligatoire pour les teignes anthropophiles jusqu’à présentation d’un « certificat médical attestant de la consultation et de la prescription d’un traitement adapté sans attendre la fin de celui-ci ni la guérison ».
Le traitement est oral et local. La griséofulvine est prescrite per os à la dose de 20 à 25 mg/kg/j pour les enfants et de 1 g/j pour les adultes, pour une durée d’au moins 8 semaines.
Doses plus importantes pour les teignes inflammatoires.
Si échec ou effets indésirables : terbinafine ou itraconazole (hors AMM). La griséofulvine semble plus efficace sur Microsporum, la terbinafine sur Trichopython.2 Le fluconazole est une option.
Traitement local : antifongique topique et en shampooing 3 fois par semaine durant plusieurs semaines (par exemple : Ketoderm crème 2 x/j et Ketoderm gel moussant 3 x/semaine pendant 8 semaines).
Nettoyer à 60 °C serviettes, taies d’oreiller et interdire l’utilisation en collectivité d’objets possiblement contaminés (peignes, brosses, bonnets, etc.).
Une réévaluation après le traitement est nécessaire afin de s’assurer de la bonne guérison clinique.
traiter et éviter la contamination
La confirmation microbiologique est indispensable car le traitement est long et coûteux. En cas de teigne anthropophile, il faut penser à examiner les mains des parents. La contamination est davantage familiale que scolaire. Elle se fait de façon directe (contact physique) ou indirecte par échange de peignes, brosses à cheveux, bonnets, etc.
Une éviction scolaire est obligatoire pour les teignes anthropophiles jusqu’à présentation d’un « certificat médical attestant de la consultation et de la prescription d’un traitement adapté sans attendre la fin de celui-ci ni la guérison ».
Le traitement est oral et local. La griséofulvine est prescrite per os à la dose de 20 à 25 mg/kg/j pour les enfants et de 1 g/j pour les adultes, pour une durée d’au moins 8 semaines.
Doses plus importantes pour les teignes inflammatoires.
Si échec ou effets indésirables : terbinafine ou itraconazole (hors AMM). La griséofulvine semble plus efficace sur Microsporum, la terbinafine sur Trichopython.2 Le fluconazole est une option.
Traitement local : antifongique topique et en shampooing 3 fois par semaine durant plusieurs semaines (par exemple : Ketoderm crème 2 x/j et Ketoderm gel moussant 3 x/semaine pendant 8 semaines).
Nettoyer à 60 °C serviettes, taies d’oreiller et interdire l’utilisation en collectivité d’objets possiblement contaminés (peignes, brosses, bonnets, etc.).
Une réévaluation après le traitement est nécessaire afin de s’assurer de la bonne guérison clinique.
Lire aussi | Teignes du cuir chevelu : toujours d’actualité
Pelade du cuir chevelu
Pathologie dysimmunitaire complexe, elle survient chez des sujets prédisposés sous l’influence de divers facteurs environnementaux. Imprévisible et capricieuse, elle témoigne d’un mécanisme cytotoxique médié par les lymphocytes dirigé contre un auto-antigène du follicule pileux qui a perdu son privilège (le protègeant contre des attaques auto-immunes).
Son incidence est entre 0,1 et 0,2 % avec un risque de survenue de 1,7 % au cours de la vie d’un individu. S’y associent des pathologies auto-immunes, dysthyroïdie et vitiligo. Une dermatite atopique est davantage corrélée au risque de développer une pelade totale ou universelle (chute des cheveux, sourcils et cils).
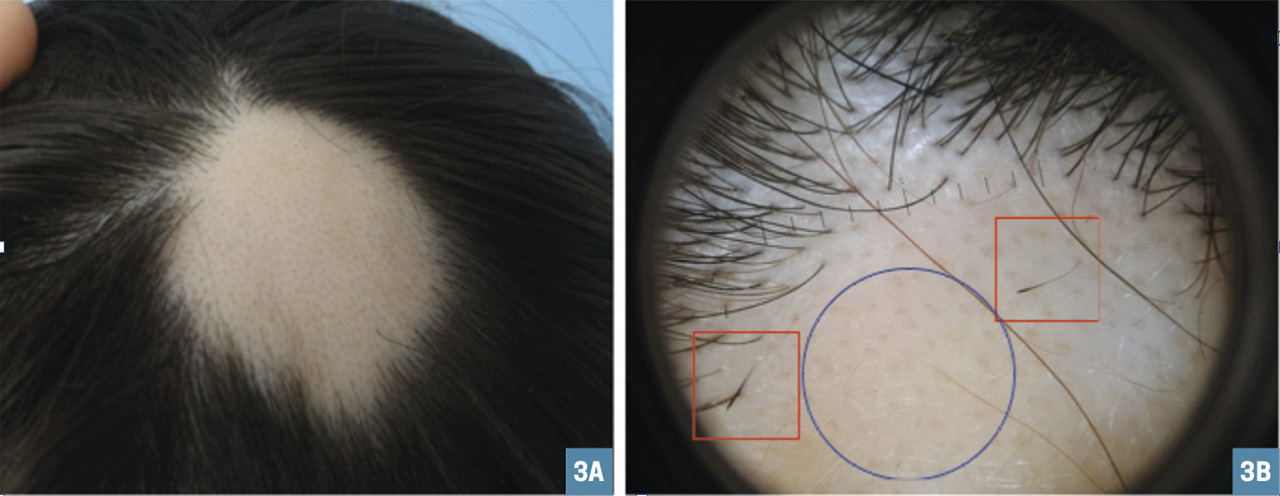
L’alopécie est de début brutal, parfois associée à un choc émotionnel intense quelques jours ou semaines auparavant. On observe une plaque unique ou plusieurs bien limitées, ovalaires, d’extension centrifuge (fig. 3 ). Le cuir chevelu est alors complètement dénudé, non inflammatoire, sans squames ni atrophie. L’examen dermoscopique, précieux, montre des cheveux cadavérisés, des ostiums folliculaires vides, des points noirs, un fin duvet ainsi que des cheveux dits en point d’exclamation (témoignant de l’activité de la pathologie). Le test de traction est alors généralement positif en bordure d’une plaque évolutive.
La pelade ophiasique débutant dans la région occipitale et progressant vers l’arrière des oreilles a un mauvais pronostic et résiste aux traitements. La pelade totale rend complètement chauve. Universelle, elle touche l’ensemble du cuir chevelu, la barbe et tous les autres poils corporels. Une pelade diffuse peut être confondue avec un effluvium télogène. La biopsie cutanée est à réserver aux cas complexes ou douteux.
Le diagnostic est clinique, aucun examen n’est indiqué sauf en cas de signes cliniques évocateurs d’une pathologie associée : dosage de la TSH et des anticorps antithyroïdiens, par exemple.
Son incidence est entre 0,1 et 0,2 % avec un risque de survenue de 1,7 % au cours de la vie d’un individu. S’y associent des pathologies auto-immunes, dysthyroïdie et vitiligo. Une dermatite atopique est davantage corrélée au risque de développer une pelade totale ou universelle (chute des cheveux, sourcils et cils).
L’alopécie est de début brutal, parfois associée à un choc émotionnel intense quelques jours ou semaines auparavant. On observe une plaque unique ou plusieurs bien limitées, ovalaires, d’extension centrifuge (
La pelade ophiasique débutant dans la région occipitale et progressant vers l’arrière des oreilles a un mauvais pronostic et résiste aux traitements. La pelade totale rend complètement chauve. Universelle, elle touche l’ensemble du cuir chevelu, la barbe et tous les autres poils corporels. Une pelade diffuse peut être confondue avec un effluvium télogène. La biopsie cutanée est à réserver aux cas complexes ou douteux.
Le diagnostic est clinique, aucun examen n’est indiqué sauf en cas de signes cliniques évocateurs d’une pathologie associée : dosage de la TSH et des anticorps antithyroïdiens, par exemple.
Lire aussi | Prise en charge des teignes du cuir chevelu
Prise en charge : pas facile !
L’altération de la qualité de vie est un point fondamental à prendre en compte. Elle n’est pas directement liée à la surface atteinte ni à l’ancienneté de la maladie et évolue dans le temps généralement vers un mieux pour les pelades stables.
Aucun traitement ne s’est montré particulièrement efficace.3 Les dermocorticoïdes très forts en gel ou en mousse (propionate de clobétasol en gel, Dermoval) sont à considérer comme la première option. Les injections de triamcinolone sont particulièrement utiles dans les pelades localisées ou en cas d’atteinte des sourcils. La corticothérapie systémique est envisagée dans les formes rapidement extensives évoluant vers un stade décalvant : soit orale classique, soit en minipulses, soit en bolus. Alternatives : dioxyanthranol (dithranol, anthraline), immunothérapie de contact (diphencyprone), PUVAthérapie moins prescrites car plus contraignantes. Dans les formes sévères, totale ou universelle, on peut tenter le méthotrexate avec ou sans corticothérapie orale.
Les interleukines 2 à petite dose, les anti-JAK (tofacitinb, ruxolitinib, baricitinib)ou encore un anti-IL17 sont à l’étude. Le tofacitinib est le plus étudié avec des résultats intéressants mais au prix d’effets secondaires importants et d’un coût de traitement élevé.4 Des formes topiques sont en développement.
Une prothèse capillaire peut être remboursée sur prescription, la dermo- pigmentation (tatouage permanent ou semi-permanent des sourcils, des cils en institut spécialisé) peut améliorer l’aspect du visage. Une psychothérapie de soutien peut être utile.
Aucun traitement ne s’est montré particulièrement efficace.3 Les dermocorticoïdes très forts en gel ou en mousse (propionate de clobétasol en gel, Dermoval) sont à considérer comme la première option. Les injections de triamcinolone sont particulièrement utiles dans les pelades localisées ou en cas d’atteinte des sourcils. La corticothérapie systémique est envisagée dans les formes rapidement extensives évoluant vers un stade décalvant : soit orale classique, soit en minipulses, soit en bolus. Alternatives : dioxyanthranol (dithranol, anthraline), immunothérapie de contact (diphencyprone), PUVAthérapie moins prescrites car plus contraignantes. Dans les formes sévères, totale ou universelle, on peut tenter le méthotrexate avec ou sans corticothérapie orale.
Les interleukines 2 à petite dose, les anti-JAK (tofacitinb, ruxolitinib, baricitinib)ou encore un anti-IL17 sont à l’étude. Le tofacitinib est le plus étudié avec des résultats intéressants mais au prix d’effets secondaires importants et d’un coût de traitement élevé.4 Des formes topiques sont en développement.
Une prothèse capillaire peut être remboursée sur prescription, la dermo- pigmentation (tatouage permanent ou semi-permanent des sourcils, des cils en institut spécialisé) peut améliorer l’aspect du visage. Une psychothérapie de soutien peut être utile.
Références
1. Dhaille F, Dillies AS, Dessirier F, et al. A single typical trichoscopic feature is predictive of tinea capitis: a prospective multicentre study. Br J Dermatol 2019;181:1046-51.
2. Gupta AK, Mays RR, Versteeg SG, et al. Tinea capitis in children: a systematic review of management. J Eur Acad Dermatol Venereol 2018;32:2264-74.
3. Lee S, Lee WS. Management of alopecia areata: Updates and algorithmic approach. J Dermatol 2017;44:1199-211.
4. Liu LY, Craiglow BG, Dai F, King BA. Tofacitinib for the treatment of severe alopecia areata and variants: A study of 90 patients. J Am Acad Dermatol 2017;76:22-8.
2. Gupta AK, Mays RR, Versteeg SG, et al. Tinea capitis in children: a systematic review of management. J Eur Acad Dermatol Venereol 2018;32:2264-74.
3. Lee S, Lee WS. Management of alopecia areata: Updates and algorithmic approach. J Dermatol 2017;44:1199-211.
4. Liu LY, Craiglow BG, Dai F, King BA. Tofacitinib for the treatment of severe alopecia areata and variants: A study of 90 patients. J Am Acad Dermatol 2017;76:22-8.