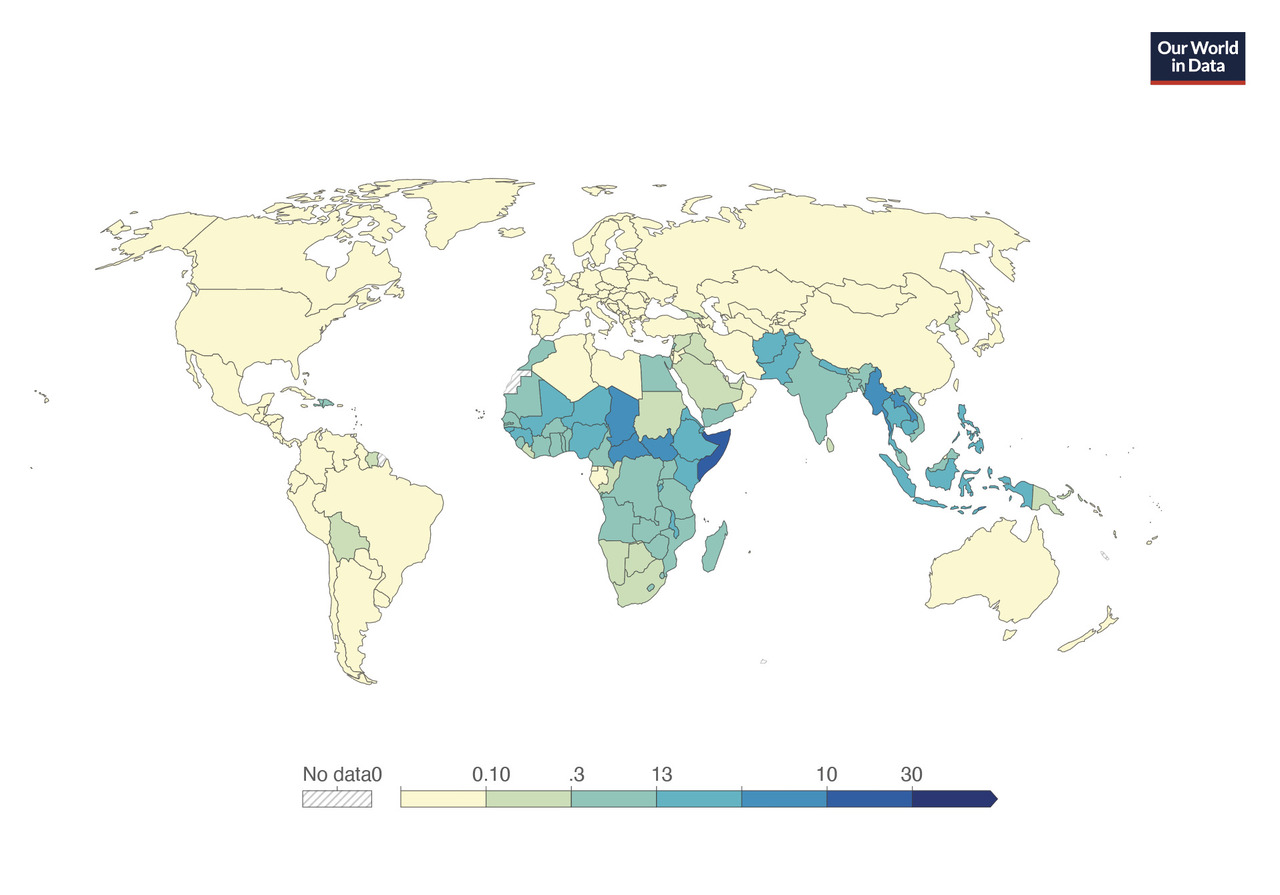
Le tétanos est une infection non contagieuse due à la bactérie Clostridium tetani, qui produit une neurotoxine agissant sur le système nerveux central, avec des conséquences graves. Le mot tétanos vient du grec qui signifie « rigidité spasmodique du corps ». En raison des progrès de l’hygiène et de la vaccination, cette maladie a beaucoup régressé mais reste encore présente dans le monde,1 responsable de plus de 30 000 à 50 000 décès par an, notamment en Afrique et en Asie (fig. 1).
Une incidence en baisse
Dès le Ve siècle avant notre ère, Hippocrate avait constaté cette maladie mortelle qui pouvait survenir après une blessure et qui débutait par une contraction des mâchoires. Toutefois, la première description assez précise date du IIe siècle : un médecin romain, Arétée de Cappadoce, parle de « calamité monstrueuse ». Le bacille a été découvert en 1884 par Arthur Nicolaier dans le pus d’un abcès et, en 1889, Kitasato Shibasaburō en réussit la culture et en décrit les deux formes : végétative et sporulée. L’année suivante, avec Emil Adolf von Behring, ils obtiennent la production d’antitoxines chez le lapin. À partir de 1915, l’Institut Pasteur parvient à fournir 4 000 doses de sérum à l’armée, pour aboutir à 6 millions pour toute la guerre. Ceci a permis de faire chuter l’incidence du tétanos dans les armées de 8 cas pour 1 000 blessés au début de la guerre à 0,16 à la fin. En 1923, Gaston Ramon met au point l’anatoxine qui est à l’origine du vaccin, devenu obligatoire en France à partir de 1952.
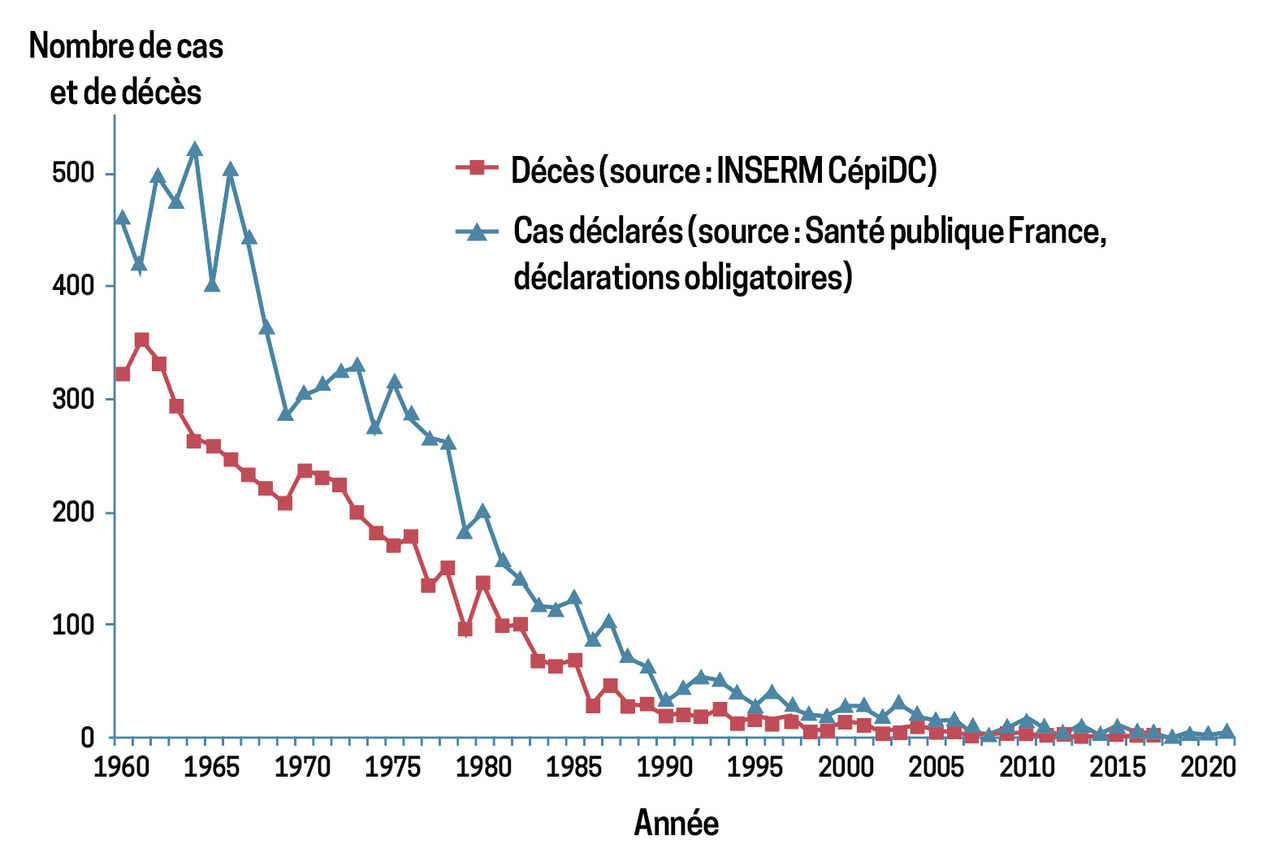
Entre 1980 et 2021, le nombre de cas déclarés et de décès a considérablement régressé en France (fig. 2).2 Cependant,il reste encore 1 à 10 cas de tétanos déclarés par an, soit une incidence annuelle moyenne de 0,07 cas pour 1 million d’habitants. Ces cas sont dus à des plaies chroniques dans 15 à 20 % des cas, avec un taux de mortalité de 25 à 30 %. La maladie touche principalement les tranches d’âge les plus élevées : 71 % des personnes déclarées ont 70 ans ou plus. Le taux d’incidence annuel moyen du tétanos, par million d’habitants, est de 0,14 entre 70 et 79 ans et de 0,75 après 80 ans ; il est plus élevé chez les femmes (0,09) que chez les hommes (0,05). Pour la période de 2012 à 2021, le taux de létalité global était de 29 %, avec une nette différence entre les moins de 70 ans (14 %) et les plus de 70 ans (35 %).2
Une toxine très puissante
Clostridium tetani est un bacille tellurique ubiquitaire très présent en zone tropicale où l’analyse de 1 mg de terre est suffisante pour détecter la bactérie. Ce bacille à Gram positif anaérobie strict se présente sous deux formes : végétative active et sporulée (cette dernière étant inactive et résistante à la chaleur, à la dessication et aux désinfectants). Sa transformation d’une forme en une autre dépend de la teneur en oxygène, du pH et de la température du milieu.
L’être humain s’infecte à l’occasion d’une plaie, même minime, contaminée par de la terre, de la poussière ou des déjections animales. Il peut s’agir de plaies de guerre mais aussi de griffures, de piqûres, d’ulcères de jambe ou parfois de scarifications, de tatouage ou de circoncision, voire de plaie chirurgicale ou d’injection avec des aiguilles souillées. Dans 10 à 20 % des cas, la porte d’entrée n’est pas identifiée.2
Après une blessure, la maladie apparaît si des spores ont pénétré dans l’organisme, en conditions d’anaérobie de la plaie et chez les sujets non ou mal vaccinés.
En cas de plaie infectée, les spores prennent la forme végétative, qui sécrète deux toxines, la tétanolysine – avec peu d’effets – mais surtout la tétanospasmine, une neurotoxine très puissante (la dose mortelle de 2,5 ng/kg équivaut à 175 milliardièmes de gramme pour un homme de 70 kg). Cette toxine se diffuse dans les muscles, en se fixant sur les jonctions neuromusculaires, puis pénètre dans les neurones et progresse jusqu’au système nerveux central où elle bloque la neurotransmission, provoquant alors des contractures musculaires. La maladie n’est donc pas due directement à la présence des bactéries mais à la toxine puissante qu’elles produisent.
Le diagnostic est clinique
À la suite d’une plaie infectée, la durée d’incubation est en moyenne d’une semaine (de 3 jours à 3 semaines) ; et, plus l’incubation est courte, plus l’affection risque d’être sévère. Il n’existe aucun argument biologique ou radiologique permettant de confirmer un tétanos, dont le diagnostic est fondé sur la clinique. Cependant, des examens complémentaires peuvent être utiles en cas de complications infectieuses ou traumatiques.
Forme généralisée
Le tétanos généralisé se manifeste tout d’abord par un trismus, ou contraction des muscles masticateurs, rendant difficile l’ouverture de la bouche, avec parfois une contraction des muscles de la face (rictus sardonique) et une dysphagie (tableau).3
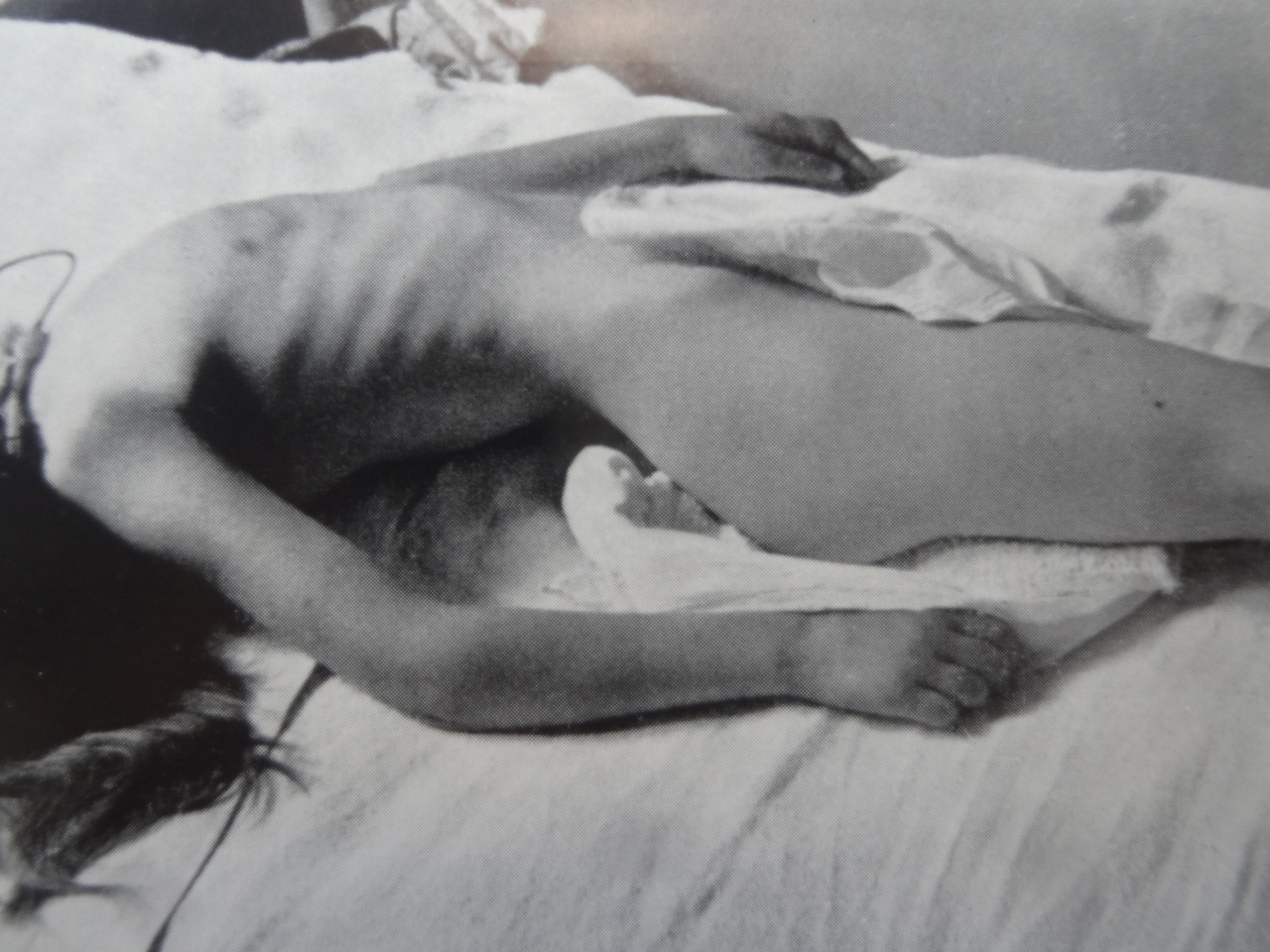
Les contractions musculaires atteignent ensuite le cou, le thorax, le dos et l’abdomen, puis les extrémités, pour provoquer ensuite une contracture des muscles paravertébraux entraînant une hyperextension de la nuque et du dos (opisthotonos) [fig. 3].
En outre, le patient, tout en restant conscient, présente des spasmes généralisés et douloureux, provoqués par un stimulus même minime. Ces contractions peuvent provoquer des luxations ou des fractures ainsi qu’une rétention aiguë urinaire ou fécale, des escarres, une dénutrition et une surinfection bactérienne. Une coloration bleutée des lèvres et des ongles témoigne d’une insuffisance respiratoire. Un spasme des muscles respiratoires ou une atteinte des fonctions végétatives peut entraîner le décès.
Formes rares
Il existe deux formes rares de tétanos : la forme localisée à certains muscles près de la blessure, et la forme céphalique en cas de blessure au niveau de la tête.
Forme néonatale
Le tétanos néonatal, dû à de mauvaises conditions d’hygiène au moment de la section du cordon ombilical, se manifeste habituellement à une semaine de vie, ce qui le différencie d’autres affections du nouveau-né qui sont mortelles dans les tout premiers jours. Le nourrisson présente des pleurs permanents et une difficulté à téter, puis apparaissent les contractures musculaires comme chez l’adulte, avec une évolution plus rapide.
Les nourrissons qui survivent peuvent avoir des séquelles neurologiques (troubles du comportement, troubles psychomoteurs). Aussi est-il important que la femme enceinte soit bien vaccinée pour permettre une immunisation du fœtus par voie transplacentaire.
En 2021, 24 000 décès de tétanos néonatal ont été recensés dans le monde. Le but de l’Organisation mondiale de la santé (OMS) est d’abaisser le taux de tétanos néonatal à moins de 1 cas pour 1 000 naissances vivantes. Malgré des progrès importants, en décembre 2025, huit pays n’avaient pas encore atteint ce but.4
Diagnostics différentiels
Le trismus peut avoir une cause locale (angine, abcès des amygdales, parotidite, atteinte de l’articulation temporo-mandibulaire). Le tétanos céphalique peut être confondu avec une paralysie faciale ou une névralgie cervico-brachiale. Hallucinations, stupeur et hydrophobie doivent plutôt orienter vers la rage. Il s’agit aussi d’éliminer une crise clastique (contractions cloniques en secousses puis relâchement musculaire), de tétanie (absence de trismus) et, plus rarement, une intoxication chimique (strychnine, phénothiazines).
Quelle prise en charge ?
En premier lieu, le traitement consiste en une désinfection soigneuse de toute plaie, une ablation des corps étrangers, un débridement, un pansement ainsi qu’une antibiothérapie si la plaie est infectée (pénicilline, doxycycline, métronidazole).
Si nécessaire (sujet non ou mal vacciné ou immunodéprimé), la sérothérapie par injection d’immunoglobulines humaines doit être administrée dans les meilleurs délais (1 500 UI par voie sous-cutanée par la méthode de Besredka) afin de neutraliser la toxine circulante. Il convient de placer le patient dans une pièce calme en évitant de le manipuler, et lui administrer des benzodiazépines (types diazépam ou midazolam) ou parfois du baclofène pour réduire les spasmes musculaires. Dans les formes graves, le patient doit être admis en soins intensifs sous ventilation mécanique, avec intubation ou trachéotomie et réanimation hydroélectrolytique.
Une vaccination efficace
Les recommandations françaises préconisent un schéma à cinq doses chez l’enfant (3 doses en primovaccination, rappels à 6 et 11 ans), puis des rappels à 25, 45 et 65 ans, puis tous les dix ans chez l’adulte. L’efficacité du vaccin, permettant la formation d’anticorps protecteurs, est considérée comme étant de 100 %. La durée de l’immunité acquise après une vaccination bien menée est estimée à plus de vingt ans. En revanche, l’efficacité est moindre si la vaccination est incomplète (mauvaise administration, déficit immunitaire, vaccin non homologué par l’OMS) entraînant un seuil protecteur plus faible. De nombreux services d’urgence utilisent un test diagnostique rapide pour connaître le statut d’immunité antitétanique du sujet blessé.5
Les effets indésirables de la vaccination sont rares et concernent moins de 1 % des cas (douleur locale, fièvre). Des réactions allergiques de type anaphylaxie ont été signalées, à raison de 1 à 6 cas par million de vaccinations. Aucun cas de syndrome de Guillain-Barré n’a été rapporté après cette vaccination. Par ailleurs, il est important de rappeler que le tétanos n’est pas une maladie immunisante, ce qui signifie qu’un sujet guéri du tétanos doit être vacciné pour éviter une nouvelle infection en cas de blessure.
Que dire à vos patients ?
Le tétanos est une infection grave, non contagieuse, causée par une bactérie présente dans la terre ou les déjections d’animaux. Elle attaque le système nerveux et peut être mortelle.
Les symptômes commencent souvent par une raideur de la mâchoire (trismus), puis des contractures musculaires, qui se généralisent jusqu’à l’arrêt respiratoire.
La vaccination (obligatoire) est le seul moyen efficace de s’en protéger, selon un calendrier bien défini : trois doses en primovaccination, puis des rappels réguliers.
En cas de plaie, même minime, il convient de consulter rapidement pour une désinfection et une vérification du statut vaccinal.
2. Santé publique France. Tétanos en France : données épidémiologiques 2021. 14 avril 2022.
3. Kıratlı K, Hirsi IM, Çelik B, et al. Tetanus cases in Mogadishu-Somalia: A tragic disease despite the existence of a century-old safe and efficient tetanus vaccine. Int J Gen Med 2024;17:3825-36.
4. Organisation mondiale de la santé. Initiative. Maternal and neonatal tetanus elimination. Décembre 2025.
5. Adeikalam S, de Champs Leger H, Vignier N, et al. Utility of the Tétanos Quick Stick® in the vaccine catch-up of adult migrants without proof of prior vaccination. Vaccine 2020;38(47):7517-25.

 Encadrés
Encadrés