Les mécanismes des (rares) troubles graves de la coagulation en lien avec la vaccination anti-Covid commencent à être élucidés, permettant de proposer une conduite à tenir en cas de signes évocateurs. Les recos actualisées au 30/04/21 de la Société française neuro-vasculaire, la Société française de médecine vasculaire et le Groupe français d’études sur l’hémostase et la thrombose.
Bien que très rares (incidence de l’ordre de 1:250 000 à 1:1 000 000), des thromboses associées à une thrombopénie ont été observées après vaccination contre la Covid-19, en particulier avec le vaccin AstraZeneca. Les cas se présentent généralement dans les 20 premiers jours après l’injection et sont caractérisés par une thrombopénie, des D-dimères élevés et des évènements thrombotiques de site volontiers atypiques (thrombophlébites cérébrales, thromboses digestives ou splanchniques…), mais des cas d'embolies pulmonaires et de thromboses artérielles ont aussi été rapportés.
Les chercheurs sont en train de documenter sur le plan biologique ces thrombophlébites cérébrales et autres thromboses disséminées. Certaines pistes commencent à émerger.
Tout d’abord, le mécanisme de ces thromboses est d’ordre immunologique, c’est-à-dire dû à des anticorps contre des facteurs plaquettaires ; il est donc différent des mécanismes habituels de formation des caillots à l’origine des maladies thromboemboliques veineuses (MTEV). Ces formes de thrombose sont donc très particulières et doivent être distinguées des formes diagnostiquées habituellement.
Des études récemment publiées dans le NEJM* ont montré que le tableau clinique est similaire à un autre syndrome clinico-biologique, la thrombopénie induite par l’héparine (TIH). Il s’agit d’une affection très rare concernant 1 à 5 % des patients traités par l’héparine ; elle est liée à la formation d’anticorps d’isotype IgG, qui reconnaissent le facteur 4 plaquettaire (FP4) modifié par l’héparine. Ce complexe se fixe sur les plaquettes qui sont activées puis détruites ; il en résulte des thromboses veineuses et/ou artérielles sanguines et une baisse progressive des plaquettes avec un risque d’hémorragies.
Ce syndrome a été donc nommé VITT pour Vaccine-induced Immune Thrombotic Thrombocytopenia.
Cette ressemblance permet de guider le bilan chez un sujet vacciné par AstraZeneca suspect de ces complications.
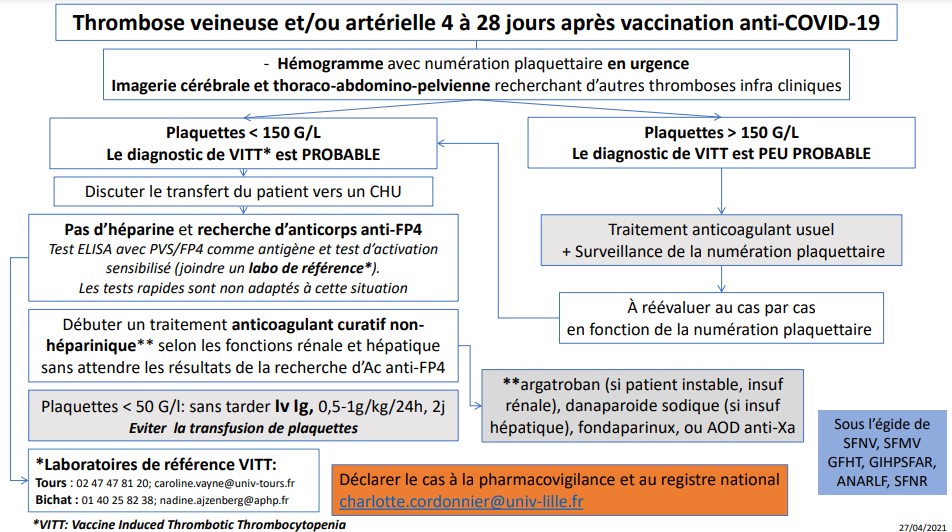
Les spécialistes français de l’hémostase et de la thrombose issus de la Société française neuro-vasculaire, de la Société française de médecine vasculaire et du Groupe français d’études sur l’hémostase et la thrombose proposent un algorithme pour le bilan biologique type à réaliser en cas de symptômes évocateurs (cf ci-dessous) – dosage des plaquettes sanguines (VITT probable si < 150 G/L), recherche d’anticorps P4/héparine – mais aussi la prise en charge des cas confirmés : traitement anticoagulant (anticoagulant oraux directs, fondaparinux ou danaparoïde sodique ; argatroban si patient instable, insuffisance rénale ; en évitant l’héparine et les HBPM) ; perfusion d’immunoglobulines polyvalentes par voie intraveineuse (IgIV) car c'est le traitement le plus susceptible d'influencer le processus de la maladie (éviter la transfusion de plaquettes).
Quels sont les symptômes évocateurs ?
– saignements anormaux ;
– difficultés à respirer, essoufflement ;
– douleur thoraciques ou abdominales ;
– œdème des membres inférieurs ou supérieurs ;
– maux de tête sévères ou persistants ;
– troubles visuels ;
– ecchymoses cutanées (pétéchies) au-delà du site de vaccination après quelques jours.
Y a-t-il un traitement préventif possible ?
Ce type de thrombose serait en relation avec une activation exagérée des plaquettes sanguines qui, en s’agrégeant les unes aux autres sont à l’origine du caillot. Il n’existe pas de traitement particulier à mettre en place pour les prévenir, ni avant ni après la vaccination. Il n’y a donc pas de raison de prescrire préventivement un traitement anticoagulant en préventif.
Cinzia Nobile, La Revue du Praticien
Pour en savoir plus :
SFMV, GFHT. Questions autour de la vaccination contre la Covid-19 et le risque de thrombose. Avril 2021.
*A. Greinacher et al. Thrombotic Thrombocytopenia after ChAdOx1 nCov-19 Vaccination. NEJM April 9, 2021
N. Schultz et al. Thrombosis and Thrombocytopenia after ChAdOx1 nCoV-19 Vaccination. NEJM April 9, 2021