Les troubles des conduites alimentaires et de l’ingestion d’aliments (TCA)* concernent 17 % de la population et sont en augmentation depuis la pandémie de Covid- 19.1,2 Les principaux TCA sont l’anorexie mentale (AM), la boulimie nerveuse (BN), l’hyperphagie boulimique (HB)** et le trouble d’évitement et de restriction de l’alimentation (ARFID)***. Ne sont pas abordés ici :
-
le pica et le mérycisme, souvent associés aux autres TCA ou à d’autres troubles psychiatriques mais qui ne constituent pas réellement des entités cliniques distinctes ;
-
les troubles de l’alimentation où l’ingestion d’aliments spécifiés ou non spécifiés sont des formes subsyndromiques des TCA qui ne remplissent pas tous les critères des troubles spécifiques (AN, BN, HB, ARFID) mais entraînent une détresse ou une altération cliniquement significative de la santé et du fonctionnement social ; leur prise en charge est similaire à celle des AM, BN, HB et ARFID ;
-
le syndrome d’alimentation nocturne.
L’AM a été décrite au XIXe siècle, la BN en 1979, l’HB et l’ARFID en 2012. Les TCA s’observent à tout âge et leurs conséquences sont importantes sur la santé globale des personnes.3 Un diagnostic précoce et des soins adaptés permettent d’en améliorer considérablement le pronostic.4
Définir les différents troubles
Les critères diagnostiques les plus fréquemment utilisés pour définir les TCA sont ceux de l’Association américaine de psychiatrie (encadrés 1 à 4).4
Les femmes davantage concernées
L’anorexie et la boulimie nerveuse débutent pour deux tiers des sujets avant l’âge de 22 ans, et pour l’hyperphagie boulimique dans deux tiers des cas avant l’âge de 25 ans ; cependant, les débuts dans l’enfance et à l’âge mûr ne sont pas rares.5 Les troubles d’évitement et de restriction de l’alimentation débutent très tôt dans la vie chez le nourrisson ou l’enfant et peuvent persister jusqu’à l’âge adulte.
Moins de la moitié des formes sévères des TCA et moins de 20 % des formes subsyndromiques accèdent aux soins.
En population générale, la prévalence vie entière de l’anorexie mentale est de 0,8 à 3,6 % pour les femmes et 0,1 % pour les hommes. Celle de la boulimie nerveuse est de 2,6 % pour les femmes et de 0,1 à 0,5 % pour les hommes. Celle de l’hyperphagie boulimique se situe autour de 3 % pour les femmes et de 2,1 % pour les hommes. L’hyperphagie boulimique est plus fréquente chez les personnes demandant à perdre du poids et chez les personnes en situation d’obésité. La prévalence des ARFID varie selon les études de 0,3 à 15,5 %. Ils s’observent autant chez les filles que chez les garçons.
Comorbidités fréquentes
La plupart des personnes souffrant d’AM, BN et HB présentent un autre trouble psychiatrique au cours de leur vie, principalement dépression, trouble bipolaire, anxiété, troubles de la personnalité ou liés aux abus de substances ; pour les troubles d’évitement et de restriction de l’alimentation, ce sont les troubles anxieux et du spectre autistique.3
Les TCA sont plus fréquents parmi les personnes diabétiques et doivent être systématiquement recherchés (omission d’insuline ou d’antidiabétiques oraux liés aux TCA). Les personnes ayant souffert d’anorexie mentale ou d’hyperphagie boulimique présentent plus fréquemment des maladies somatiques chroniques au cours de leur vie : fibromyalgie, cancer, anémie, maladies auto-immunes, ostéoporose en cas d’anorexie mentale, et diabète, hypertension artérielle, hypercholestérolémie et hypertriglycéridémie en cas d’hyperphagie boulimique.
Évolution
Les TCA évoluent sur plusieurs années, en moyenne trois ans pour l’anorexie mentale, huit pour la boulimie nerveuse et l’hyperphagie boulimique.3
La guérison des TCA est l’issue la plus fréquente : 25 % des personnes souffrant de TCA présentent un trouble chronique après cinq ans de suivi et 18 % après dix ans de suivi.6 Mais les rechutes sont fréquentes ainsi que le passage d’un TCA à un autre, et ce d’autant plus qu’il existe une comorbidité anxieuse ou dépressive.
Plus ils sont précoces et interfèrent avec le développement, plus ils sont intenses, plus ils causent des complications somatiques, psychiatriques et une désinsertion sociale.
Les TCA génèrent une surmortalité liée aux complications somatiques et au suicide : l’anorexie mentale entraîne un risque multiplié par 5,2 par rapport à celui de la population générale, le plus élevé des troubles psychiatriques ; la boulimie nerveuse entraîne un risque deux fois supérieur à celui de la population générale. Les comorbidités de l’hyperphagie boulimique (surpoids, obésité et troubles psychiatriques) sont associées à une surmortalité.
Étiopathogénie
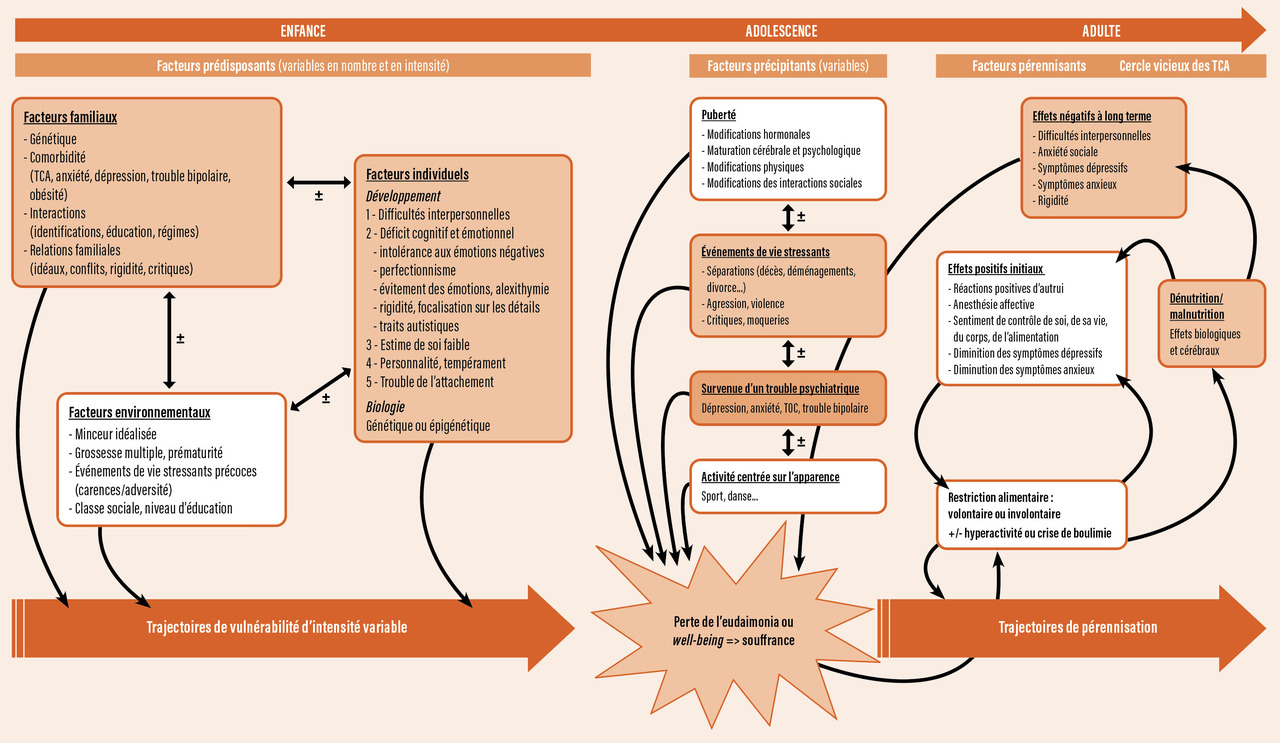
Les modèles étiopathogéniques actuels des TCA sont développementaux et bio-psychosociaux. Ils sont favorisés par une trajectoire développementale de vulnérabilité, associant des éléments familiaux, individuels et environnementaux (figure).7 Cette trajectoire de vulnérabilité, à la faveur d’interactions avec des facteurs précipitants, conduit les personnes vers des TCA. Ceux-ci contribuent à leur maintien du fait d’éléments psychologiques (soulagement ou bien-être, sentiment de contrôle dans l’anorexie mentale) et biologiques (dénutrition, malnutrition impactant la physiologie dont les neurotransmetteurs cérébraux).
Repérage
Des fiches outils ont été publiées par la Haute Autorité de santé (HAS) pour le repérage de l’anorexie mentale8 et l’évaluation initiale de la boulimie nerveuse et de l’hyperphagie boulimique.9
Les personnes les plus à risque de TCA sont celles avec des antécédents personnels ou familiaux, affectées par des pathologies impliquant des régimes alimentaires, cherchant à maigrir, souffrant de troubles psychiatriques (troubles dépressifs, bipolaires, anxieux, de la personnalité). Pour l’anorexie mentale et la boulimie nerveuse sont plus à risque les adolescentes et les jeunes adultes, ainsi que les personnes ayant des activités dans lesquelles le poids et la silhouette sont soumis à des exigences. Pour l’hyperphagie boulimique, ce sont les personnes en situation de surpoids ou d’obésité chez qui on observe le plus fréquemment ce trouble.
Le repérage des TCA doit être systématique dans les filières de soins de psychiatrie, de procréation médicalement assistée et de chirurgie bariatrique.
Face à une suspicion de TCA sont nécessaires :
-
un examen clinique global associant une évaluation somatique, nutritionnelle, psychiatrique, incluant également la dynamique familiale et l’insertion sociale ;
-
la prescription d’un bilan paraclinique, à la recherche de complications de la dénutrition ou de stratégies de contrôle de poids telles que les vomissements par exemple (électrocardiogramme, hémogramme, natrémie, kaliémie, chlorémie, phosphorémie, créatininémie, réserve alcaline, transaminases [ASAT, ALAT], taux de prothrombine, glycémie) et/ou un bilan lié au surpoids ou à l’obésité.8,9,10
Cette évaluation permet le diagnostic et la détermination des signes de gravité pouvant justifier une hospitalisation (maigreur extrême, perte de poids rapide, aphagie et/ou restriction hydrique totale, état de mal boulimique, risque suicidaire ou autre urgence psychiatrique, hypokaliémie, hyponatrémie, hypophosphorémie) ; cette prise en charge est détaillée dans la fiche outil n°8 de la HAS « Urgences et troubles du comportement alimentaire ».9 L’évaluation permet aussi de construire un plan de soins adapté.
Prise en charge pluriprofessionnelle
La clinique des TCA justifie une approche pluriprofessionnelle coordonnée (HAS, fiche outil n°5 « Prise en charge pluriprofessionnelle »)9 par le plus expérimenté et/ou celui acceptant ce rôle, incluant des soins somatiques, nutritionnels, psychiatriques, familiaux et, si besoin, un accompagnement autour de l’insertion sociale.11 Un suivi centré sur l’alimentation (diététicien ou nutritionniste) est nécessaire afin de limiter les restrictions, les accès hyperphagiques et de rééquilibrer les prises alimentaires visant une alimentation adaptée. Il doit être associé à un suivi en psychothérapie. Le choix de la psychothérapie dépend du niveau de preuve scientifique, de l’âge de la personne (plutôt une thérapie familiale pour les enfants et les adolescents et une thérapie individuelle pour les adultes), du souhait du patient, de sa motivation, du stade d’évolution de la maladie et de la disponibilité des techniques.
Sauf urgence, les soins mis en œuvre pour TCA sont initialement ambulatoires. Au minimum, un psychiatre et un médecin pour le suivi somatique sont impliqués puis, selon les besoins, peuvent être associés diététicien/nutritionniste, psychologue, assistant social, etc. Le suivi somatique vise la prévention et la prise en charge des complications somatiques.
Lorsque les jeunes vivent chez leurs parents, ceux-ci doivent être associés à la prise en charge.
Situations de dénutrition
Dans les situations de dénutrition (anorexie mentale et troubles d’évitement et de restriction de l’alimentation), la renutrition doit être conduite progressivement, idéalement par la proposition de repas adaptés ; en cas de difficulté, des compléments nutritionnels oraux peuvent être proposés. En cas d’incapacité à s’alimenter, une hospitalisation avec renutrition par sonde nasogastrique peut être indiquée, mais jamais par voie intraveineuse.8 Cette renutrition doit être d’autant plus prudente et progressive que la dénutrition est importante et ancienne, et plus encore chez les adultes, chez qui le syndrome de renutritrion inappropriée est plus fréquent. Des supplémentations peuvent être nécessaires selon les besoins après un bilan biologique – comme en cas d’anémie ferriprive par exemple, de troubles hydroélectrolytiques (en particulier hypophosphorémie et hypokaliémie pouvant mettre en jeu le pronostic vital), de carences vitaminiques (vitamine B1 en cas de vomissements ; et en particulier, en cas de végétarisme et de véganisme, penser à doser la vitamine B12 ).9 Pour toute dénutrition importante, la mise en place d’une supplémentation par phosphore en goutte est recommandée.12
Autres complications
Les complications osseuses et de retard de croissance doivent être prises en charge par des spécialistes, en particulier dans le cas de troubles précoces.10 Il existe des complications gynéco-obstétricales (infertilité) et dentaires en cas de vomissements (principalement en cas de boulimie).
Miser sur les psychothérapies pour l’anorexie mentale et les troubles d’évitement et de restriction de l’alimentation
Les traitements ayant fait le plus preuve de leur efficacité pour l’anorexie mentale ou les troubles d’évitement et de restriction de l’alimentation sont la renutrition associée aux psychothérapies pour le TCA et les comorbidités ; le tout intégré à une prise en charge globale associant suivi somatique et nutritionnel. Les thérapies les plus usuelles sont les thérapies de soutien, psychodynamiques ou d’inspiration analytique, cognitivo-comportementales centrées sur les TCA (TCC-TCA), la remédiation cognitive (principalement pour les adultes) ; et en première intention pour les enfants et les adolescents les thérapies familiales systémiques (travail centré sur la dynamique familiale adaptée selon la phase de la maladie) ou le family-based treatment sur le modèle de la méthode Maudsley (en trois phases : contrôle de l’alimentation par les parents, puis redonner ce contrôle au jeune, puis travail systémique sur les relations familiales). Au début du traitement, les psychothérapies visent à soutenir la renutrition, accompagner l’anxiété liée au TCA et à la renutrition, et les difficultés vécues autour de cette dénutrition, travailler les motivations aux soins et donner quelques éléments de psychoéducation sur le trouble. Progressivement, au fil de la renutrition, l’expression émotionnelle et les capacités d’insight se développant, les thérapies ciblent les éléments psychopathologiques propres au TCA (préoccupations corporelles, mésestime de soi) et les comorbidités différentes selon les personnes (par exemple, selon les cas, un trouble anxieux, un trouble dépressif, un trouble obsessionnel compulsif, une situation de post-traumatisme…). Les médicaments psychotropes ont un intérêt uniquement en cas de comorbidités psychiatriques, selon les indications usuelles (par exemple, en cas d’épisode dépressif ou de trouble obsessionnel compulsif). Une anxiété importante lors de la renutrition peut nécessiter une prescription temporaire d’anxiolytique compatible avec la dénutrition.
Complications spécifiques à la boulimie nerveuse et à l’hyperphagie boulimique
Pour la boulimie nerveuse, les complications des stratégies de contrôle de poids (vomissements, laxatifs, diurétiques, lavements, activités physiques) et de la malnutrition sont fréquentes et parfois graves (voir la fiche outil n°4 de la HAS : « Complications somatiques et prise en charge »).9 Elles associent des troubles métaboliques (hypokaliémie, hyponatrémie, déshydratation, alcalose métabolique), des troubles digestifs variés (œsophagite, reflux gastro-œsophagien), des complications osseuses (ostéopénie, ostéoporose), gynéco-obstétricales (infertilité, complications obstétricales [voir la fiche outil n°6 de la HAS : « Aspects gynécologiques et obstétricaux »]),9 dentaires (lésions érosives étendues, lésions parodontales, polycaries [voir la fiche outil n°7 de la HAS : « Repérage et prise en charge de l’état dentaire par le chirurgien-dentiste »]).9 Une surveillance clinique et paraclinique incluant ionogramme sanguin et électrocardiogramme est recommandée (potentielles complications cardiovasculaires des hypokaliémies). Une supplémentation en potassium est proposée en cas de vomissements fréquents, ainsi qu’un inhibiteur de la pompe à protons pour éviter les complications liées à l’acidité gastrique.
Pour l’hyperphagie boulimique, les complications somatiques à dépister et à traiter sont celles du surpoids, voire de l’obésité. Ce sont principalement des risques métaboliques et cardiovasculaires à type de diabète de type 2, hypertension artérielle, complications cardiaques, dyslipidémies, syndrome d’apnées du sommeil (voir la fiche outil n°4 de la HAS : « Complications somatiques et prise en charge »).9
Quels soins pour la boulimie nerveuse et l’hyperphagie boulimique ?
L’objectif des soins, à terme, est la disparition des crises de boulimie et des stratégies de contrôle de poids. Le suivi diététique ou nutritionnel est associé à un traitement psychothérapique et, si nécessaire, par psychotropes pour la boulimie nerveuse, l’hyperphagie boulimique et les comorbidités. En première intention pour les adultes, une TCC individuelle adaptée aux TCA est proposée, ou à défaut une TCC de groupe. Une thérapie psychodynamique ou une thérapie interpersonnelle peut aussi être proposée. Pour les enfants et adolescents, les thérapies familiales sont indiquées en première intention. Il est nécessaire d’expliquer que ces thérapies ciblent les symptômes des TCA et ne visent pas une perte de poids.
Les inhibiteurs sélectifs de recapture de la sérotonine sont proposés en deuxième ligne chez les adultes. En cas de comorbidités psychiatriques, les autres psychotropes peuvent être utilisés dans leurs indications habituelles, avec une attention particulière aux effets indésirables pouvant être aggravés par les troubles métaboliques fréquents.
Les personnes doivent être informées de l’importance de prendre les traitements à distance des vomissements pour éviter un risque d’inefficacité en cas de vomissements dans les deux heures qui suivent la prise.
Adresser à une équipe spécialisée
Dans certaines situations, un avis spécialisé ou une orientation sont nécessaires. Les centres spécialisés TCA nationaux sont répertoriés dans l’annuaire disponible sur le site de la Fédération française anorexie boulimie (www.ffab.fr). Un avis ou une orientation peut être demandé auprès d’un médecin spécialisé le jeudi de 14 à 16 h sur la ligne Anorexie Boulimie Info Écoute au 09 69 325 900. Depuis peu, le réseau TCA francilien propose une plateforme de télé-expertise spécialisée sur les TCA nommé « CARE TCA IDF ». Il est destiné aux médecins d’Île-de-France (demande d’avis sur le site) et propose un ensemble de ressources.13
* La traduction des classifications internationales du terme anglais « eating disorders », récemment complété par « feeding disorders », a varié au fil du temps : après avoir été « troubles du comportement alimentaire » ou encore « troubles alimentaires », c’est maintenant l’expression « troubles des conduites alimentaires et de l’ingestion d’aliments » qui s’impose.
** Est adoptée ici la terminologie la plus commune se référant aux recommandations de la Haute Autorité de santé pour « binge-eating disorder ». Ce trouble est aussi nommé « accès hyperphagique » dans le DSM- 5 -R ou « frénésie alimentaire » dans la CIM- 11.
*** Acronyme le plus souvent utilisé pour « avoidant and restrictive food intake disorder ».
1. Critères diagnostiques DSM- 5 : anorexie mentale (anorexia nervosa)
A. Restriction des apports énergétiques par rapport aux besoins conduisant à un poids significativement bas compte tenu de l’âge, du sexe, du stade de développement et de la santé physique. Est considéré comme significativement bas un poids inférieur à la norme minimale ou, pour les enfants et les adolescents, inférieur au poids minimal attendu.
B. Peur intense de prendre du poids ou de devenir gros, ou comportement persistant interférant avec la prise de poids, alors que le poids est significativement bas.
C. Altération de la perception du poids ou de la forme de son propre corps, influence excessive du poids ou de la forme corporelle sur l’estime de soi, ou manque de reconnaissance persistant de la gravité de la maigreur actuelle.
Spécifier le type :
Type restrictif : pendant les trois derniers mois, la personne n’a pas présenté d’accès récurrents d’hyperphagie (crises de gloutonnerie) ni recouru à des vomissements provoqués ou à des comportements purgatifs (laxatifs, diurétiques, lavements). Ce sous-type décrit des situations où la perte de poids est essentiellement obtenue par le régime, le jeûne et/ou l’exercice physique excessif.
Type accès hyperphagiques/purgatif : pendant les trois derniers mois, la personne a présenté des accès récurrents de gloutonnerie et/ou a recouru à des vomissements provoqués ou à des comportements purgatifs (laxatifs, diurétiques, lavements).
Spécifier si :
En rémission partielle : après avoir précédemment rempli tous les critères de l’anorexie mentale, le critère A (poids corporel bas) n’est plus rempli depuis une période prolongée, mais le critère B (peur intense de prendre du poids ou de devenir gros, ou comportement interférant avec la prise de poids) ou le critère C (altération de la perception du poids ou de la forme de son propre corps) est toujours présent.
En rémission complète : alors que tous les critères de l’anorexie mentale ont été précédemment remplis, aucun n’est plus rempli depuis une période prolongée.
Spécifier la sévérité actuelle :
Le seuil de sévérité, chez les adultes, est établi à partir de l’indice de masse corporelle (IMC) actuel (voir ci-dessous) ou, pour les enfants et les adolescents, à partir du percentile de l’IMC. Les degrés ci-dessous sont dérivés des catégories de maigreur de l’Organisation mondiale de la santé pour les adultes ; pour les enfants et les adolescents, il faut utiliser les percentiles de l’IMC. Le degré de sévérité peut être majoré afin de refléter les symptômes cliniques, le degré d’incapacité fonctionnelle et la nécessité de prise en charge :
-
léger : IMC ≥ 17 kg/m2 ;
-
moyen : IMC 16 à 16,99 kg/m2 ;
-
grave : IMC 15 à 15,99 kg/m2 ;
-
extrême : IMC < 15 kg/m2.
2. Critères diagnostiques DSM- 5 : trouble de restriction et d’évitement de l’alimentation (feeding disorders avoidant restrictive food intake disorder, ARFID)
A. Un trouble de l’alimentation ou de l’ingestion d’aliments (par exemple, manque d’intérêt manifeste pour l’alimentation ou la nourriture ; évitement fondé sur les caractéristiques sensorielles de la nourriture ; préoccupation concernant un dégoût pour le fait de manger) qui se manifeste par une incapacité persistante à atteindre les besoins nutritionnels et/ ou énergétiques appropriés, associé à un (ou plusieurs) des éléments suivants :
-
1. perte de poids significative (ou incapacité à atteindre le poids attendu, ou fléchissement de la courbe de croissance chez l’enfant) ;
-
2. déficit nutritionnel significatif ;
-
3. nécessité d’une nutrition entérale par sonde ou de compléments alimentaires oraux ;
-
4. altération nette du fonctionnement psychosocial.
B. La perturbation n’est pas mieux expliquée par un manque de nourriture disponible ou par une pratique culturellement admise.
C. Le comportement alimentaire ne survient pas exclusivement au cours d’une anorexie mentale (anorexia nervosa), d’une boulimie (bulimia nervosa), et il n’y a pas d’argument en faveur d’une perturbation de l’image du corps (perception du poids ou de la forme).
D. Le trouble de l’alimentation n’est pas dû à une affection médicale concomitante ou n’est pas mieux expliqué par un autre trouble mental. Lorsque le trouble de l’alimentation survient dans le contexte d’un autre trouble ou d’une autre affection, la sévérité du trouble de l’alimentation dépasse ce qui est habituellement observé dans ce contexte et justifie, à elle seule, une prise en charge clinique.
D’après la réf. 4.
3. Critères diagnostiques DSM- 5 : boulimie nerveuse (bulimia nervosa)
A. Survenue récurrente d’accès hyperphagiques (« binge-eating* »).
Un accès hyperphagique répond aux deux caractéristiques suivantes :
-
1. absorption, en une période de temps limitée (par exemple moins de deux heures), d’une quantité de nourriture largement supérieure à ce que la plupart des gens absorberaient en une période de temps similaire et dans les mêmes circonstances ;
-
2. sentiment d’une perte de contrôle sur le comportement alimentaire pendant la crise (par exemple, sentiment de ne pas pouvoir s’arrêter de manger ou de ne pas pouvoir contrôler ce que l’on mange, ou la quantité que l’on mange).
B. Comportements compensatoires inappropriés et récurrents visant à prévenir la prise de poids, tels que : vomissements provoqués ; emploi abusif de laxatifs, diurétiques ou autres médicaments ; jeûne ; exercice physique excessif.
C. Les accès hyperphagiques (de gloutonnerie) et les comportements compensatoires inappropriés surviennent tous les deux, en moyenne, au moins une fois par semaine pendant trois mois.
D. L’estime de soi est influencée de manière excessive par le poids et la forme corporelle.
E. Le trouble ne survient pas exclusivement pendant des épisodes d’anorexie mentale (anorexia nervosa).
Spécifier si :
En rémission partielle : alors que tous les critères de la boulimie ont été précédemment remplis, plusieurs, mais pas la totalité, ont persisté pendant une période prolongée.
En rémission complète : alors que tous les critères de la boulimie ont été précédemment remplis, aucun ne l’est plus depuis une période prolongée.
Spécifier la sévérité actuelle :
Le seuil de sévérité est établi selon la fréquence des comportements compensatoires inappropriés. Le niveau de sévérité peut être majoré afin de refléter les autres symptômes et le degré d’incapacité fonctionnelle :
-
léger : une moyenne de 1 à 3 épisodes de comportements compensatoires inappropriés par semaine ;
-
moyen : une moyenne de 4 à 7 épisodes de comportements compensatoires inappropriés par semaine ;
-
grave : une moyenne de 8 à 13 épisodes de comportements compensatoires inappropriés par semaine ;
-
extrême : une moyenne d’au moins 14 épisodes de comportements compensatoires inappropriés par semaine.
D’après la réf. 4.
4. Critères diagnostiques DSM- 5 : accès hyperphagiques (binge-eating disorder)
Survenue récurrente d’accès hyperphagiques (« binge-eating »).
A. Un accès hyperphagique répond aux deux caractéristiques suivantes :
1. absorption, en une période de temps limitée (par exemple, moins de deux heures), d’une quantité de nourriture largement supérieure à ce que la plupart des gens absorberaient en une période de temps similaire et dans les mêmes circonstances ;
2. sentiment d’une perte de contrôle sur le comportement alimentaire pendant la crise (par exemple, sentiment de ne pas pouvoir s’arrêter de manger ou de ne pas pouvoir contrôler ce que l’on mange ou la quantité que l’on mange).
B. Les accès hyperphagiques (de gloutonnerie) sont associés à au moins trois des caractéristiques suivantes :
-
1. manger beaucoup plus rapidement que la normale ;
-
2. manger jusqu’à éprouver une sensation pénible de distension abdominale ;
-
3. manger de grandes quantités de nourriture en l’absence d’une sensation physique de faim ;
-
4. manger seul parce que l’on est gêné de la quantité de nourriture que l’on absorbe ;
-
5. se sentir dégoûté de soi-même, déprimé ou très coupable après avoir mangé.
C. Les accès hyperphagiques (de gloutonnerie) entraînent une détresse marquée.
D. Les accès hyperphagiques (de gloutonnerie) surviennent, en moyenne, au moins une fois par semaine pendant trois mois.
E. Les accès hyperphagiques (de gloutonnerie) ne sont pas associés au recours régulier à des comportements compensatoires inappropriés comme dans la boulimie, et ne surviennent pas exclusivement au cours de la boulimie ou de l’anorexie mentale.
Spécifier si :
En rémission partielle : après avoir précédemment rempli tous les critères de ce trouble, les accès hyperphagiques surviennent à une fréquence moyenne de moins d’un épisode par semaine pendant une période prolongée.
En rémission complète : alors que tous les critères de ce trouble ont été précédemment remplis, aucun ne l’est plus depuis une période prolongée.
Spécifier la sévérité actuelle :
Le seuil de sévérité est établi selon la fréquence des accès hyperphagiques. Le niveau de gravité peut être majoré afin de refléter les autres symptômes et le degré d’incapacité fonctionnelle :
-
léger : 1 à 3 accès hyperphagiques par semaine ;
-
moyen : 4 à 7 accès hyperphagiques par semaine ;
-
grave : 8 à 13 accès hyperphagiques par semaine ;
-
extrême : plus de 14 accès hyperphagiques par semaine.
D’après la réf. 4.
2. Galmiche M, Dechelotte P, Lambert G, et al. Prevalence of eating disorders over the 2000-2018 period: A systematic literature review. Am J Clin Nutr 2019;109(5):1402-13.
3. Radon L, Godart N. Épidémiologie des troubles des conduites alimentaires. Guelfi JD, Rouillon F (eds), Manuel de psychiatrie. Paris: Elsevier Masson, 2021.
4. American Psychiatric Association. Diagnostic and statistical manual of mental disorders, 5th ed. (DSM-5). Arlington : APA ; 2013. Traduction française sous la direction de Crocq MA, Guelfi JD, et al. Paris: Elsevier Masson, 2015.
5. Solmi M, Radua J, Olivola M, et al. Age at onset of mental disorders worldwide: Large-scale meta-analysis of 192 epidemiological studies. Mol Psychiatry 2022;27(1):281-95.
6. Solmi M, Monaco F, Højlund M, et al. Outcomes in people with eating disorders: A transdiagnostic and disorder-specific systematic review, meta-analysis and multivariable meta-regression analysis. World Psychiatry 2024:23(1):124-38.
7. Duclos J, Godart N. Étiopathogénie. Troubles des conduites alimentaires. In: Guelfi JD, Rouillon F (eds), Manuel de psychiatrie. Paris: Elsevier Masson, 2021.
8. Haute Autorité de santé. Anorexie mentale : prise en charge. https://urls.fr/5g4IDo
9. Haute Autorité de santé. Boulimie et hyperphagie boulimique : Repérage et éléments généraux de prise en charge. https://urls.fr/iwCapO
10. Haute Autorité de santé. Anorexie mentale à début précoce (AMP). https://urls.fr/GDk8kH
11. Godart N, Huas C, Hirot F. Chapitre 81 - Troubles des conduites alimentaires. Partie V - Prise en charge : méthodes et traitements. Lejoyeux M (ed.) Les addictions, Paris: Elsevier Masson, 2023.
12. Haute Autorité de santé. Boulimie et hyperphagie boulimique. Urgences et troubles du comportement alimentaire. Fiche outil 8. Juin 2019. https://urls.fr/xv1HNo
13. Réseau d’expertise francilien CARE TCA IDF. Demande d’expertise. https://urls.fr/COQKll

 Encadrés
Encadrés