L’imagerie peut s’avérer extrêmement contributive en termes de diagnostic si son protocole est orienté par la clinique et si elle est réalisée et interprétée par un radiologue spécialiste des voies audio- vestibulaires et du système nerveux central. Certaines anomalies millimétriques justifient ce niveau d’expertise.
TDM des rochers
Acquisition hélicoïdale sans injection de contraste iodé.
Restituée en volume après reformatage dans les 3 plans de l’espace.
Indications : vertige périphérique (VP) aigu post-traumatique ou postopératoire ; ou périphérique chronique avec surdité de transmission.
IRM cérébrale et des conduits
auditifs internes (CAI)
Environ 15 minutes en temps-machine. S’assurer de l’absence de claustrophobie ou de contre-indication : pacemaker ou éclat métallique intra-oculaire.
Au minimum : plusieurs séquences.
Série axiale T2 Flair centrée sur l’encéphale (analyse générale) à la recherche d’une tumeur, plaque de démyélinisation ou lésion ischémique.
Série axiale en diffusionpour dépister un AVC ou une cause périphérique (kyste épidermoïde).
Série volumique en hyperpondération T2 ciblant les CAI : analyse du paquet acoustico-facial (possible schwannome ou neurinome du VIII).
Série volumique après injection de gadolinium pour détecter une labyrinthite, une névrite vestibulaire ou une pathologie rétrocochléaire (schwannome ou méningiome).
Indications : vertige d’origine centrale ou périphérique aigu associé ou non à une surdité (hors contexte traumatique ou postopératoire), ou encore périphérique chronique avec surdité de perception.
Vertige périphérique
Aigu isolé bref
Déclenché par le changement de position de la tête et bref (20 à 30 secondes).
Diagnostic clinique par la manœuvre de Dix-Hallpike qui reproduit le vertige. Pas d’imagerie si évolution satisfaisante après manœuvre libératoire de Sémont.
Aigu prolongé ± surdité
Sévère et prolongé (plusieurs jours), isolé, sans acouphènes, sans surdité ou autres signes neurologiques.
Diagnostic confirmé par l’examen calorique (introduction d’eau à 44 ou 30 °C dans le conduit auditif externe pour stimulation. Explore la réponse vestibulaire nystagmique.
À l’IRM en phase aiguë, prise de contraste inconstante du nerf vestibulo-cochléaire.
Sert surtout à éliminer un diagnostic différentiel.
Labyrinthite : atteinte cochléo-vestibulaire compliquant une infection de voisinage. Déficit vestibulaire (vertige) et auditif (surdité).
Diagnostic fourni par l’IRM :perte du signal liquidien des structures labyrinthiques et prise de contraste après injection de gadolinium (
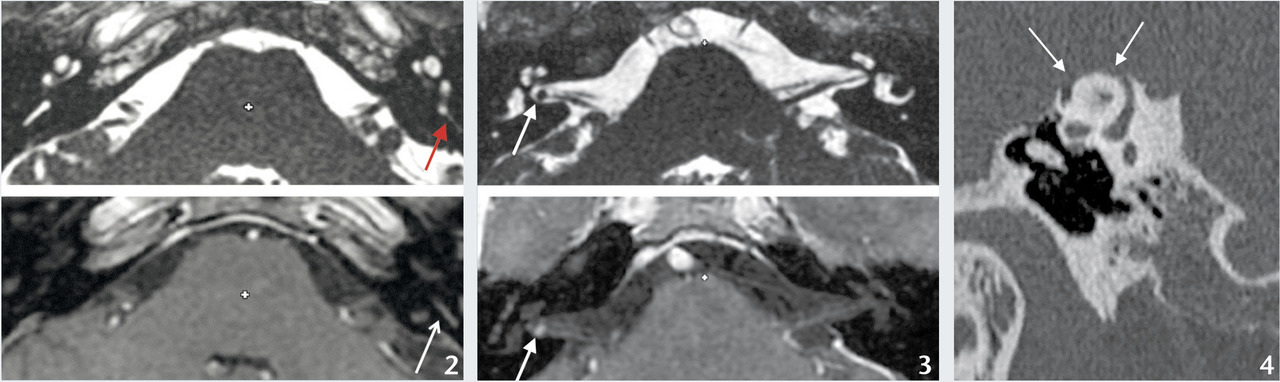
En contexte post-traumatique, le scannerrecherche une fracture transversale trans- labyrinthique ou une fistule périlymphatique.
En postopératoire (ex. chirurgie de l’otospongiose), il vise à détecter un piston déplacé trop enfoncé dans le vestibule.
Chronique avec surdité de perception
IRM indiquée car suspicion de pathologie rétrocochléaire : schwannome, méningiome ou kyste épidermoïde.
Schwannome vestibulaire : tumeur bénigne à croissance lente se manifestant par un déficit auditif unilatéral progressif, avec ou sans acouphènes et vertiges (très rarement isolés).
À l’IRM : masse centrée sur le nerf vestibulo- cochléaire rehaussée après injection (
Maladie de Menière : définie par la triade vertiges (au moins 2 épisodes paroxystiques spontanés durant 20 minutes au minimum, parfois isolés au début de la maladie), hypoacousie et acouphènes. S’y associent souvent nausées et vomissements.
IRM de routine 1,5 tesla ne fait pas le diagnostic ; seule une puissance de 3 teslas avec un protocole particulier met en évidence l’hydrops endolymphatique (pression trop élevée dans le labyrinthe membraneux).
Chronique avec surdité de transmission
Central ou périphérique ?
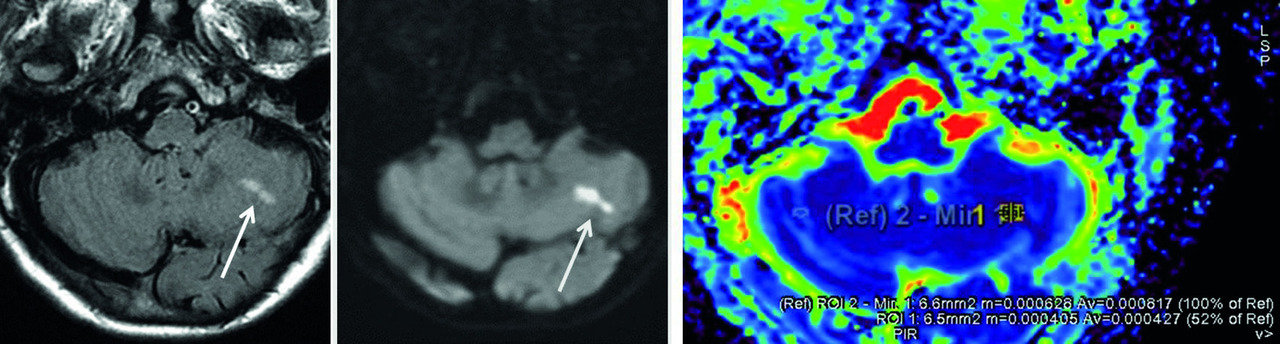
Central : syndrome vertigineux dysharmonieux. Déviations du corps non systématisées lors des différentes manœuvres. Nystagmus pur, changeant de direction en fonction de la position du regard. Plus volontiers une instabilité qu’un vrai vertige rotatoire. Association possible de signes neurologiques : troubles de vigilance ou céphalées. Symptômes ORL (surdité, acouphène) et neurovégétatifs (nausées, vomissements) souvent absents.IRM en urgence, notamment à la recherche d’un AVC vertébro-basilaire (fig. 1).Périphérique : syndrome harmonieux. Déviations du corps dans une même direction. Nystagmus horizonto-rotatoire dans la direction opposée, avec souvent des symptômes neuro-végétatifs.TDM ou IRM selon leur caractère aigu ou chronique, le contexte d’apparition, l’association ou non à une surdité : de transmission (touchant l’oreille moyenne) ou de perception (affectant l’oreille interne).