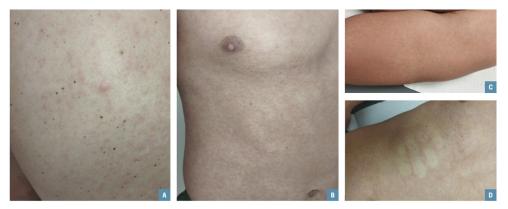
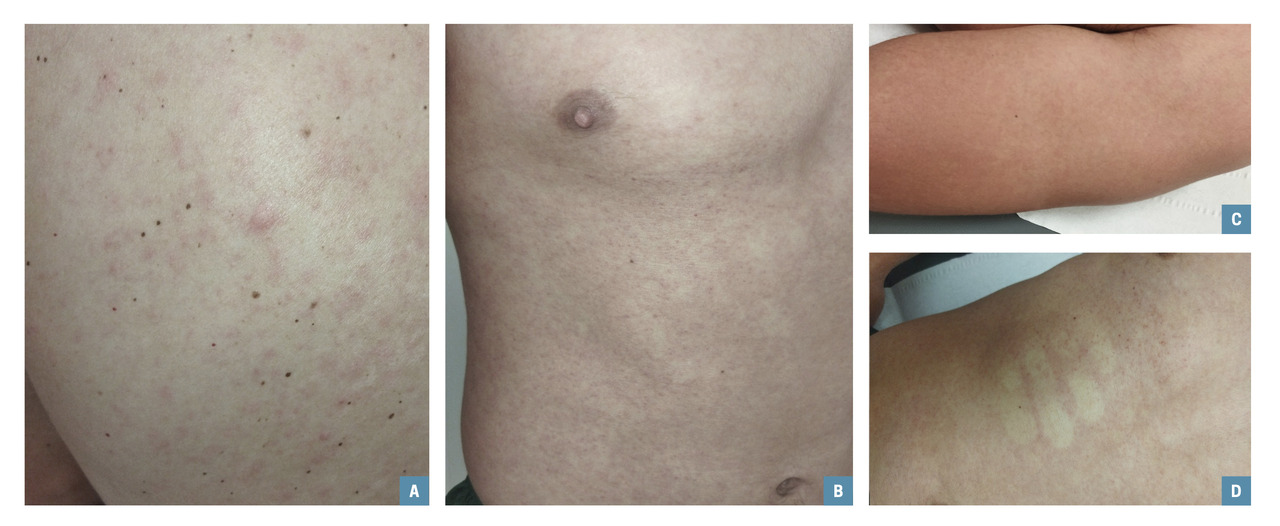
Monsieur P., 22 ans, consulte pour un état fébrile associé à une éruption cutanée apparu depuis trois jours. Militaire, il effectue actuellement une mission à La Réunion.
Ses symptômes sont marqués par une fièvre à 38,5 °C avec céphalées frontales, myalgies et arthralgies des deux poignets, de la cheville droite ainsi que d’une articulation sternocostale.
L’examen clinique met en évidence une éruption maculopapuleuse prurigineuse au niveau du tronc, du dos et de la face antérieure des cuisses (figure). Devant les céphalées, les arthralgies et l’éruption maculopapuleuse fébrile associées au contexte épidémique local, une arbovirose, et plus spécifiquement un chikungunya, est évoquée.
Ses symptômes sont marqués par une fièvre à 38,5 °C avec céphalées frontales, myalgies et arthralgies des deux poignets, de la cheville droite ainsi que d’une articulation sternocostale.
L’examen clinique met en évidence une éruption maculopapuleuse prurigineuse au niveau du tronc, du dos et de la face antérieure des cuisses (figure). Devant les céphalées, les arthralgies et l’éruption maculopapuleuse fébrile associées au contexte épidémique local, une arbovirose, et plus spécifiquement un chikungunya, est évoquée.
Références
1. Institut Pasteur [internet]. 2015 [cité le 15 juillet 2025]. Chikungunya. Disponible sur https://www.pasteur.fr/fr/centre-medical/fiches-maladies/chikungunya
2. SPILF, CMIT, SFMTSI, SMV. 9. Arboviroses tropicales – chikungunya. In: ePILLY Trop - maladies infectieuses et tropicales [internet]. Alinéa plus. 3e édition web. Disponible sur https://www.infectiologie.com/fr/pillytrop.html
3. Rama K, de Roo AM, Louwsma T, et al. Clinical outcomes of chikungunya: A systematic literature review and meta-analysis. PLoS Negl Trop Dis 2024;18(6):e0012254.
4. Lopes de Oliveira J, Nogueira IA, Amaral JK, et al. Extra-articular manifestations of chikungunya. Rev Soc Bras Med Trop 2023;56:0341.
5. Hochedez P, Jaureguiberry S, Debruyne M, et al. Chikungunya Infection in Travelers. Emerg Infect Dis 2006;12(10):1565‑7.
2. SPILF, CMIT, SFMTSI, SMV. 9. Arboviroses tropicales – chikungunya. In: ePILLY Trop - maladies infectieuses et tropicales [internet]. Alinéa plus. 3e édition web. Disponible sur https://www.infectiologie.com/fr/pillytrop.html
3. Rama K, de Roo AM, Louwsma T, et al. Clinical outcomes of chikungunya: A systematic literature review and meta-analysis. PLoS Negl Trop Dis 2024;18(6):e0012254.
4. Lopes de Oliveira J, Nogueira IA, Amaral JK, et al. Extra-articular manifestations of chikungunya. Rev Soc Bras Med Trop 2023;56:0341.
5. Hochedez P, Jaureguiberry S, Debruyne M, et al. Chikungunya Infection in Travelers. Emerg Infect Dis 2006;12(10):1565‑7.
Une question, un commentaire ?