« Et vous, docteur, comment ça va ? »
- En savoir plus sur « Et vous, docteur, comment ça va ? »
- Se connecter ou s'inscrire pour poster un commentaire
Uvulite
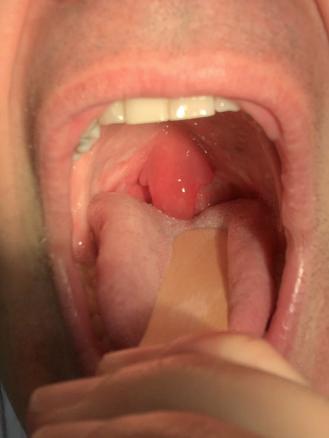
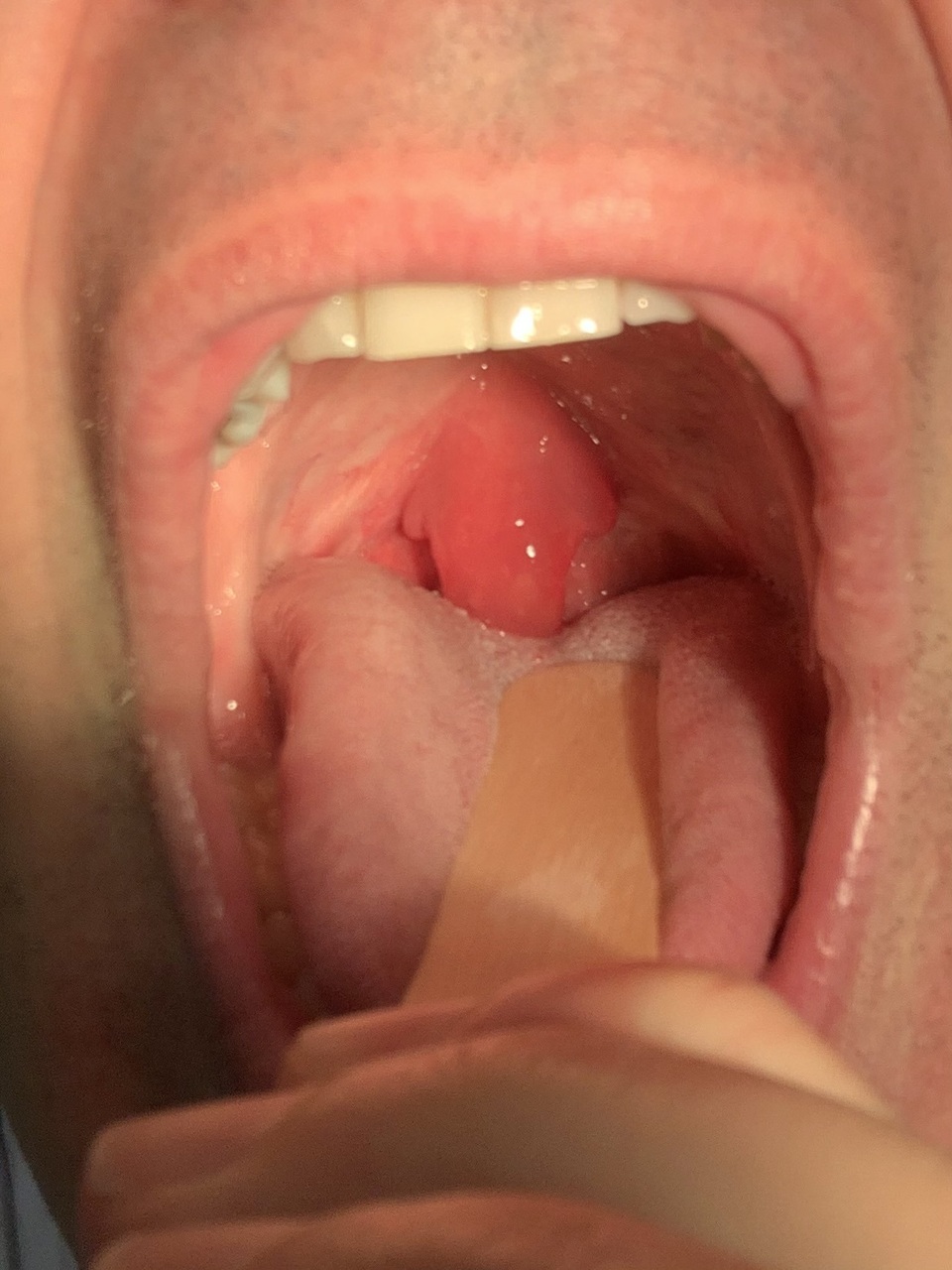
Un homme de 50 ans, non fumeur, consulte pour une odynophagie intense, avec sensation d’avoir « quelque chose qui frotte au fond de la gorge ». Il a pour antécédent une amygdalectomie réalisée dans l’enfance. L’examen clinique met en évidence une luette inflammatoire, très augmentée de volume, sans élément purpurique ou pultacé, et l’absence d’amygdale (figure). L’état général n’est pas altéré, et le patient n’a ni fièvre ni dyspnée. Un streptotest (test de diagnostic rapide [TDR]) est réalisé et se révèle positif. Une uvulite infectieuse à streptocoque bêta-hémolytique de groupe A est diagnostiquée. Le patient est traité par amoxicilline pendant cinq jours, associée à une corticothérapie orale le premier jour devant la gêne pharyngée importante. L’évolution a été favorable, avec diminution partielle du volume de la luette en douze heures et résolution totale en cinq jours.
Références
1. Derkenne C, De Charry F, Lamblin A. Uvulite : un diagnostic rare mais simple. Presse Médicale 2018;47(11‑12):1033‑4.
2. Cherry JD, Harrison GJ, Kaplan SK, et al. Feigin and Cherry's Textbook of Pediatric Infectious Diseases. Chapter 10 - Uvulitis. 8e édition. Elsevier 2019.
3. Acher G, Nosbaum A, Berard F, et al. Uvulite vibratoire. Quelle prise en charge thérapeutique proposer devant des angiœdèmes récidivants de la luette ? Rev Fr Allergol 2020;60(3):162‑4.
4. Van Der Brempt X, Vandezande L, Frognier R. Uvulite vibratoire mimant un angiœdème : à propos de 5 cas. Rev Fr Allergol 2015;55(3):274.
2. Cherry JD, Harrison GJ, Kaplan SK, et al. Feigin and Cherry's Textbook of Pediatric Infectious Diseases. Chapter 10 - Uvulitis. 8e édition. Elsevier 2019.
3. Acher G, Nosbaum A, Berard F, et al. Uvulite vibratoire. Quelle prise en charge thérapeutique proposer devant des angiœdèmes récidivants de la luette ? Rev Fr Allergol 2020;60(3):162‑4.
4. Van Der Brempt X, Vandezande L, Frognier R. Uvulite vibratoire mimant un angiœdème : à propos de 5 cas. Rev Fr Allergol 2015;55(3):274.
0
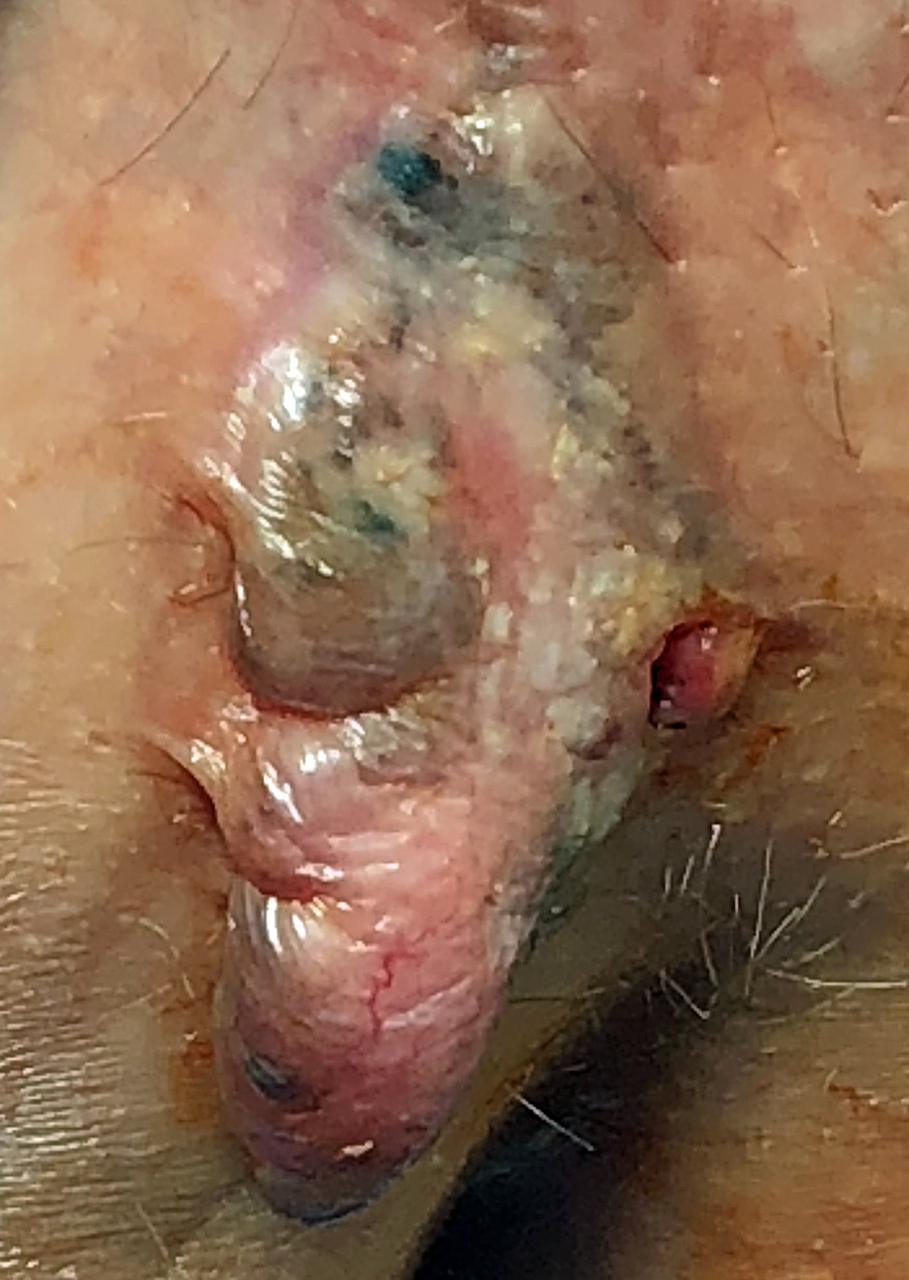
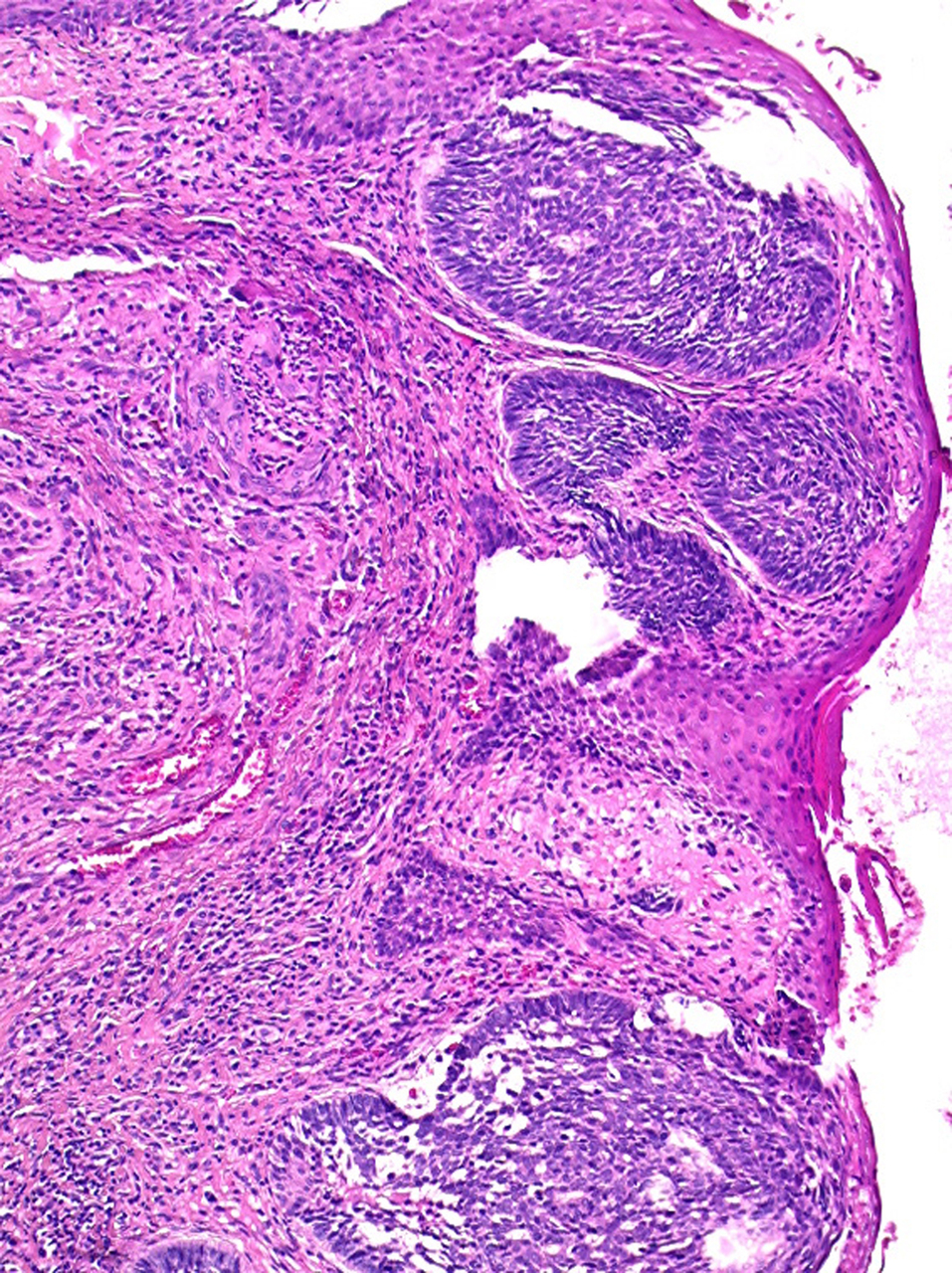
Carcinome baso-cellulaire anal
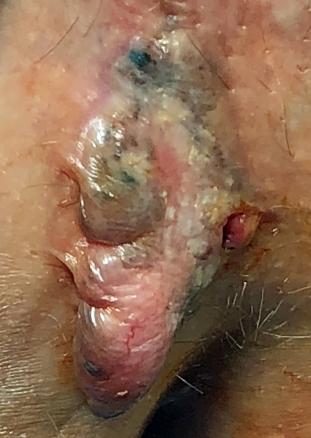
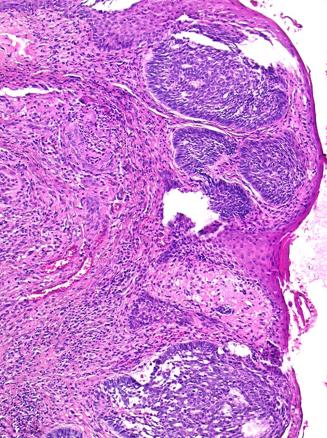
Un homme de 82 ans consulte pour une gêne à l’essuyage après défécation. L’examen clinique montre une tuméfaction atypique, d’allure non spécifique, de la marge anale (fig. 1).
0
Trousse d’urgence du patient anaphylactique
- En savoir plus sur Trousse d’urgence du patient anaphylactique
- Se connecter ou s'inscrire pour poster un commentaire
Accident vasculaire cérébral
- En savoir plus sur Accident vasculaire cérébral
- Se connecter ou s'inscrire pour poster un commentaire
Prescription de l’activité physique adaptée
- En savoir plus sur Prescription de l’activité physique adaptée
- Se connecter ou s'inscrire pour poster un commentaire
Emphysème pulmonaire
- En savoir plus sur Emphysème pulmonaire
- Se connecter ou s'inscrire pour poster un commentaire