À la suite d’une chute avec traumatisme crânien, une patiente octogénaire, sans antécédents médicaux particuliers, décrit un vertige d’installation brutale et des céphalées frontales. Cinq jours plus tard, elle consulte aux urgences, et l’examen neurologique révèle un syndrome cérébelleux statique isolé.
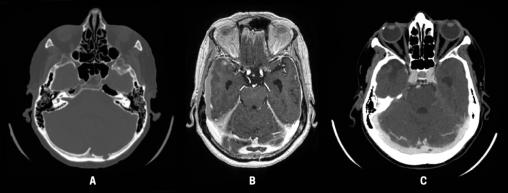
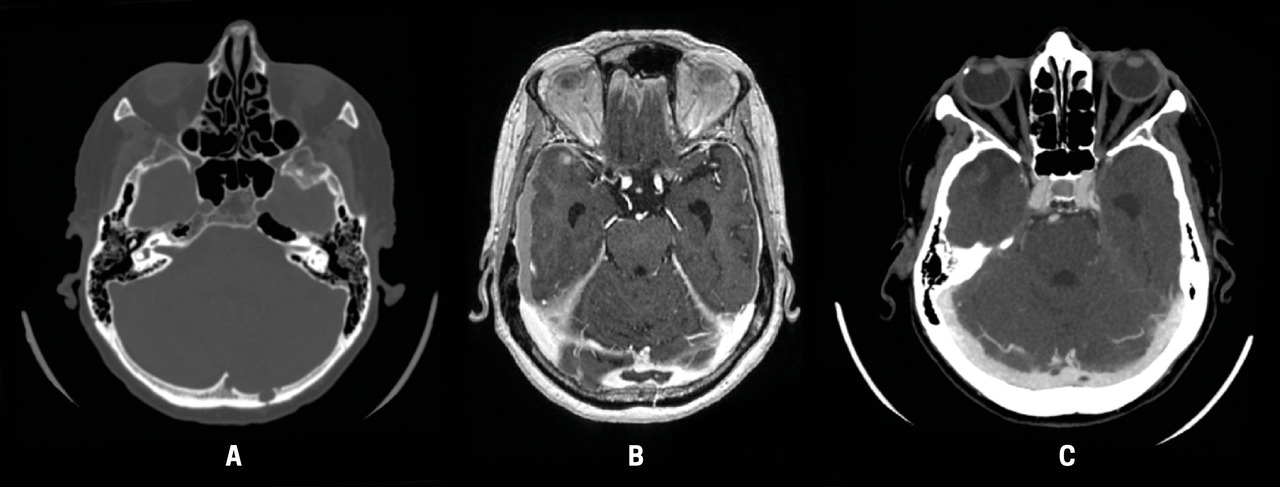
Un scanner cérébral sans injection montre des hématomes sous-duraux bilatéraux récents, une fracture occipitale gauche et une hypodensité cérébelleuse gauche. Cette fracture occipitale est directement au contact du sinus transverse gauche mais n’est pas, à proprement parler, une fracture trans-sinusienne (fig. A).
Un deuxième scanner cérébral avec injection ainsi qu’une IRM injectée révèlent une thrombose au niveau du torcular, étendue aux deux sinus transverses et un infarctus veineux cérébelleux gauche (fig. B).
En raison de l’origine post-traumatique suspectée de cette thrombose veineuse cérébrale mais aussi de récents hématomes sous-duraux bilatéraux, le choix est fait de ne pas anticoaguler la patiente.
La tomodensitométrie de contraste de suivi à trois mois a montré une régression complète de la thrombose, soutenant l’hypothèse post-traumatique (fig. C). Une hypodensité parenchymateuse séquellaire cérébelleuse gauche persiste.
La prévalence de la thrombose veineuse cérébrale post-traumatique (ptCVT) est peut-être sous-estimée. Tous les sinus veineux peuvent être concernés.1 La présence et la localisation de la fracture semblent être des facteurs clés dans la pathogenèse et la topographie de la ptCVT.2 Elle a été observée exclusivement en cas de fracture trans-sinusienne dans une large série de cas. À l’inverse, les fractures trans-sinusiennes se sont compliquées de ptCVT dans 41 à 55 % des cas.
La prévalence de l’infarctus veineux parenchymateux associé dans ce contexte a été estimée à environ 7 %.3
La question de savoir si les patients atteints de ptCVT doivent être traités par anticoagulants est sujette à débat, en raison de sa pathogénie très spécifique et de l’aggravation possible des lésions hémorragiques post-traumatiques.
Une série récente de cinq cas en a présenté quatre pour lesquels l’héparine non fractionnée a été initiée dans les soixante-douze heures après un traumatisme crânien et a été bien tolérée.3 La durée de l’anticoagulation était de trois mois chez ces patients. Un contrôle par IRM à trois mois a montré une recanalisation complète des sinus. Le cinquième patient n’avait pas été anticoagulé en raison d’une hémorragie sous-durale chronique bilatérale.
Une autre série intéressante de quatorze patients pédiatriques en recensait quatre atteints de ptCVT traités par anticoagulants ayant parfaitement évolué, bien que 90 % d’entre eux aient eu des lésions hémorragiques traumatiques.
À ce jour, il n’existe pas de recommandation concernant la prise en charge optimale de la ptCVT.
Le pronostic reste incertain ; un diagnostic tardif entraîne des taux de mortalité plus élevés.5 La population pédiatrique semble avoir un meilleur pronostic.
Il est donc légitime de s’interroger sur la sécurité et le bénéfice de l’anticoagulation dans la thrombose veineuse cérébrale post-traumatique. Des études avec des cohortes plus importantes seraient nécessaires, et permettraient sans doute d’établir des recommandations de traitement.
Références
1. Wang W-H, Lin J-M, Luo F, et al. Early diagnosis and management of cerebral venous flow obstruction secondary to transsinus fracture after traumatic brain injury. J Clin Neurol 2013;9(4):259-68.
2. Delgado Almandoz JE, Kelly HR, Schaefer PW, et al. Prevalence of traumatic dural venous sinus thrombosis in high-risk acute blunt head trauma patients evaluated with multidetector CT venography. Radiology 2010;255(2):570-7.
3. Grangeon L, Gilard V, Ozkul-Wermester O, et al. Management and outcome of cerebral venous thrombosis after head trauma: A case series. Rev Neurol (Paris) 2017;173(6):411-7.
4. Xavier F, Komvilaisak P, Williams S, et al. Anticoagulant therapy in head injury-associated cerebral sinovenous thrombosis in children. Pediatr Blood Cancer 2014;61(11):2037-42.
5. Rivkin MA, Saraiya PV, Woodrow SI. Sinovenous thrombosis associated with skull fracture in the setting of blunt head trauma. Acta Neurochir (Wien) 2014;156(5):999-1007.
0