Il s’agit d’un processus de cicatrisation pathologique, avec une réponse exagérée du tissu conjonctif survenant à la suite d’un traumatisme (plaie, brûlure, piercing, tatouage, vaccin…) ou parfois d’apparition spontanée.
Il en existe deux formes :
- lescicatrices hypertrophiques simples, correspondant à une augmentation de volume de la cicatrice dans les limites de la plaie d’origine et régressant souvent spontanément après environ une année ;
- les chéloïdes, sans régression spontanée.
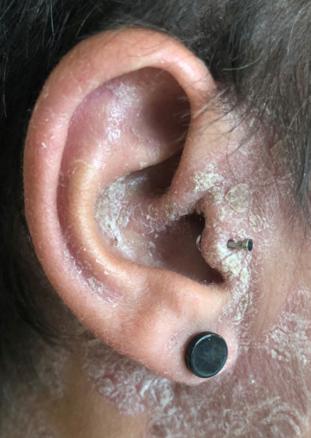
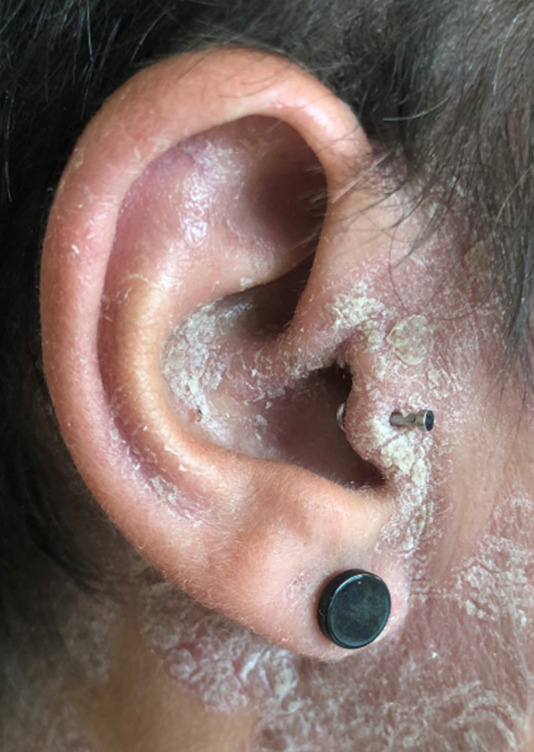
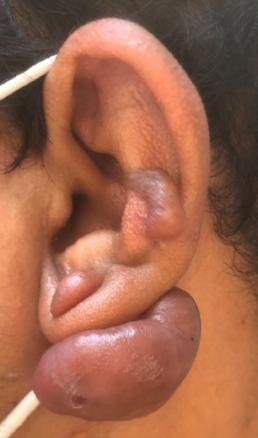
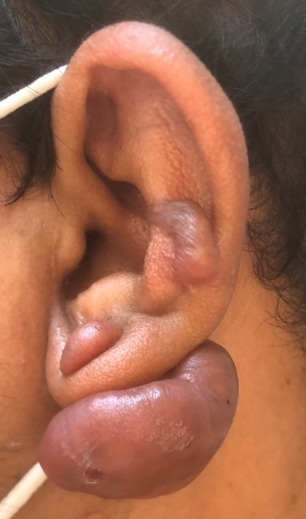
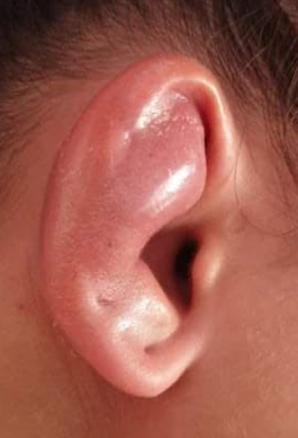
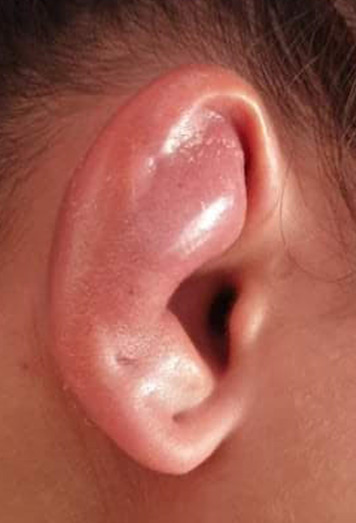
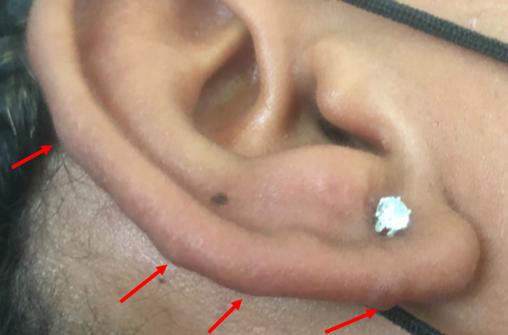
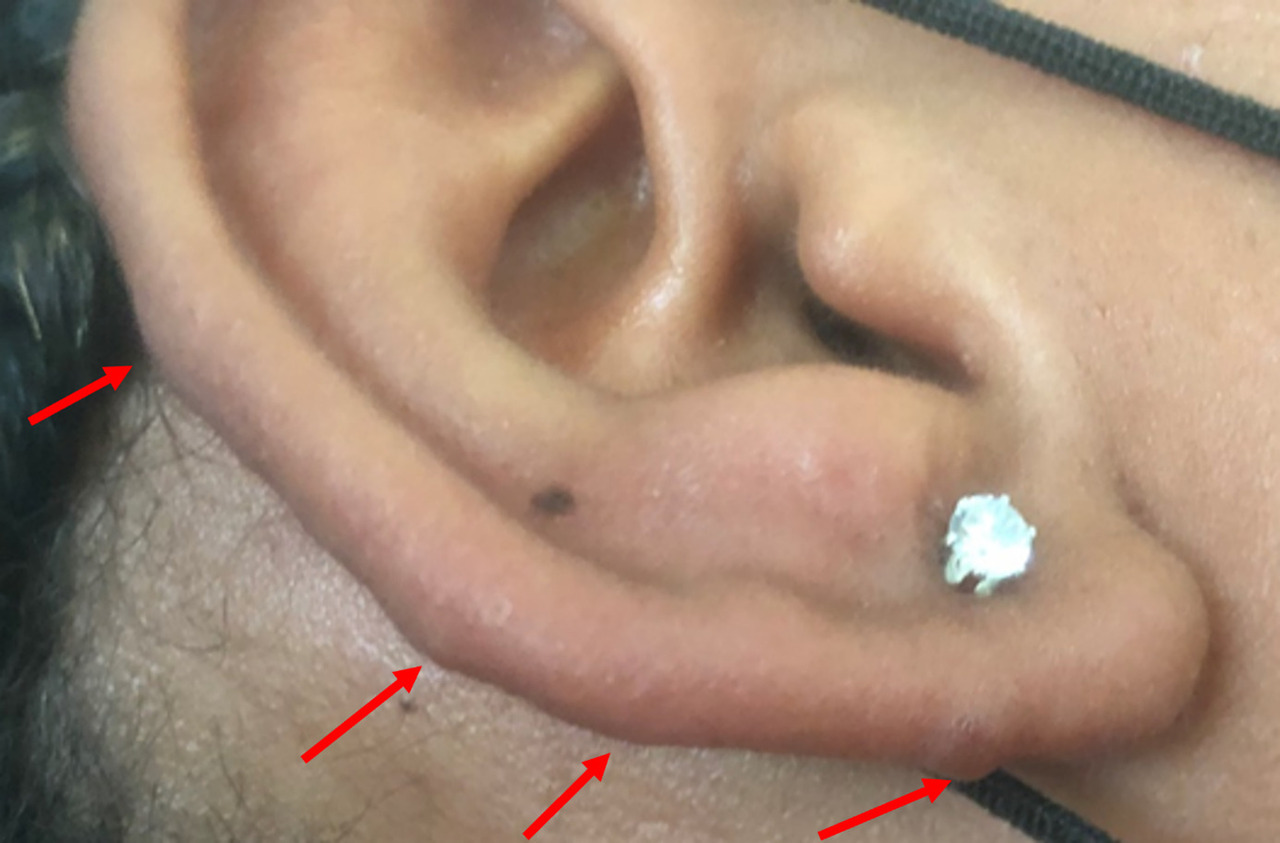
Cliniquement, les chéloïdes s’étendent au-delà des limites initiales de la plaie. Elles sont papulo-nodulaires, fermes, lisses, aux berges irrégulières et de couleur rosée ou discrètement pigmentées. Elles peuvent être responsables d’un prurit, de douleurs et surtout de séquelles esthétiques.
Les facteurs favorisants sont : phototypes foncés, certaines localisations (zones de tension cutanée comme le thorax, le dos, les lobes d’oreilles…), grossesse, puberté et antécédents de chéloïde.
Aucun examen complémentaire n’est nécessaire au diagnostic.
Les traitements proposés, en association ou non, sont multiples et à adapter au patient : application de dermocorticoïdes avec massage, pansements ou dispositifs compressifs, corticothérapie intralésionnelle, bléomycine intralésionnelle, laser vasculaire, cryothérapie, etc. Dans certains cas, l’exérèse chirurgicale peut être proposée ; elle est toujours associée à d’autres traitements, du fait du risque important de récidive.