Touchant environ 140 - 160 personnes pour 100 000 adultes en France, la bronchectasie se définit par l’association de symptômes caractéristiques (toux, expectorations, infections bronchiques répétées) avec une dilatation irréversible des bronches visible à l’imagerie. Au croisement de différentes affections pulmonaires et étiologies, il a fallu atteindre 2017 pour que cette maladie historiquement négligée soit l’objet de recos internationales, par la Société européenne de pneumologie (ERS). Leur actualisation vient d’être publiée fin 2025. Ces recos ne concernent que l’adulte ; la bronchectasie de l’enfant (hors mucoviscidose et dyskinésie ciliaire primitive), bien plus rare, fait l’objet d’un Protocole national de diagnostic et de soins (PNDS, avec synthèse pour le médecin traitant).
Les principales nouveautés par rapport aux 2017 sont résumées dans le tableau 1.
Quand évoquer le diagnostic ?
Une toux chronique (> 8 semaines), productive ou non, et des infections bronchopulmonaires récidivantes sont évocatrices. Peuvent y être associées dyspnée, fatigue, hémoptysies, douleurs thoraciques. L’auscultation peut être normale ou révéler des râles bronchiques ou sous-crépitants des deux bases.
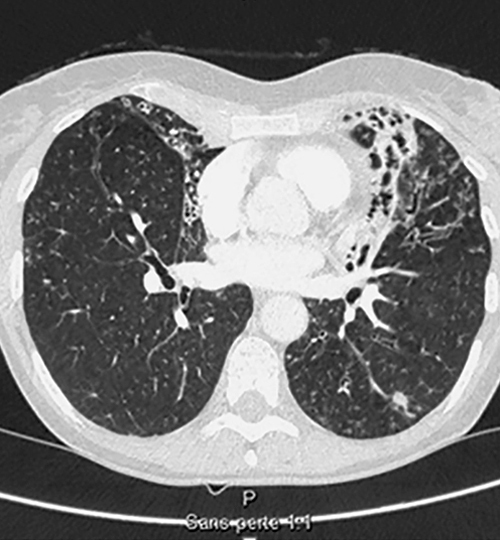
La radio suffit rarement à bien voir les parois bronchiques. Seul un scanner thoracique haute résolution confirme le diagnostic : augmentation permanente et irréversible du calibre des bronches sous-segmentaires, cylindriques, variqueuses ou kystiques, localisées à un lobe ou diffuses. Plus précisément, des critères diagnostiques standardisés ont été proposés (encadré).
Bilan étiologique
Le bilan étiologique des patients nouvellement diagnostiqués vise à trouver une éventuelle cause requérant un traitement spécifique. Il comprend : un hémogramme complet (hyperéosinophilie indiquant une aspergillose bronchopulmonaire allergique, lymphopénie/neutropénie indiquant un déficit immunitaire, lymphocytose indiquant un déficit secondaire associé à une hémopathie) ; l’électrophorèse des protéines sériques ; le dosage des IgE totales et des IgE spécifiques d’Aspergillus (qui peut orienter vers une aspergillose bronchopulmonaire allergique) ; le dosage des Ig sériques (IgG, IgA, IgM), qui peut indiquer un déficit immunitaire commun variable ; et la recherche de mycobactéries non tuberculeuses dans les expectorations.
Des examens complémentaires sont envisageables selon les symptômes et l’étiologie suspectée (voir tableau 2).
Évaluer la sévérité
Afin de déterminer la sévérité et le risque de complications, l’ERS recommande de calculer le BSI (Bronchectasis severity index) [tableau 3]. Dans ce contexte, il faut rechercher des antécédents d’exacerbations, dont la définition a été actualisée en 2025 : aggravation des symptômes qui dépasse la variabilité quotidienne et nécessite une modification de la prise en charge (modification de la toux, du volume et/ou de la consistance des expectorations, présence d’expectorations purulentes, dyspnée et/ou intolérance à l’effort, fatigue ou malaise, hémoptysie). D’autres signes peuvent s’y ajouter comme une fièvre, une respiration sifflante, un malaise général, une anorexie, une perte de poids, une douleur thoracique pleurale.
Les personnes à haut risque incluent les patients :
souffrant de bronchectasie associée à une BPCO, une dyskinésie ciliaire primitive ou une polyarthrite rhumatoïde ;
ayant une infection à Pseudomonas aeruginosa, ou toute autre infection entérique à Gram négatif ;
avec ≥ 2 exacerbations/an ou au moins une exacerbation sévère (définie par une hospitalisation ou une antibiothérapie IV requises) dans l’année précédente ;
ayant des symptômes sévères (volume élevé d’expectorations quotidiennes et expectorations purulentes) ;
avec une infection à mycobactéries non tuberculeuses ou une aspergillose bronchopulmonaire allergique.
La recherche de comorbidités est essentielle : maladies CV et ostéoporose chez les patients à risque ; symptômes anxiodépressifs, de RGO et de rhinosinusite chez tous les patients.
Prise en charge
Mesures hygiénodiététiques
L’arrêt du tabac et une hydratation suffisante d’au moins 1,5 à 2 litres par jour sont indispensables (eau, tisanes, soupes, thé… quantité difficile à faire ingérer aux plus âgés).
Prescrire un réentraînement à l’exercice et la pratique d’une activité physique régulière (au moins 45 minutes, 3 fois/semaine) voire quotidienne. Ce réentraînement peut être initié au décours d’un séjour en réhabilitation respiratoire, où les séances de drainage bronchique (voir ci-dessous) sont assurées et enseignées. L’activité physique contribue au désencombrement et allège les symptômes quotidiens (toux, expectoration, dyspnée), améliore la qualité de vie, réduit la fréquence des exacerbations, et contribue à la réhabilitation respiratoire.
Lutter contre la dénutrition favorisée par l’infection chronique et maintenir un état nutritionnel correct (IMC > 20).
Techniques de désencombrement (drainage bronchique)
L’ERS recommande désormais la formation de tous les patientsaux différentes techniques de désencombrement des voies supérieures, de préférence par un kiné expérimenté. En complément, l’European lung foundation (ELF) et le Registre européen des bronchectasies (Embarc) ont mis à disposition en 2024 un guide en français d’autogestion des bronchectasies.
Dans ses recos de 2024, la Société de pneumologie de langue française (SPLF) recommande de pratiquer les techniques de désencombrement expiratoires non instrumentales régulièrement et au long cours chez les patients hypersécrétants et atteints de bronchiectasies non liées à la mucoviscidose, ainsi que les techniques de pression expiratoire positive oscillante (ou PEPO ; dispositifs non remboursés Acapella, Aerobika, Flutter).
Vaccination
Étant donnée la fréquence des surinfections bronchiques bactériennes, complication infectieuse la plus fréquente des bronchectasies, les nouvelles recos préconisent la vaccination contre les pathogènes respiratoires, sans donner plus de précisions. La SPLF préconise pour tous les patients et dans le respect des recommandations en vigueur la vaccination contre la grippe, le Covid, le VRS (à partir de 65 ans) et le pneumocoque.
Traitement pharmacologique
Le traitement est étiologique si la cause de la dilatation des bronches est identifiée et traitable (bronchectasie due à une immunodéficience primaire ou secondaire, infection à mycobactéries non tuberculeuses, aspergillose bronchopulmonaire allergique, déficit en alpha- 1 antitrypsine). Autrement, il repose sur la prise en charge symptomatique des manifestations cliniques prédominantes et des comorbidités.
L’ERS suggère tout d’abord l’utilisation de mucolytiques (hors DNase recombinante humaine, utilisée pour faciliter le drainage bronchique en cas de mucoviscidose) en cas d’échec des techniques de désencombrement.
Les recos 2025 proposent un nouvel algorithme concernant la prise d’antibiotiquesau long cours (≥ 3 mois) pour traiter les infections chroniques entretenant le « cycle vicieux » de la bronchectasie. Désormais, les macrolides oraux au long cours (azithromycine 250 mg 1 fois/jour ou 3 fois/semaine, ou 500 mg 3 fois/semaine) sont recommandés en 1re intention chez tous les patients à risque d’exacerbation (notamment si ≥ 2 exacerbations/an ou au moins une exacerbation sévère/an), avec comme co-option de 1re intention les antibiotiques inhalés en cas d’infection chronique à P. aeruginosa . Hors macrolides, les autres antibiothérapies orales au long cours ne sont désormais plus recommandées en première ligne.
La réponse à l’antibiothérapie doit être évaluée, de préférence à 12 mois. Le traitement est poursuivi si le patient y répond. L’absence de réponse motive l’essai d’une autre option : antibiotiques inhalés/macrolides oraux, voire antibiotiques oraux d’une autre classe.
Les corticoïdes au long cours ne sont pas recommandés en l’absence d’asthme ou de BPCO.
La place des nouveaux traitements comme le brensocatib n’est pas abordée dans ces recos. Cet inhibiteur sélectif et réversible de la dipeptidylpeptidase- 1 dispose depuis mars 2026 d’un avis de la HAS favorable au remboursement.
Exacerbations ou aggravation
En cas de symptômes évocateurs d’exacerbation, un prélèvement d’expectoration doit être réalisé rapidement pour recherche microbiologique. L’antibiothérapie, per os au départ, doit idéalement être adaptée aux résultats. Toutefois, il ne faut pas attendre ces résultats pour débuter un traitement empirique ciblant les bactéries les plus souvent en cause : S. pneumoniae, H. influenzae, M. catarrhalis, S. aureus et P. aeruginosa (traitement de 14 jours, pouvant être raccourci à 7 - 10 jours en cas de bronchectasie modérée, infection par un germe plus sensible aux antibiotiques, comme Streptococcus pneumoniae, ou si les symptômes reviennent rapidement à leur niveau habituel).
L’hydratation doit être renforcée, le drainage bronchique également, éventuellement au domicile avec l’aide d’un professionnel. Pas d’AINS ni de corticothérapie systémique ou nébulisée.
En cas d’atteinte rhinosinusienne, répéter le lavage des fosses nasales au sérum physiologique.
En cas d’aggravation,il faut référer à un spécialiste. Chez ces patients, en plus d’un examen physique avec interrogatoire, les experts recommandent d’évaluer l’adhésion aux techniques de désencombrement et/ou aux traitements pharmacologiques, la présence de comorbidités nouvelles ou qui s’aggravent.
Critères diagnostiques de bronchectasie
Au moins 2 des symptômes suivants :
toux la plupart des jours de la semaine ;
expectorations la plupart des jours de la semaine ;
antécédents d’exacerbation.
Au moins un des signes radiologiques suivants (au scanner thoracique haute résolution) :
rapport broncho-artériel (diamètre) ≥ 1 ;
absence de diminution du diamètre des bronches vers la périphérie du poumon ;
bronches visibles en périphérie du poumon.
D’après : Aliberti S, Goeminne PC, O’Donnell AE, et al. Criteria and definitions for the radiological and clinical diagnosis of bronchiectasis in adults for use in clinical trials : International consensus recommendations. Lancet Respir Med 2022 ;10(3) :298 - 306.
Chalmers JD, Haworth CS, Flume P, et al. European Respiratory society clinical practice guideline for the management of adult bronchiectasis. Eur Respir J 2025;66(6):2501126.
Stong C. ERS bronchiectasis guideline update prioritizes airway clearance, etiology tests. Pulmonology advisor 6 mars 2026.
Bondeelle L. Dilatation des bronches, recommandations 2025 : du neuf avec du vieux ? SPLF 30 septembre 2025.
Murris-Espin M. Bronchectasies de l’adulte : une maladie chronique. Rev Prat Med Gen 2020;34(1035):108-10.
Commission de la transparence de la HAS. Avis sur les médicaments. BRINSUPRI (brensocatib monohydraté) – Bronchiectasies non liées à la mucoviscidose chez les patients âgés de 12 ans et plus. 18 mars 2026.
Schlemmer F. Diaporama. Diagnostic étiologique d’une dilatation des bronches : quelle démarche ? DES de pneumologie d’Île-de-France 12 janvier 2024.
European lung foundation. Prise en charge des bronchectasies de l’adulte. 2024.
RespiFIL. Dilatation des bronches (DDB) ou bronchectasie (non CF, non DCP). 2025.
Goldbert B, Ropion H. Diaporama. Bronchetasies. 2011.

 Encadrés
Encadrés