Lors d’une consultation, le médecin peut être amené à communiquer des données numériques à son patient – risque d’une intervention ou d’un médicament, probabilité d’évolution d’une maladie, résultats de laboratoire, etc. – afin de lui fournir une « information loyale, claire et appropriée sur son état, les investigations et les soins qu’il lui propose », comme le requiert le Code de déontologie médicale. Si des recos de 2012 de la HAS précisent que l’information délivrée à la personne sur son état de santé doit être « synthétique, hiérarchisée, compréhensible par la personne et personnalisée », présenter les alternatives possibles ainsi que les bénéfices, inconvénients et risques éventuels des actes ou soins envisagés, ces conseils ne sont pas associés à des bonnes pratiques sur la communication des chiffres.
Pourtant, une enquête de l’OCDE menée en 2023 sur 7 000 personnes âgées de 16 à 65 ans estime que 27 % des adultes en France ont une faible numératie , c’est-à-dire une compréhension limitée des informations chiffrées au-delà des opérations arithmétiques de base. Comment communiquer efficacement des informations chiffrées à tous les profils de patients, même les moins matheux ?
Pour répondre à cette interrogation, trois chercheurs américains ont proposé un guide de communication des chiffres médicaux aux patients, paru le 24 septembre 2025 dans le JAMA. Leurs préconisations, fondées sur des preuves, correspondent aux 6 premières recos du tableau ci-joint.
Tout d’abord, les auteurs du JAMA soulignent l’importance d’utiliser des données chiffrées pour décrire un risque ou une probabilité, car la compréhension de leur expression verbale – avec des termes comme « rare », « commun », « peu fréquent » – varie du tout au tout. Ainsi, une revue systématique de 2021 a montré que, selon les personnes, le terme « rare » indique une probabilité allant de 0 à 80 %, et le terme « commun » une probabilité de 10 à 100 %.
Fractions décimales et risques absolus
Ils remarquent également l’importance d’utiliser des dénominateurs décimaux, et de maintenir un dénominateur constant lors de comparaisons. En effet, une revue systématique de 2025 montre qu’utiliser des probabilités de types « 1 chance sur X » plutôt que des fractions décimales (comme des pourcentages ou « X personnes sur 1 000 ») mène à une surestimation des probabilités par les patients. Les probabilités de type « 1 chance sur X » rendent également plus difficiles les comparaisons entre risques. Par exemple, dans une étude, alors que 73 % des patientes identifiaient « 8,9 pour 1 000 » comme supérieur à « 2,6 pour 1 000 » ; mais elles n’étaient plus que 26 % à le comprendre quand ces probabilités étaient communiquées sous les formes respectives « 1 sur 112 » et « 1 sur 384 ».
Les scientifiques ajoutent à cet éventail de techniques une autre méthode éprouvée : la comparaison entre probabilités sur la base de différences absolues et non relatives. Par exemple, des travaux montrent que présenter une intervention médicale comme réduisant de 33 % le risque relatif pousse les patients à la percevoir comme plus efficace et souhaitable qu’en expliquant qu’elle diminue le risque absolu de 3 % (ce dernier passant de 9 à 6 %).
Plusieurs préconisations ont déjà souligné cette nécessité de parler en risque absolu aux patients pour une communication éclairée : le consensus de la Société américaine d’oncologie clinique (ASCO) de 2017 sur la communication patient-clinicien, les recos européennes de 2017 sur les bonnes pratiques de pharmacovigilance, ou encore les recos de 2021 du NICE (l’équivalent britannique de la HAS) sur la décision médicale partagée.
Représentation visuelle et contextualisation
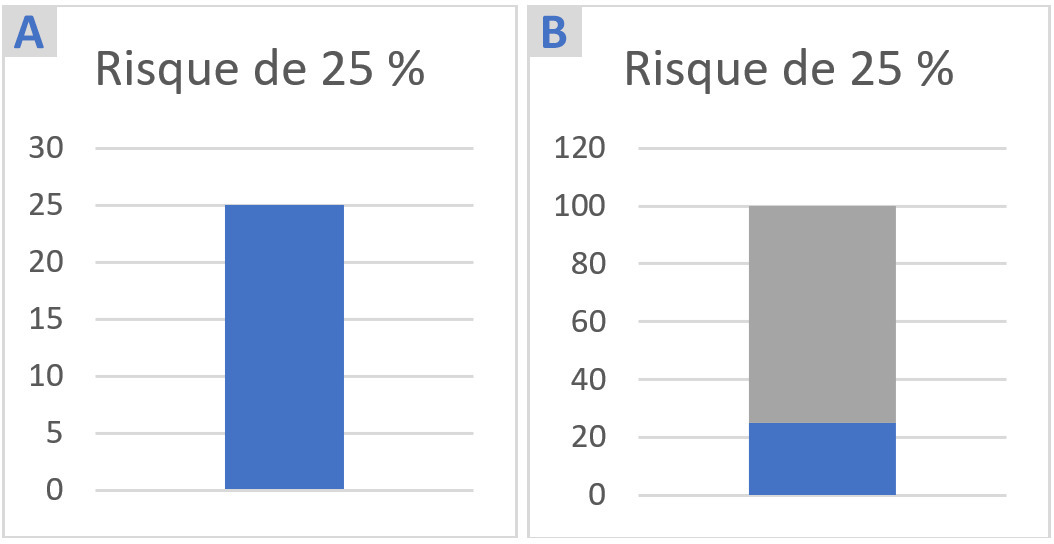
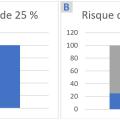
Lorsqu’on choisit de communiquer des chiffres sous forme visuelle, il convient de représenter à la fois le numérateur et le dénominateur – une démarche déjà recommandée par l’ASCO. En outre, les chiffres doivent être accompagnés d’une information contextuelle, qui ne va pas forcément de soi pour les patients (par exemple, l’intervalle de normalité d’un biomarqueur, et ce que signifie la valeur du patient si elle en est exclue). Au-delà des seuils standards, cela peut amener le clinicien à parler de valeur cible, de différence cliniquement significative ou encore de seuil d’action.
En complément de ces recommandations, un article américain complémentaire, publié le 29 avril 2025 dans Journal of General Internal Medicine, souligne 3 points-clés (cf. recos 7 à 9 dans le tableau) : le besoin de s’adapter aux patients à faible numératie, en effectuant des calculs personnalisés ; reconnaître l’incertitude des chiffres communiqués ; vérifier que l’information a bien été comprise par le patient.
Comparer avec des objets du quotidien
Au-delà de ces 2 publications récentes, d’autres recos rajoutent quelques précisions importantes (recos 10 à 12 dans tableau). D’abord, le NICE propose de présenter un risque à la fois de manière positive et négative pour limiter les biais, de préférence en utilisant un mix de supports visuels et numériques – une reco que partage un guide américain de 2014 de l’Agence pour la recherche et la qualité des soins (AHRQ) sur la communication des chiffres aux patients.
Ce dernier souligne en outre que la fraction est préférable au pourcentage (par exemple, « 13 patients sur 100 » plutôt que « 13 % des patients »), qu’il est mieux de limiter la présentation de nombres pour maximiser leur compréhension (les réserver aux concepts clés et aux précisions requises), et qu’il est possible d’utiliser des analogies ou des comparaisons avec des objets de la vie de tous les jours pour donner plus de sens à une valeur numérique (par exemple, « votre calcul biliaire faisait environ un demi-cm, soit la taille d’un petit pois »).
Peters E, Han PKJ, Lee CN. Communicating Numeric Risk Information to Patients. J Gen Intern Med 2025;40(13):3228-31.
NICE guideline. Shared decision making. 17 juin 2021.
AHRQ. Communicating Numbers to Your Patients: A Reference Guide for Health Care Providers. Avril 2014.
Pour en savoir plus :
Esprit critique en santé : essentiel ! Rev Prat (en ligne) 5 avril 2024.
Delarue K, Martin Agudelo L. Démystifier les fake-news avec les patients : guide de survie ? Rev Prat (en ligne) 10 février 2023.
Martin Agudelo L. La grande majorité des patients sont satisfaits de leur MG ! Rev Prat (en ligne) 4 avril 2025.