L’acné est un problème fréquent chez les adolescents. Sa prévalence est de 75 à 95 % chez les 11 à 19 ans. Mais elle concerne aussi les adultes, avec une prévalence de 12 % chez les 25 à 58 ans. Ses répercussions sont parfois importantes.1
Maladie inflammatoire du follicule pilo-sébacé
L’acné est une maladie inflammatoire du follicule pilo-sébacé, d’étiologie complexe et multifactorielle, et de physiopathologie partiellement élucidée. Sur un terrain génétiquement prédisposé, plusieurs facteurs jouent dans son apparition.2
Hyperséborrhée et altération de la qualité du sébum
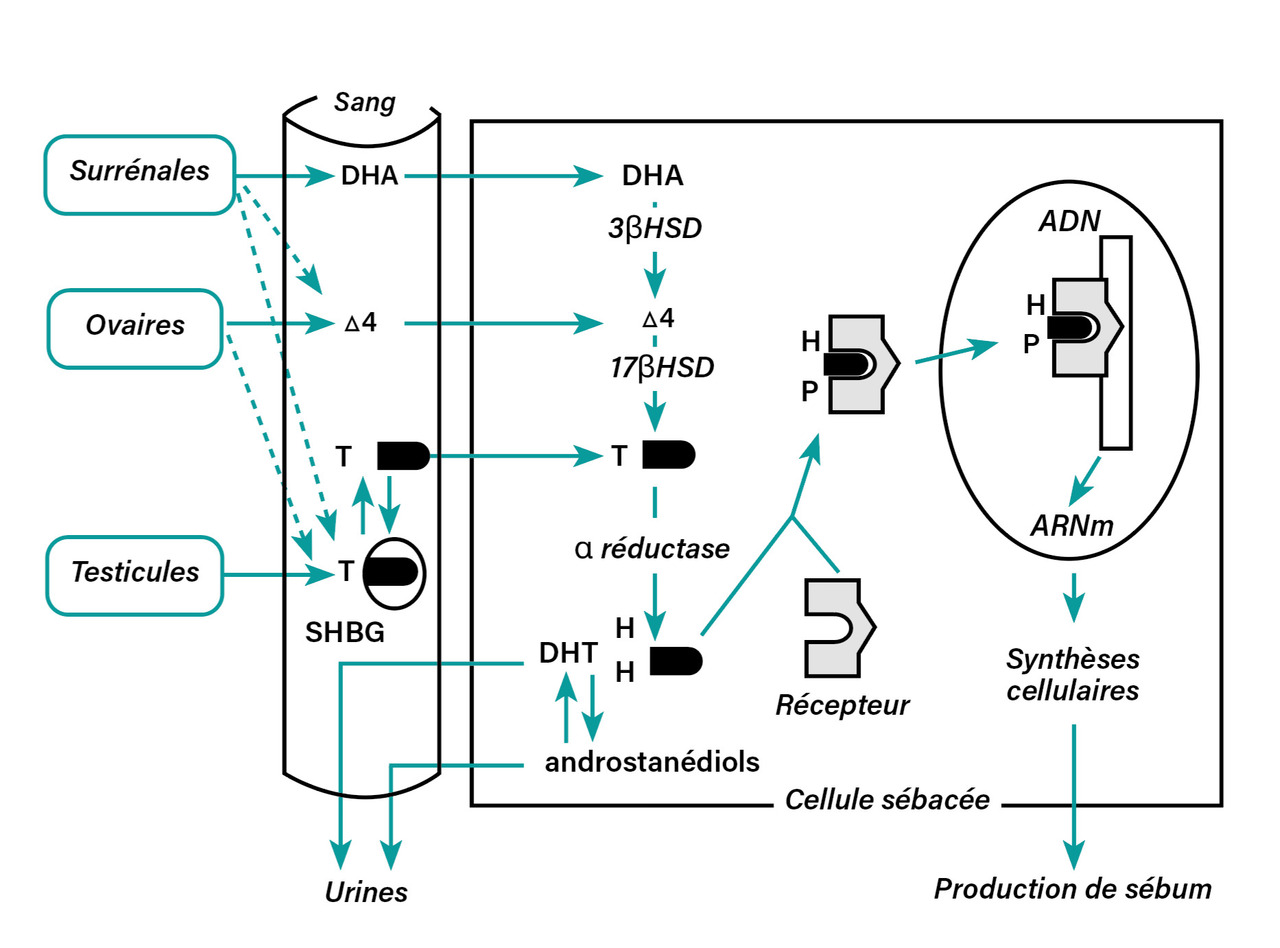
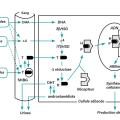
Chez les patientes acnéiques, alors que les taux d’androgènes sont le plus souvent normaux, il existe une hypersensibilité des récepteurs des androgènes des glandes sébacées mais aussi une hyperactivité du système enzymatique de la glande assurant la production intracellulaire d’androgènes en son sein. En effet, la testostérone libre circulante (seule hormone capable de pénétrer dans les sébocytes) est transformée, sous l’effet de la 5 -α réductase du sébocyte, en dihydrotestostérone qui va se fixer sur un récepteur spécifique du noyau, activant alors les gènes responsables de la production de sébum (fig. 1).2
Modifications du canal pilo-sébacé
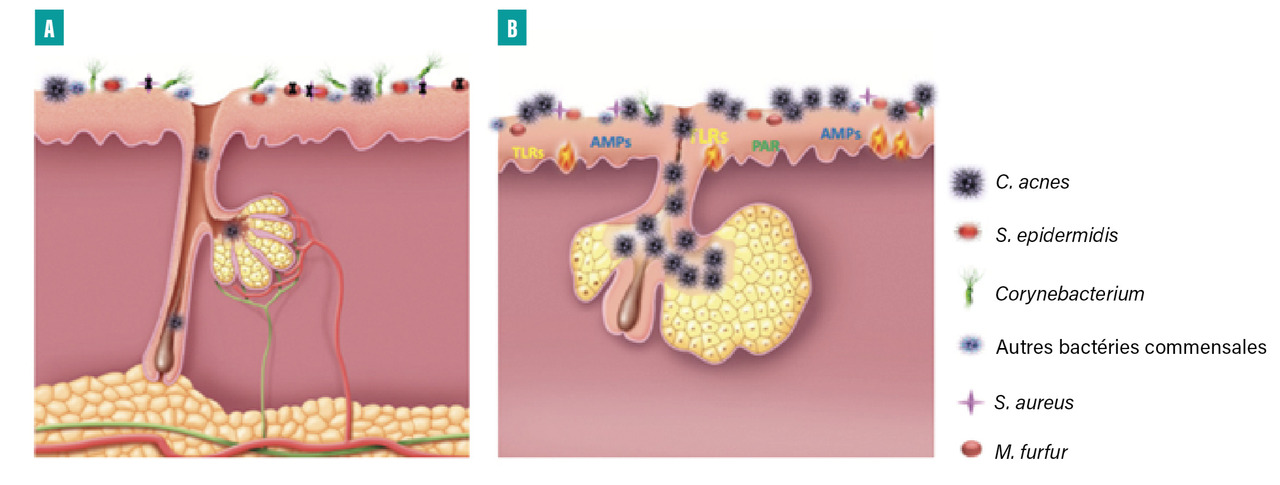
Les modifications du canal pilo-sébacé aboutissent à la formation du comédon. La transformation de la composition du sébum (mélange de squalène, d’esters de cire et surtout de triglycérides), associée à des anomalies d’activation du système enzymatique des kératinocytes et à l’effet d’un certain nombre de facteurs de croissance et pro-inflammatoires, conduit à la prolifération, à la différenciation et à la desquamation anormale des kératinocytes (cellules épithéliales du canal infundibulaire). Cette desquamation, en présence de sébum et de la bactérie Propionibacterium acnes, aboutit à l’obstruction de l’orifice du canal pilosébacé et forme le bouchon corné. Ce dernier provoque la dilatation du follicule pilo-sébacé, conduisant à la formation de lésions rétentionnelles appelées comédons (fig. 2).2
Inflammation et rôle de Propionibacterium acnes
Propionibacterium acnes (corynébactérie anaérobie, à Gram positif, saprophyte de la peau normale) augmente la production de sébum, en stimulant les sébocytes alors qu’elle-même est stimulée par l’hyperséborrhée (les triglycérides du sébum altéré lui apportent les nutriments dont elle a besoin pour proliférer). Elle participe aussi à modifier, grâce à ses enzymes, les triglycérides du sébum en acides gras libres pro-inflammatoires. Enfin, elle stimule l’immunité humorale et explique les poussées de lésions inflammatoires (papules, pustules ou nodules) [fig. 2].2
Chez l’adolescente et la jeune femme, l’acné est présente dans les zones riches en follicules pilo-sébacés sensibles aux androgènes (visage, décolleté, haut du dos).
Effets de la contraception sur l’acné
En cas d’acné, l’utilisation d’une contraception antigonadotrope, quelle que soit sa composition, semble idéale puisqu’en freinant la sécrétion de l'hormone lutéinisante (LH) au niveau de l’hypophyse, elle contribue à freiner l’ovaire et la synthèse ovarienne thécale des androgènes (delta- 4 androstènedione, testostérone) et ainsi diminuerait la production intracellulaire d’androgènes (dihydrotestostérone) de la glande sébacée et donc la production de sébum (fig. 1). Néanmoins, cet effet semble dépendant du type de contraception utilisé (progestative seule, œstroprogestative) et du type d’association œstroprogestative.
Effets théoriques de la contraception œstroprogestative sur l’acné
Outre l’effet antigonadotrope globalement favorable de la contraception œstroprogestative (COP) sur l’acné, chaque association œstroprogestative a un effet différent sur le « climat androgénique », selon le type d’œstrogène, de progestatif ainsi qu’en fonction de leurs doses, conduisant à l’amélioration ou à l’aggravation de l’acné.
Pour ce qui est des œstrogènes : l’éthinylestradiol (EE), lors de son catabolisme dans le foie, augmente la synthèse de la sex hormone-binding globulin (SHBG) qui, en se liant aux androgènes, diminue la fraction libre de testostérone qui est active et impactante sur le follicule pilo-sébacé. Plus la dose d’EE est forte, plus l’impact sur la SHBG est important. Les œstrogènes dits « naturels » (valérate d’œstradiol, œstradiol, estétrol) sont non antigonadotropes seuls et ont aussi un moindre impact sur la SHBG. Ainsi, l’EE, quelle que soit sa voie d’administration (orale, vaginale, percutanée), en comparaison des autres œstrogènes dits « naturels », a un profil plus « antiandrogénique » qui pourrait être plus favorable sur un terrain acnéique.
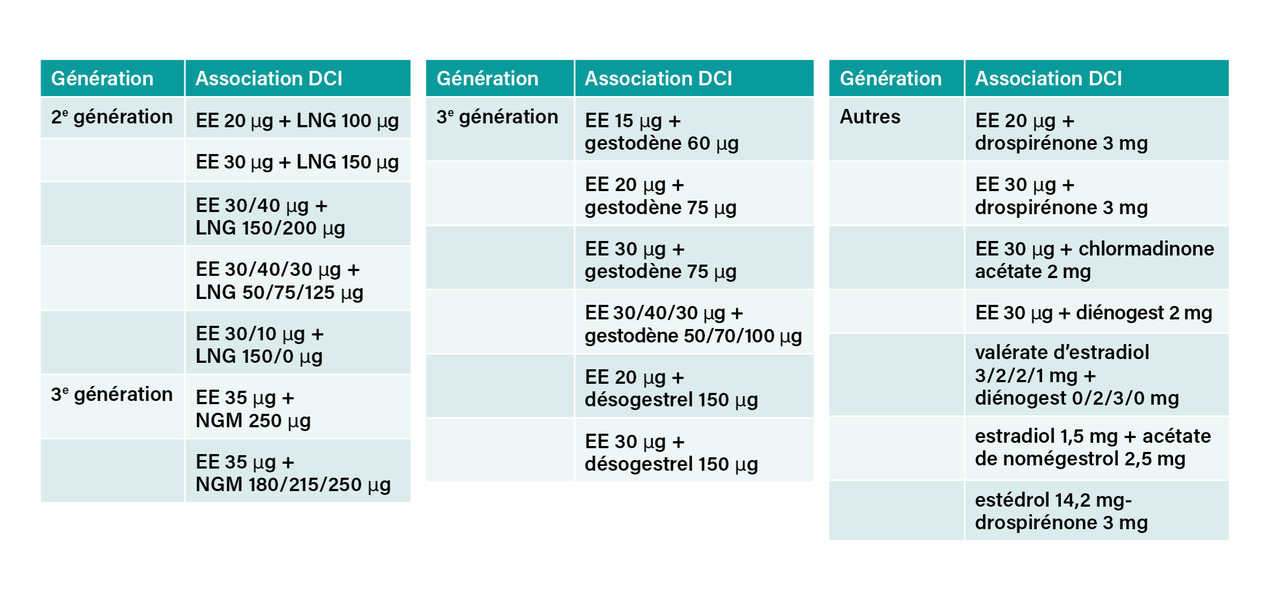
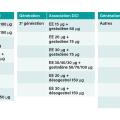
Les progestatifs des diverses COP (fig. 3) sont majoritairement responsables de l’effet antigonadotrope (effet globalement favorable sur l’acné), mais leur type et leur dose impactent le « climat androgénique, neutre ou antiandrogénique » venant moduler cet effet global. Tous les progestatifs dérivés de la 19 -nortestostérone ont un pouvoir androgénique par la diminution de la SHBG et l’augmentation de la testostérone libre active, mais aussi par leur action directe agoniste au niveau des récepteurs des androgènes. Néanmoins, les progestatifs dits de « troisième génération » (désogestrel, norgestimate, gestodène) ou dits « d’autres générations » (diénogest) ne sont que faiblement androgéniques, voire légèrement antiandrogéniques. Les progestatifs dérivés de la 17 -OH progestérone (acétate de chlormadinone, acétate de nomégestrol) ont, quant à eux, un effet antiandrogénique, tout comme les progestatifs de synthèse dérivés de la spironolactone (drospirénone).
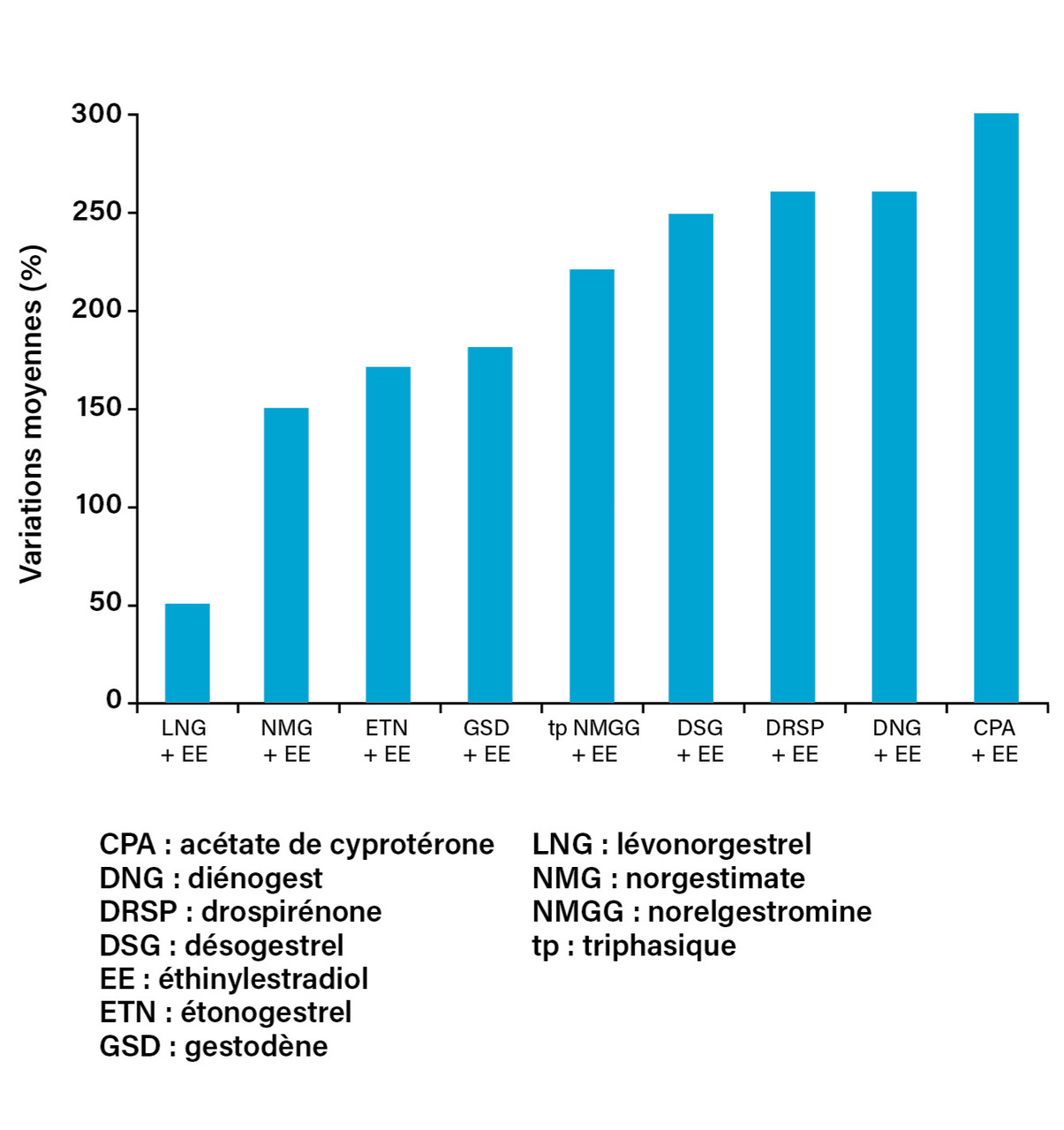
Ainsi, chaque association œstroprogestative a un impact sur le climat androgénique ou antiandrogénique dépendant des effets du type d’œstrogène et de sa dose, contrebalancés ou non par les effets du progestatif, via leur impact sur la SHBG et les récepteurs des androgènes (fig. 4).
Effets pratiques de la contraception œstroprogestative
Un essai randomisé contrôlé contre placebo, évaluant l’effet de l’association triphasique EE-norgestimate sur l’acné modérée, a montré l’efficacité de cette COP sur l’acné chez des femmes n’ayant pas de contre-indications à son utilisation. Cette contraception a la double autorisation de mise sur le marché (AMM) : contraception et traitement de l’acné légère à modérée.6 D’autres études ont montré une amélioration de l’acné modérée chez les utilisatrices de l’association 30 µg d’EE- 2 mg de diénogest qui a, elle aussi, la double AMM dont celle pour le traitement de l’acné modérée.7
Les données de la littérature reprises dans la revue Cochrane en 2012 s’accordent à montrer, dans neuf essais randomisés contre placebo sur dix ayant étudié six COP différentes, que la COP est plus efficace que le placebo pour réduire la quantité ou la gravité de l’acné.8 Néanmoins, dix-sept études comparant diverses associations œstroprogestatives entre elles ne montrent pas de différences significatives ou cohérentes sur l’amélioration de l’acné d’une ou plusieurs spécialités, alors même que certaines associations comprenaient bien des progestatifs à climat plus « antiandrogénique » que d’autres.8 La réelle supériorité d’efficacité clinique sur l’acné des progestatifs dit « antiandrogéniques » par rapport aux autres progestatifs des diverses COP reste donc à démontrer.
Effets des contraceptions progestatives pures
Concernant les pilules progestatives pures, la pilule au lévonorgestrel, faiblement antigonadotrope, contient un progestatif de deuxième génération avec un climat plutôt androgénique, alors que celle au désogestrel est certes plus antigonadotrope mais contient un progestatif de troisième génération plutôt androgénique aussi. Enfin, la pilule à la drospirénone a elle aussi un fort pouvoir antigonadotrope mais est un progestatif de climat antiandrogénique. Néanmoins, les effets des contraceptions microprogestatives pures, quelles que soient leurs voies d’administration (orale, sous-cutanée, intra-utérine), ne sont pas modulés par l’effet « antiandrogénique » fort de l’EE et ces contraceptions sont donc considérées comme délétères sur l’acné.
Prise en charge de l’acné et choix de la contraception chez une patiente acnéique
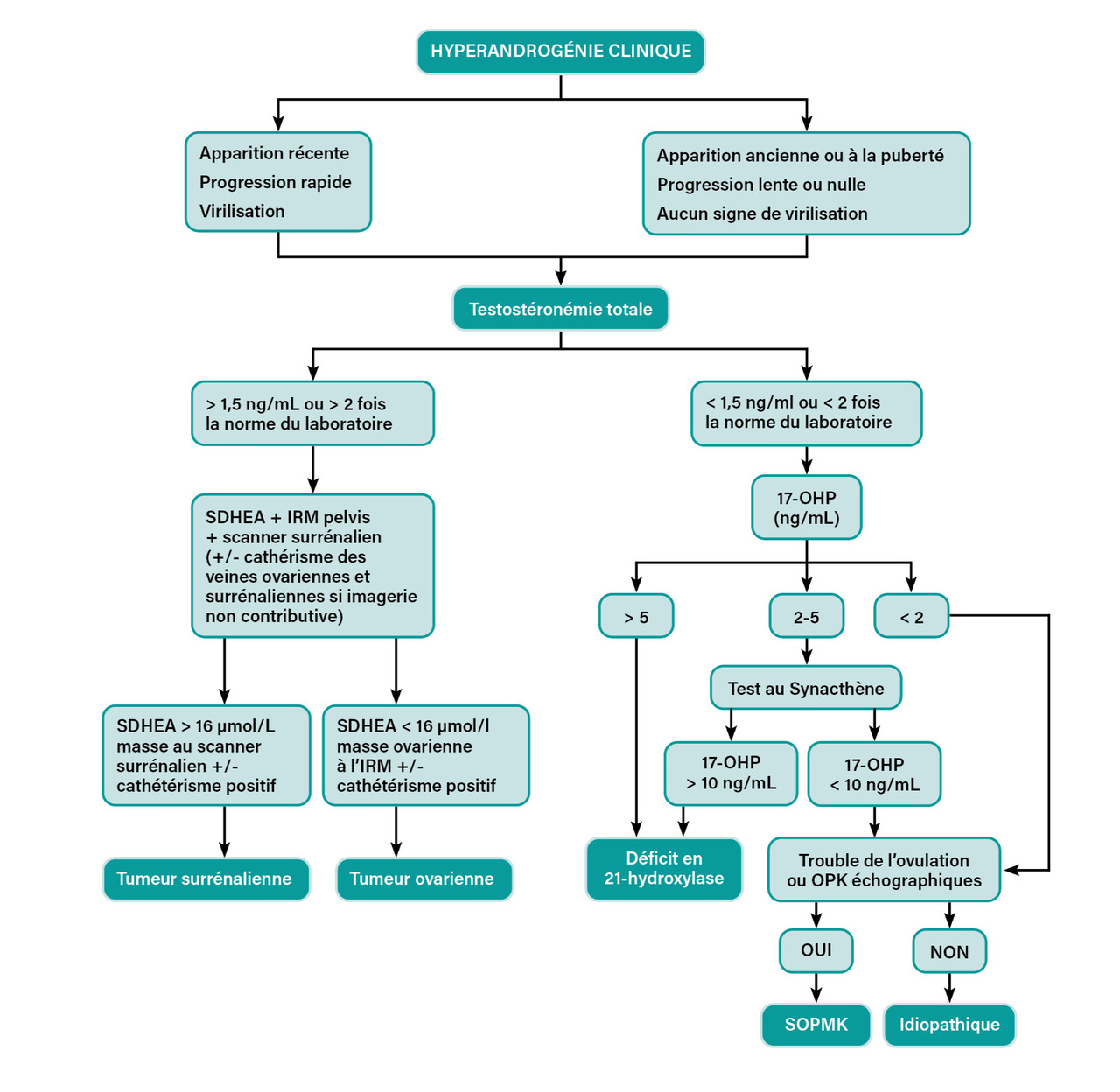
Aucun examen paraclinique n’est nécessaire en première intention pour prendre en charge l’acné de l’adolescente et de la femme jeune. Cependant, lorsque celle-ci est persistante, grave, associée à d’autres signes d’hyperandrogénie (hirsutisme, alopécie), des troubles du cycle menstruel (spanioménorrhée, aménorrhée) ou encore est apparue à un âge tardif, un bilan étiologique peut être nécessaire pour rechercher une éventuelle hyperandrogénie de cause ovarienne, surrénalienne ou idiopathique. Le bilan comprend un dosage hormonal de testostérone totale +/- 17 -hydroxyprogestérone, SDHEA, delta- 4 androstènedione et une imagerie par échographie pelvienne +/- IRM +/- scanner surrénalien (fig. 5).9
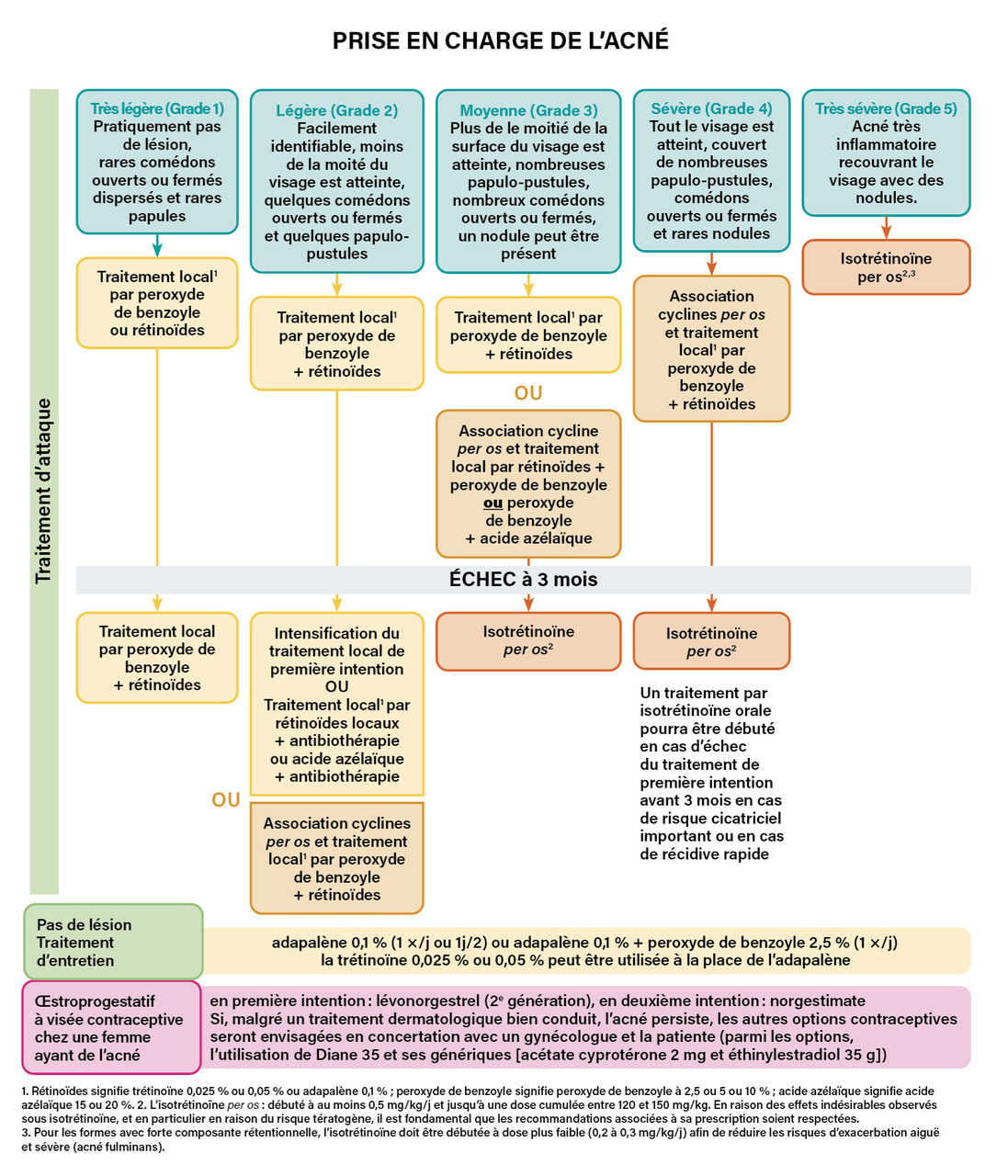
La prise en charge de l’acné dépend de l’évaluation de sa gravité grâce à la Global Acne Evaluation (GEA), échelle qui comprend cinq grades. Les dernières recommandations de la Société française de dermatologie (SFD) sur la prise en charge de l’acné en 20151 ont pris en compte les différentes alertes sanitaires concernant le risque thromboembolique veineux des COP, les risques psychiatriques de l’isotrétinoïne et la restriction de prescription des antibiotiques. L’arbre décisionnel de prise en charge de l’acné selon ses stades est détaillé dans la figure 6 et montre que la COP dans le seul but de traiter l’acné ne fait pas partie des thérapeutiques. Néanmoins, il est important de rappeler que les rétinoïdes sont considérés comme tératogènes et nécessitent donc la mise en place d’une contraception « efficace ». L’Agence nationale de sécurité des médicaments et des produits de santé (ANSM) recommande, en cas de prescription d’isotrétinoïne per os, l’utilisation d’une contraception appropriée (contraception intra-utérine, implant ou association d’une contraception œstroprogestative au préservatif et à la contraception d’urgence) afin de diminuer ce risque.
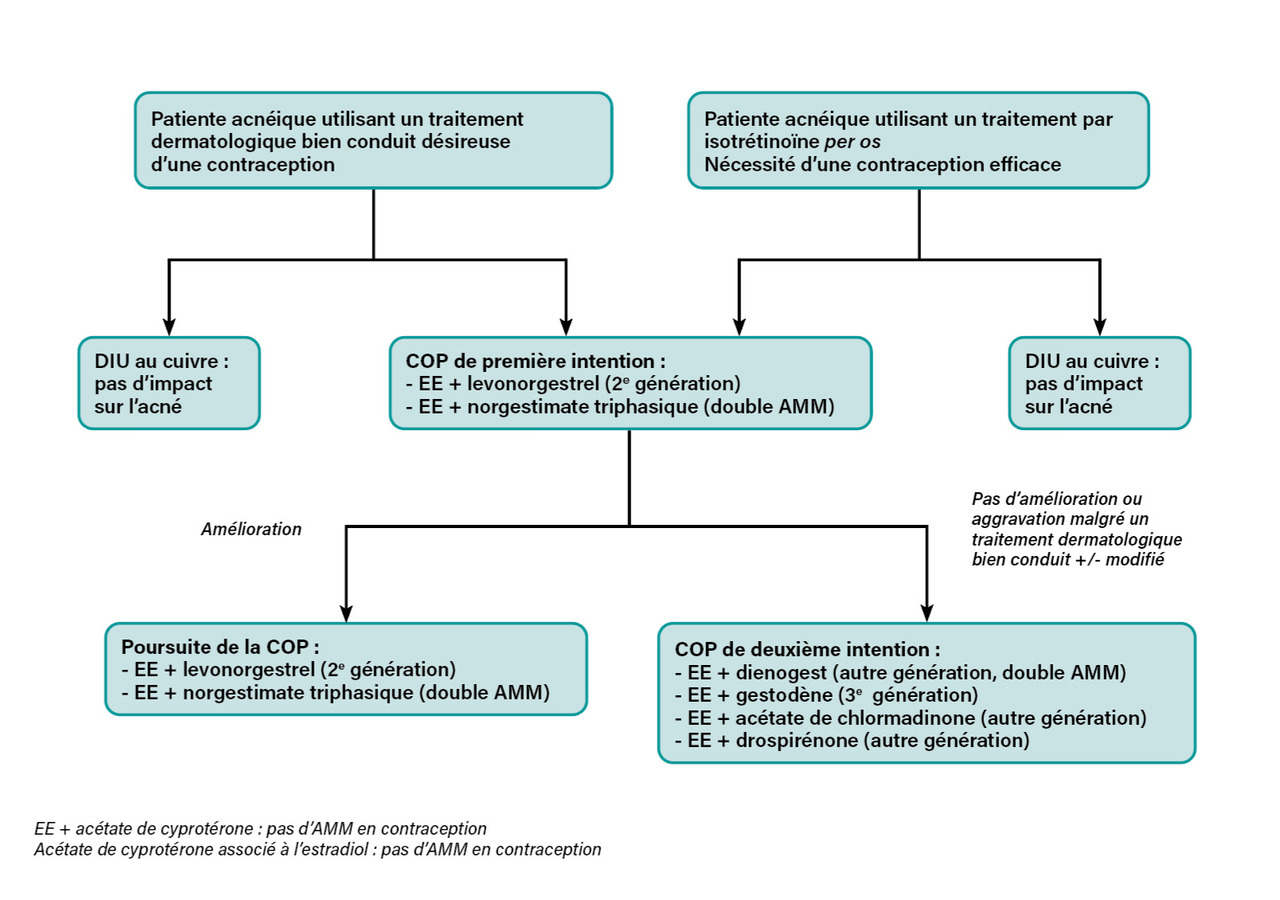
Par ailleurs, chez la femme désireuse d’une contraception et ayant de l’acné, quel que soit le traitement de celle-ci, le choix contraceptif est adapté afin de rechercher une action favorable ou non délétère sur l’acné mais aussi de respecter les contre-indications des contraceptifs (fig. 7). Les recommandations de la SFD sur la contraception des femmes acnéiques1 concordent avec celles du Collège national des gynécologues et obstétriciens français (CNGOF) sur la contraception et placent en première intention l’utilisation d’une COP associant l’EE au lévonorgestrel ou au norgestimate, du fait du plus faible risque thromboembolique veineux de ces deux spécialités et de l’efficacité potentielle de n’importe quelle COP sur l’acné.11 Si, malgré un traitement dermatologique bien conduit, l’acné persiste ou s’aggrave sous ce type de COP, il faut alors envisager, en accord avec la patiente, un changement d’association œstroprogestative contenant de l’EE associé à un progestatif « non androgénique » comme le gestodène, ou un progestatif « antiandrogénique » comme le diénogest, l’acétate de chlormadinone ou la drospirénone. Seules deux COP ont la double AMM en contraception et traitement de l’acné légère à modérée : la pilule triphasique à l’EE-norgestimate (utilisable en première intention, avec un risque thromboembolique veineux identique à celui de l’EE-lévonorgestrel) et la pilule monophasique EE-diénogest (utilisable en seconde intention).
De plus, il faut rappeler que l’association 35 µg d’EE- 2 mg d’acétate de chlormadinone cyprotérone (décrite en deuxième intention dans l’arbre de la SFD) a une AMM dans le traitement de l’acné mais nullement en contraception, même si son effet antigonadotrope est réel.
Enfin, en cas d’acné sévère ou résistante au traitement dermatologique bien conduit, chez des femmes utilisant une COP de troisième génération, pourrait se poser la question de l’utilisation d’un macroprogestatif tel que l’acétate de cyprotérone. Mais il n’a l’AMM que dans le traitement de l’hirsutisme, et le risque de méningiome en cas d’utilisation prolongée en restreint l’utilisation à certaines conditions.
2. Auffret N. Avancées physiopathologiques dans l’acné. Annales de dermatologie 2010;137(supp 2):S52-S56.
3. Claudel JP, Auffret N, Leccia MT, et al. Staphylococcus epidermidis: A potential new player in the physiopathology of acne? Dermatology 2019;235(4):287-94.
4. Dreno B. Physiopathologie de l’acné. Presse Med 2005;34:537-9.
5. Jamin C. L’hyperandrogénisme : comprendre et traiter après l’abandon de l’acétate de cyprotérone. Revue Genesis 2022. https://urls.fr/CDldZ0
6. Redmond GP, Olson WH, Lippman JS, et al. Norgestimate and ethinyl estradiol in the treatment of acne vulgaris: A randomized, placebo-controlled trial. Obstet Gynecol 1997;89(4);615-22.
7. Perez-campo EF. Ethinylestradiol/dienogest in oral contraception. Drugs 2010;70(6):681-9.
8. Arowojolu AO, Gallo MF, Lopez LM, et al. Combined oral contraceptive pills for treatment of acne (review). Cochrane Database Syst Rev 2012;7:CD004425.
9. Martin KA, Anderson RR, Chang RJ, et al. Evaluation and treatment of hirsutism in premenopausal women: An endocrine society clinical practice guideline. J Clin Endocrinol Metab 2018;103(4):1233-57.
10. Peigne M, Villers-Capelle A, Robin G, et al. Hyperandrogenism in women. Presse Med 2013;42(11):1487-99.
11. Plu-Bureau G, Sabbagh E, Hugon-Rodin J, et al. Hormonal contraception and vascular risk: CNGOF Contraception Guidelines. Gynecol Obstet Fertil Senol 2018;46(12):823-33.