La dépression touche de 4,6 % à 9,3 % des seniors, mais elle est fréquemment sous-diagnostiquée et sous-traitée en raison d’une présentation atypique, de comorbidités et de l’idée erronée selon laquelle les symptômes dépressifs feraient partie du vieillissement normal. Le traitement est complexifié par la polymédication, les interactions médicamenteuses et les contre-indications (CI).
Si la psychothérapie et l’activité physique peuvent suffire dans les dépressions légères à modérées, dans les formes sévères, un traitement antidépresseur est souvent nécessaire. Or, dans un contexte de vieillissement de la population, les médecins généralistes ont besoin d’une aide à la décision, notamment pour le choix des molécules et des posologies.
Un travail a donc été mené pour élaborer des recommandations sous l’égide de la SF3PA (Société francophone de psychogériatrie et de psychiatrie de la personne âgée), la SFGG (Société française de gériatrie et gérontologie) et la SFPC (Société française de pharmacie clinique). Il repose sur une enquête Delphi (approche bien établie en psychiatrie pour obtenir un consensus), fondée sur une revue de la littérature publiée entre 2014 et 2024, impliquant une vingtaine d’experts dans le domaine.
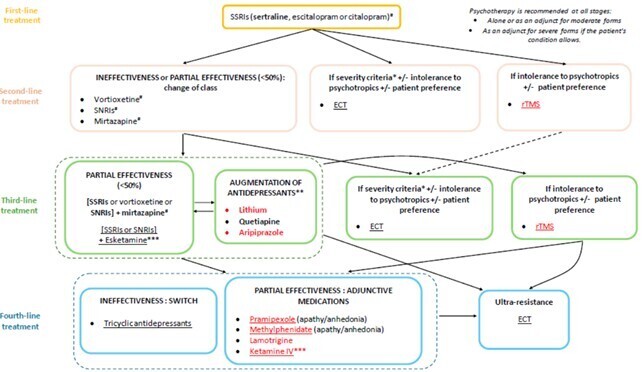
Un arbre décisionnel résumant ses conclusions est indiqué dans la figure ci-contre.
Avant la prescription
Avant de prescrire un antidépresseur chez une personne âgée :
-
rechercher des comorbidités CV : troubles du rythme ou allongement du QT (ECG de référence), anomalies tensionnelles : HTA, hypotension artérielle ou orthostatique ;
-
des signes évocateurs d’un trouble neurocognitif : troubles de mémoire, difficulté à trouver ses mots, perte d’autonomie progressive ;
-
passer en revue les traitements déjà prescrits : médicaments à forte charge anticholinergique (calculateur à télécharger ici), à effet sédatif, à potentiel d’allongement du QT, anticoagulants ou antiagrégants plaquettaires, tramadol, inducteurs ou inhibiteurs enzymatiques puissants (table d’interactions) ;
-
rechercher les médicaments susceptibles d’induire des symptômes dépressifs (corticoïdes, antirétroviraux, antipaludiques, traitements hormonaux, immunothérapies), en essayant de trouver une alternative ou d’envisager une réduction posologique ;
-
éliminer une cause organique de dépression : syndrome d’apnées obstructives du sommeil, hypothyroïdie, hypercortisolisme, maladies neurologiques, causes auto-immunes, inflammatoires, addictions, etc. ;
-
rechercher d’autres comorbidités : hyponatrémie (< 130 mmol/L), glaucome à angle fermé, rétention urinaire, antécédent récent de saignement (< 1 mois) ;
-
vérifier la présence d’une insuffisance rénale (clairance de la créatine (ClCr) < 60 mL/min) ou une atteinte hépatique (cirrhose, hépatite…) ;
-
évaluer le risque de chute : chutes au cours des 6 derniers mois, capacité de marche.
Quelles molécules prescrire ?
Les antidépresseurs tricycliques (ATC) ne sont pas recommandés en 1re intention. En cas d’épisode dépressif caractérisé, on préfère un ISRS (inhibiteur sélectif de la recapture de la sérotonine), en particulier la sertraline, qui a le meilleur rapport bénéfice/risque. On peut également prescrire la mirtazapine, surtout lorsqu’un effet orexigène ou une action rapide sur l’insomnie est souhaité. Cette molécule est à préférer à la miansérine (cf. alerte de l’ANSM sur les risques de sédation, d’agranulocytose, d’hépatite et de convulsions chez les plus de 65 ans).
En cas d’échec d’un ISRS ou de la mirtazapine, on peut prescrire un IRSNa (inhibiteur de la recapture de la sérotonine et de la noradrénaline), qui est toutefois CI en cas d’HTA insuffisamment contrôlée, en prêtant une attention particulière au niveau initial d’anxiété du patient. Les antidépresseurs à forte charge anticholinergique (ATC, paroxétine) sont à éviter.
En cas d’hyponatrémie concomitante ou récente (< 1 mois ; < 130 mmol/L), on réévalue l’utilisation des diurétiques thiazidiques, des inhibiteurs de l’enzyme de conversion ou des laxatifs, également connus pour provoquer ce trouble. Il faut d’abord rechercher la cause de l’hyponatrémie et la corriger. Si la cause est liée à un ISRS ou à un IRSNa, la mirtazapine peut être une alternative (moindre risque d’hyponatrémie induite).
Quelles modalités ?
Les antidépresseurs sont instaurés progressivement, par paliers de 25 %à 50 % de la dose cible toutes les une à deux semaines, selon les formes disponibles, la sévérité de l’épisode et la tolérance. La dose est réévaluée toutes les 4 à 12 semaines.
Les doses maximales sont, selon le RCP : sertraline 200 mg/j, escitalopram 10 mg/j, citalopram 20 mg/j, fluvoxamine 300 mg/j, duloxétine 120 mg/j, venlafaxine 300 mg/j, milnacipran 100 mg/j, mirtazapine 45 mg/j, miansérine 90 mg/j, vortioxétine 20 mg/j. Des ajustements de doses peuvent être réalisés en cas d’âge > 85 ans, d’effets indésirables ou de comorbidités (cf. ci-dessous).
Un suivi est réalisé tous les 1 - 3 mois jusqu’à stabilisation, puis tous les 3 - 6 mois : on surveille la tolérance (confusion, chutes et autres effets indésirables) et l’efficacité (amélioration symptomatique).
Après amélioration clinique, en cas de plaintes cognitives du patient ou de son entourage : réaliser un test cognitif de dépistage (MMSE, FAB/BREF ou MoCA), voire une évaluation dans un centre mémoire.
S’assurer de l’observance en interrogeant le patient ou ses aidants. En cas de doute et d’absence d’efficacité après plus de 6 semaines, un dosage plasmatique du médicament est envisageable.
Le traitement est poursuivi pendant au moins 1 an après obtention de la dose efficace s’il s’agit d’un premier épisode dépressif, 2 ans s’il s’agit du deuxième, et au moins 3 ans, voire à vie, après un 3e épisode ou plus. Deux épisodes sont considérés comme différents s’ils sont séparés par 6 mois ou plus sans symptômes.
Pour l’arrêt : protocole de décroissance de 25 % de la dose initiale par paliers de 2 à 5 semaines selon la molécule (risque plus élevé de syndrome de sevrage si la demi-vie est inférieure à 24 heures, comme avec la venlafaxine, la duloxétine ou la paroxétine) et selon le risque personnel de syndrome de sevrage (antécédent de syndrome de sevrage lié à une mauvaise observance, échec de tentatives antérieures d’arrêt, utilisation de doses supérieures à celles prescrites, durée prolongée ou dose élevée du traitement).
En cas de comorbidités
Les cliniciens doivent prendre en compte l’équilibre entre efficacité et sécurité, tout en considérant les multiples comorbidités et les traitements concomitants, fréquents dans cette population.
Pathologies cardiovasculaires
En cas d’HTA, privilégier un ISRS (en particulier la sertraline) ou la mirtazapine ; en cas d’hypotension, préférer un ISRS (notamment sertraline) et prendre en charge l’hypotension (bas de contention, recherche de déshydratation ou de malnutrition, etc.).
Si HTA contrôlée, prudence lors de l’augmentation posologique des IRSNa (notamment la venlafaxine au-delà de 150 mg/j) et surveiller la pression artérielle à chaque augmentation de dose.
En cas de cardiopathie : ISRS (sertraline) ou mirtazapine ; éviter les ATC. Les IRSNa sont possibles en 2e intention avec prudence.
Si trouble du rythme, QT prolongé ou hypokaliémie : pas d’ATC, ni d’escitalopram, ni de citalopram.
Après l’instauration d’un traitement : ECG de contrôle après 1 semaine chez les patients ayant un trouble du rythme ou en cas de QT limite ou prolongé.
Lors de la prescription, vérifier les autres traitements susceptibles de provoquer des épisodes d’hypotension (alpha1 -bloquants, anxiolytiques, etc.).
Altération de l’évaluation neurocognitive
Si un patient sous antidépresseur à forte charge anticholinergique au long cours a une confusion débutante un trouble cognitif léger précoce, privilégier un relais par un antidépresseur à plus faible charge anticholinergique.
Insuffisance rénale
En cas d’insuffisance rénale (IR) modérée (30 < ClCr < 60 mL/min) : instaurer la paroxétine à moitié dose (10 mg/j) et augmenter lentement selon la tolérance. Pas de milnacipran à des doses > 50 mg/j.
En cas d’IR sévère (15 < ClCr < 30 mL/min) ou terminale (ClCr < 15 mL/min), pour les IRSNa : pas de duloxétine ; la dose max de venlafaxine est de 187,5 mg/j et celle de milnacipran est de 25 mg/j. Parmi les ISRS : privilégier la sertraline, l’escitalopram et le citalopram, en débutant à dose minimale et en augmentant très progressivement selon la tolérance clinique. Si la fluoxétine, la fluvoxamine ou la paroxétine sont déjà utilisées, elles peuvent être maintenues à la même posologie sous surveillance clinique de la tolérance. Si une augmentation posologique est nécessaire (par exemple en cas d’efficacité partielle), un dosage plasmatique peut être envisagé.
Pour la mirtazapine (si IR) : initier à 15 mg et augmenter très progressivement selon la tolérance.
Insuffisance hépatique
En cas d’insuffisance hépatique, ou si les transaminases dépassent 3 fois la limite supérieure de la normale, ou si le taux de prothrombine est < 50 % : ne prescrire ni agomélatine, ni duloxétine, ni miansérine. Privilégier les antidépresseurs ayant le risque le plus faible d’hépatotoxicité : fluoxétine ou citalopram à dose réduite (moitié de la dose usuelle), ou milnacipran sans adaptation posologique.
Coprescriptions
Éviter d’ajouter un antidépresseur à forte charge anticholinergique (ATC, paroxétine) si la charge globale de prescription est déjà importante.
En cas de polymédication, rechercher d’éventuelles interactions médicamenteuses.
Si prescription concomitante de tramadol, éviter de prescrire un ISRS, un IRSNa ou un ATC. Réévaluer l’indication du traitement antalgique. Si sa poursuite est nécessaire, surveiller les signes d’alerte (diarrhée, tachycardie, sueurs, tremblements, confusion).
En cas d’association d’un anticoagulant/antiagrégant plaquettaire, surveiller les paramètres habituels de ce dernier afin d’adapter les posologies.
En cas de prescription d’un ISRS, d’un IRSNa ou de vortioxétine, éviter les AINS et en informer le patient (risque hémorragique).
En cas de saignement récent, en particulier digestif, privilégier un antidépresseur faiblement sérotoninergique : mirtazapine (ou un IRSNa en 2e choix).
Autres comorbidités d’intérêt
En cas de rétention urinaire ou de glaucome à angle fermé, éviter de prescrire un antidépresseur à forte charge anticholinergique et privilégier un ISRS autre que la paroxétine, un IRSNa, ou la mirtazapine.
En cas d’échec ou de résistance
Si un premier antidépresseur à dose efficace n’a entraîné qu’une réponse partielle après 9 - 12 semaines de bonne observance : changer d’antidépresseur, en privilégiant une autre classe. En cas d’échec d’une monothérapie de 1re intention, on peut prescrire en 2e intention la vortioxétine.
L’électroconvulsivothérapie (ECT) a aussi une place en 2e intention (voir figure). Les symptômes psychotiques, la résistance ou l’intolérance aux traitements, les tableaux catatoniques, les idées suicidaires aiguës et l’altération rapide de l’état somatique sont des indications bien établies de ce traitement. La stimulation magnétique transcrânienne répétée (rTMS) est appropriée après échec d’un traitement antidépresseur en cas de préférence du patient ou d’intolérance aux psychotropes, et devrait probablement être envisagée avant l’ECT. Les experts précisent en effet que les patients ne répondant pas à l’ECT présentent souvent une réponse limitée, voire nulle, à la rTMS.
Après échec de 2 monothérapies bien conduites ou en cas de réponse partielle à un antidépresseur à dose efficace, on peut envisager en 2e intention une bithérapie associant un ISRS ou un IRSNa à la mirtazapine. Ne jamais prescrire 3 antidépresseurs en association, ni 2 ISRS, ni 2 IRSNa, ni 1 ISRS + 1 IRSNa, ni un ISRS ou un IRSNa avec un ATC ou un IMAO (inhibiteur de la monoamine oxydase).
En cas d’échec ou d’efficacité partielle d’une bithérapie antidépressive, demander un avis spécialisé.
En troisième intention et en l’absence de CI, les experts envisagent d’associer à l’antidépresseur un antipsychotique (aripiprazole à faible dose ou quétiapine) ou du lithium (voire de la lamotrigine, hors AMM, notamment en cas de doute sur un trouble bipolaire atténué).
Le consensus a été insuffisant concernant des approches plus récentes telles que l’eskétamine (autorisée à l’hôpital), la kétamine et les associations avec le méthylphénidate. Enfin, compte tenu des nombreux risques associés à l’utilisation de la clomipramine chez le sujet âgé ainsi que de son absence dans plusieurs recommandations, elle doit être réservée en dernier recours.
Hazif-Thomas C, Lindenbaum H. Item 70. Troubles psychiques du sujet âgé. Rev Prat 2022;72(3):319-26.
Liste Remedies.
Outils divers d’aide à la prescription d’Omédit.