Quelques rappels de physiologie rénale
L’équilibre de l’osmolarité (ou osmolalité) entre les compartiments intra- et extracellulaires détermine le volume cellulaire. Les modifications d’osmolarité reflètent le plus souvent un excès ou un déficit d’eau libre, puisqu’il y a stabilité de la quantité intracellulaire d’osmoles.
Une hyperosmolarité plasmatique traduit une déshydratation intracellulaire, une hypo-osmolarité une hyperhydratation. La valeur normale est d’environ 285 mOsm/kg d’eau. Elle s’évalue par la formule : osmolalité = natrémie × 2 + glycémie (mmol/L).
Le sodium est l’osmole prédominant du secteur extracellulaire, le potassium celui du secteur intracellulaire. Ainsi, la natrémie reflète le plus souvent l’état d’hydratation intracellulaire. Il faut toutefois distinguer la régulation de l’eau – qui conditionne l’osmolarité et dépend principalement de l’hormone antidiurétique (ADH) – de celle du sodium (qui conditionne la volémie et dépend du système rénine-angiotensine-aldostérone). Les reins assurent l’équilibre en modulant l’excrétion d’eau libre et de sodium.
Les reins ne peuvent pas éliminer d’eau pure : la capacité de dilution urinaire varie, chez un sujet jeune avec fonction rénale normale, d’environ 60 à 1 200 mOsm/kg. L’ADH en est le principal régulateur. Sécrétée en réponse à l’hyperosmolalité ou à l’hypovolémie (ce dernier stimulus étant prédominant), elle module la concentration des urines : en l’absence d’ADH, l’urine est très diluée (< 100 mOsm/kg) ; en cas de sécrétion maximale, elle est fortement concentrée.
Hyponatrémie
Une natrémie < 135 mmol/L (sévère si ≤ 120 mmol/L) reflète en principe une hyperhydratation intracellulaire. Une hyponatrémie « vraie » s’accompagne ainsi d’une osmolalité plasmatique diminuée, < 275 mOsm/kg.
Deux exceptions :
- hyperglycémie avec état hyperosmolaire ;
- hypertriglycéridémies ou hyperprotidémies extrêmes faussant les mesures de quantité de plasma, et donc de natrémie (osmolarité normale).
Bilan étiologique
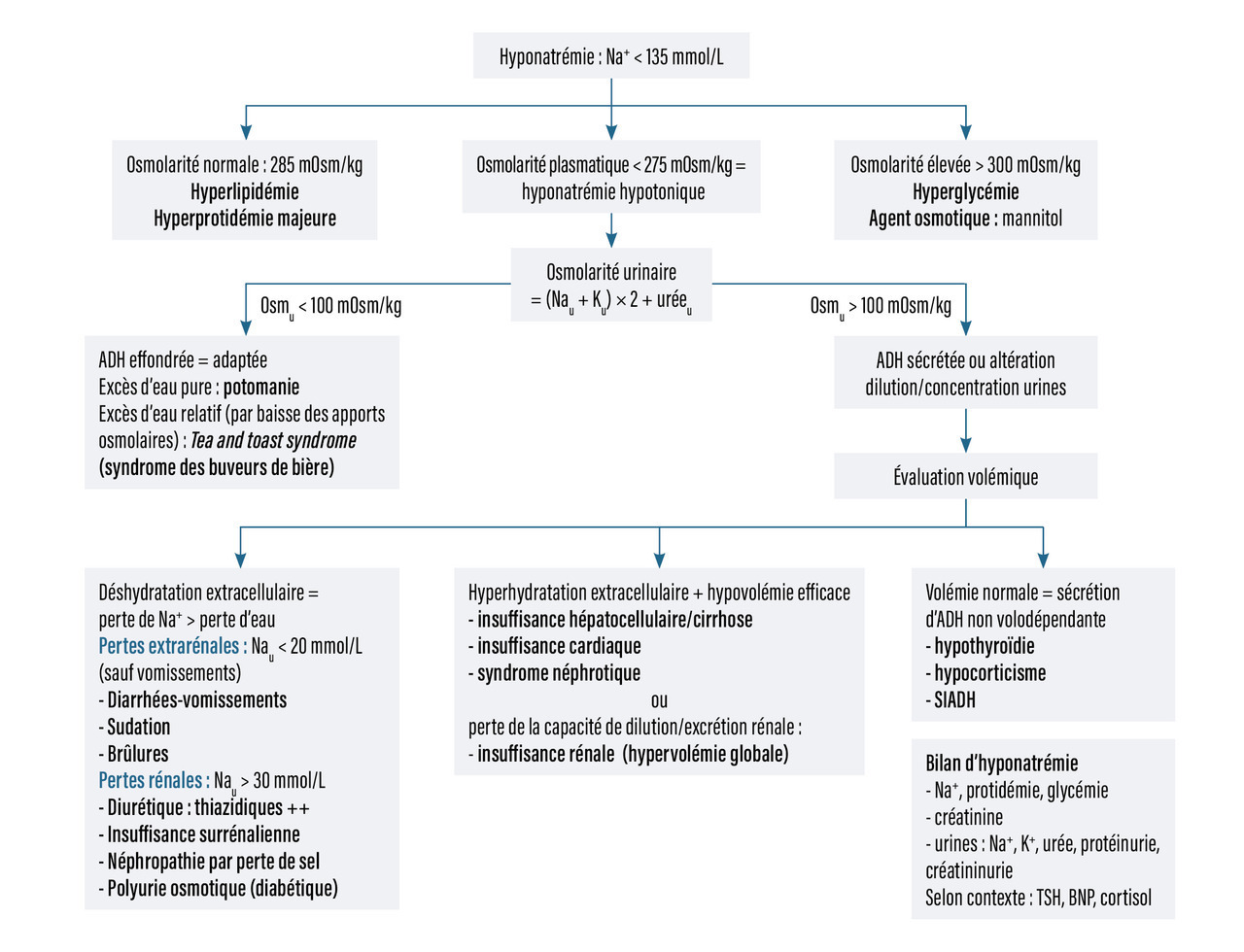
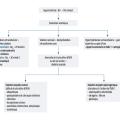
La démarche diagnostique est résumée dans la figure 1.
La première étape consiste à s’assurer qu’il s’agit bien d’une hyponatrémie vraie (hypo-osmolaire), et donc à éliminer les causes d’hyponatrémie hyper- ou iso-osmolaire (voir plus haut).
La seconde étape est de calculer l’osmolarité urinaire, par la formule : osmolarité urinaire = (Nau + Ku) × 2 + uréeu.
Dans les causes d’hyponatrémie vraie avec une osmolarité urinaire effondrée (< 100 mOsm/kg), les reins fonctionnent parfaitement, l’ADH est effondrée et les urines très diluées. L’hypo-osmolalité survient car la capacité de dilution maximale des urines est dépassée : l’apport d’eau est trop important par rapport à l’apport osmolaire pour que l’eau soit excrétée (potomanie, syndromes du buveur de bière). Par exemple, si une personne absorbe 4 L d’eau et uniquement 100 osmoles sur 24 h, avec une capacité de dilution maximale de 100 mOsm/L, les reins n’arriveront à éliminer (en diluant au maximum les urines) que 1 L d’eau, le gain sera donc de 3 L net d’eau.
Une hyponatrémie vraie avec une osmolarité urinaire > 100 mOsm/kg indique une sécrétion persistante d’ADH (ou une altération de la capacité de dilution et de concentration urinaire) qui n’est pas adaptée à cette hypo-osmolalité. Il faut alors évaluer la volémie pour identifier trois situations principales, détaillées dans la figure 1 :
- une sécrétion d’ADH volodépendante liée à une hypovolémie vraie : déshydratation extracellulaire (causes indiquées dans la figure 1) ;
- une sécrétion volodépendante secondaire à une hypovolémie efficace (insuffisance cardiaque, cirrhose…) ;
- une sécrétion d’ADH non volodépendante (hypothyroïdie, hypocorticisme, SIADH).
En pratique clinique, les diurétiques thiazidiques peuvent fréquemment entraîner une hyponatrémie avec une volémie peu diminuée.
Lors d’une insuffisance rénale chronique avancée, il existe une perte de la capacité de dilution et de concentration urinaire, pouvant être responsable d’une hyperhydratation globale.
Le syndrome de sécrétion inappropriée de l’ADH (SIADH) correspond à la situation au cours de laquelle l’ADH est sécrétée sans stimulus volémique ou osmotique. On observe alors une hyponatrémie vraie chez un patient cliniquement euvolémique. Deux endocrinopathies peuvent mimer ce tableau : l’hypothyroïdie et l’hypocorticisme. Les causes du SIADH sont nombreuses, mais les plus fréquentes sont médicamenteuses (antipsychotiques, notamment carbamazépine, ISRS…) et paranéoplasiques (cancer du poumon, lymphome…).
Quels signes ?
L’hyponatrémie hypo-osmolaire entraîne des manifestations neurologiques centrales, les neurones étant particulièrement sensibles à l’œdème intracellulaire. En cas d’installation aiguë, les nausées et la sensation de malaise apparaissent à partir de 130 mmol/L ; céphalées, obnubilation, coma, convulsions ou engagement cérébral à partir de 120 mmol/L.
En cas d’installation chronique, des signes moins spécifiques surviennent pour des natrémies < 120 mmol/L : asthénie, nausées, vomissements, troubles de la marche, cognitifs, crampes, chutes chez la personne âgée. Les complications graves sont beaucoup plus rares.
Traitement
Il varie en fonction de la cause et de la sévérité, mais la restriction hydrique est toujours efficace. En cas d’hyponatrémie chronique, le rythme de correction de la natrémie ne doit pas dépasser 10 mmol/L les 24 premières heures et 18 mmol/L au total les 48 premières heures. Il existe un risque neurologique lié à la correction trop rapide de l’hyponatrémie (complication neurologique grave appelée syndrome de démyélinisation osmotique).
Les principes du traitement dépendent de la cause :
- potomanie : traitement de la pathologie psychiatrique pour diminuer la prise hydrique ;
- tea and toast syndrome (syndrome du buveur de bière) : diminuer la prise hydrique et augmenter les apports osmolaires ;
- hypovolémie vraie : rétablir la volémie par hydratation avec eau et osmoles, en milieu hospitalier par des solutés contenant du sodium comme le NaCl 0,9 %, le Ringer Lactate, le bicarbonate de sodium 1,4 %. Si réhydratation à domicile, on peut proposer de l’eau classique en y associant des apports alimentaires non limités en sel et/ou de l’eau contenant beaucoup d’osmoles, comme l’eau de Vichy ;
- en cas d’hypovolémie efficace associée à une hyperhydratation extracellulaire, le traitement de la cause (si possible) est à privilégier, associé aux diurétiques et à une restriction hydrique ;
- en cas d’hypervolémie globale, la prise en charge repose sur les diurétiques et la restriction hydrique ;
- en cas de SIADH, la mesure essentielle est la restriction hydrique. En l’absence d’amélioration, on peut augmenter les apports osmolaires (urée par exemple) et favoriser la perte hydrique par des médicaments aquarétiques (inhibiteurs de l’ADH, après avis spécialisé).
En cas de symptômes sévères : administration de sérum salé hypertonique (NaCl 3 %) à hôpital, associé aux anticonvulsivants en cas de crise convulsive.
Hypernatrémie
Une natrémie> 145 mmol/L reflète une déshydratation intracellulaire. L’osmolarité est alors > 300 mOsm/L.
Bilan étiologique
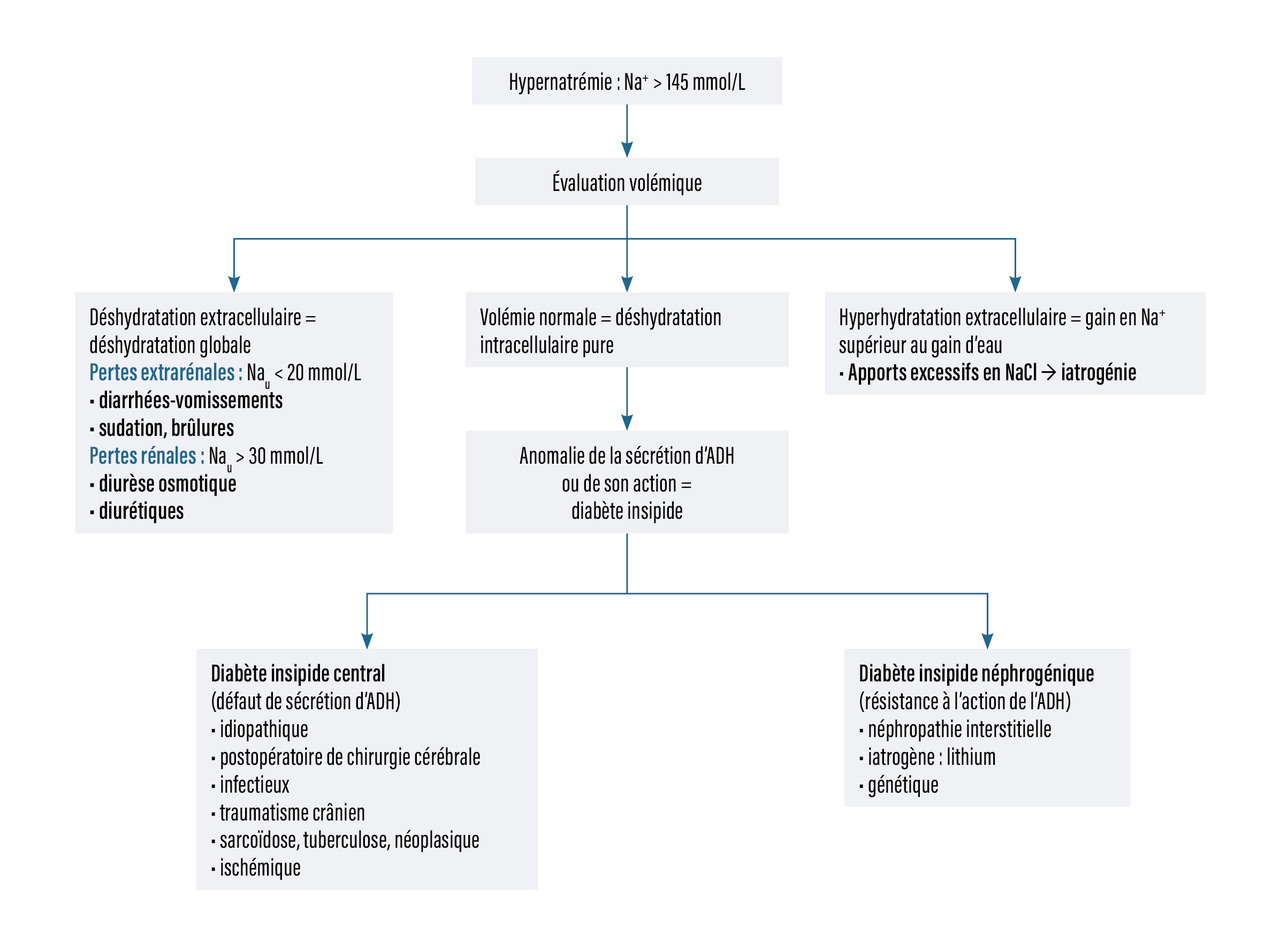
La démarche diagnostique est résumée dans la figure 2.
L’hypernatrémie/hyperosmolalité plasmatique indique systématiquement une déshydratation intracellulaire. Ce trouble ne survient que lorsque l’accès à l’eau est limité. Il n’existe pas de fausse hypernatrémie, mais, dans certains cas, la natrémie peut sous-estimer l’hyperosmolalité ; c’est par exemple le cas dans le cadre du coma hyperosmolaire dans le diabète, où la glycémie élevée a un pouvoir osmotique important.
Symptômes
Le principal signe est la soif, qui peut être intense. La sécheresse des muqueuses et la présence d’un pli cutané sont d’une spécificité faible. Les signes neurologiques indiquent une hypernatrémie grave : confusion, somnolence, convulsion, coma, etc.
Traitement
La correction rapide d’une hypernatrémie chronique chez l’adulte ne présente pas le même risque que la correction rapide d’une hyponatrémie. Il reste néanmoins recommandé de ne pas dépasser un rythme de correction supérieure ou égale à 10 mmol/L par 24 h.
Le traitement consiste en la correction du déficit hydrique par des apports d’eau orale et/ou avec une perfusion IV de soluté ne contenant pas de sodium (glucosé 2,5 % ou 5 %).
Dans le cas d’une déshydratation globale, il s’agit à la fois de corriger le déficit en sel et en eau, donc d’apporter des solutés isotoniques ainsi que de l’eau.
En cas de diabète insipide, l’hypernatrémie n’apparaît que dans les situations où il existe une baisse des apports hydriques. Dans les causes néphrogéniques, la prescription d’apports hydriques importants (parfois plusieurs litres d’eau par jour) est le seul traitement. Lorsqu’un traitement par lithium est à l’origine du diabète insipide, sa poursuite doit être discutée avec le psychiatre en fonction du rapport bénéfice-risque et de la capacité du patient à poursuivre l’hyperhydratation.
Dans les diabètes insipides d’origine centrale, l’apport d’ADH exogène peut se discuter.
Bertocchio JP, Bertoye C, Courbebaisse M. Hyponatrémie : quel raisonnement ? Rev Prat Med Gen 2020;34(1034);71-2.
CUEN. Item 267. Hyponatrémie – Hypernatrémie. Manuel de néphrologie (11e édition), 2025.