Le terme « sujet âgé » ne correspond pas à une définition sociale ou médicale précise, du fait de l’hétérogénéité de cette large population. L’espérance de vie s’étant allongée au fil des siècles, on vit de plus en plus vieux, et préserver l’autonomie des personnes âgées est un véritable enjeu. Il est ici question des personnes de plus de 80 ans – bien que l’âge soit un critère de sélection discutable –, particulièrement concernées par les problématiques douloureuses, ne serait-ce qu’au regard des comorbidités qu’elles peuvent alors cumuler. L’âge avancé est, en effet, l’un des premiers facteurs de risque de survenue de maladies potentiellement douloureuses, en lien avec le vieillissement pathologique (cancers, accidents traumatiques et fracturaires de la vie, chirurgies multiples, maladies ostéo-articulaires, escarres sur perte d’autonomie et dénutrition, zona, etc.).1 Dans ce contexte, les douleurs s’associent, engendrant un tableau clinique douloureux parfois complexe, qui accélère la perte d’autonomie. Le vieillissement de la population française a un impact évident sur la prévalence élevée des situations douloureuses rencontrées en médecine ambulatoire, mais aussi en structures hospitalières et médico-sociales : de 40 à 70 % des sujets âgées vivant au domicile et près de 90 % de ceux vivant en institution.2 La douleur doit donc être l’une des priorités de la prise en charge médicale de nos aînés, tant sur le plan individuel que dans le domaine de la santé publique, avec des spécificités à connaître.3
Particularités cliniques : quand y penser si la douleur n’est pas exprimée ?
La douleur chez le sujet âgé, souvent complexe, peut se manifester différemment selon son origine et les capacités d’expression du patient.
Différents types de douleur
Plus le sujet âgé devient dépendant – cumulant les pathologies – et plus les situations douloureuses se densifient. La recherche étiologique des douleurs plurielles est essentielle, car la prescription des antalgiques en dépend. Il convient de préciser si les douleurs sont purement nociceptives, ou parfois neuropathiques, ou, comme le plus souvent, à composante neuropathique (encore appelées « douleurs mixtes »), voire nociplastiques. La prévalence des douleurs neuropathiques augmente avec le vieillissement, passant de 7 % dans la population adulte à plus de 10 %, voire davantage, dans certaines pathologies comme le diabète, les plaies chroniques ou les séquelles de chirurgie (amputations, mastectomie, thoracotomie, prothèses de hanche…), nécessitant alors des antalgiques spécifiques. Cependant, elle reste sous-estimée du fait des difficultés de son dépistage.4
Expression (ou non) de la douleur
Le vieillissement en soi n’est pas un frein à l’expression orale de la douleur. Toutefois, l’émergence de maladies neurodégénératives et neurovasculaires peut impacter les capacités de communication verbale ; autant il est possible habituellement d’exprimer sa douleur, autant les troubles du langage et de la compréhension freinent ou rendent inaudibles les tentatives d’expression orale, se résumant parfois à un cri ou à un mutisme associé à une prostration. La communication non verbale et le langage corporel sont alors privilégiés.2,6 Un trouble du comportement peut donc être lié à une situation douloureuse, soit sur le mode productif avec cris, agitation, hétéro-agressivité pour une douleur aiguë, soit sur le mode apathique ou du repli sur soi pour une douleur d’évolution chronique.
Le cri en gériatrie peut être interprété, à tort, comme un « comportement perturbateur » ; or il peut traduire une situation de douleur, de souffrance ou d’inconfort, qu’il s’agit d’identifier rapidement. La recherche systématique de la douleur – l’une des premières causes de modification comportementale – permet de limiter les risques iatrogéniques d’une prescription arbitraire, voire abusive, de psychotropes.3,5
Outils d’évaluation de la douleur adaptés aux seniors
L’évaluation de la douleur est l’une des étapes incontournables d’une bonne prise en charge algologique chez les seniors, non seulement pour mieux comprendre et faire entendre à l’entourage la situation mais aussi pour le suivi et le réajustement éventuel des antalgiques.
L’autoévaluation de la douleur reste prioritaire si le patient âgé peut correctement s’exprimer. L’utilisation de l’échelle verbale analogique EVA (scorée sur 100) est à limiter, car elle s’avère trop abstraite et souvent difficile à appréhender. La majorité des soignants en gériatrie proposent l’échelle numérique (EN ; score verbal allant de 1 à 10), plus facile à comprendre, ou l’échelle verbale simple (échelle à cinq niveaux de douleur, scorée de 0 à 4).2,6
Cependant, et même si les pathologies démentielles limitent les capacités relationnelles, l’expression de la douleur dans le grand âge ne doit pas rester inaudible. En 2002, la Société américaine de gériatrie avait identifié six classes principales de comportement évoquant potentiellement une douleur :
expressions faciales (grimaces, froncements de sourcils, front crispé…) ;
verbalisation et vocalisation (gémissements, soupirs, appels…) ;
mouvements du corps (protection, changement de mobilité, rigidité, déambulation incessante…) ;
changements dans les relations sociales (agressivité, résistance aux soins, diminution de socialisation…) ;
modifications des activités (refus alimentaire, rythme de sommeil…) ;
changements de l’état psychique (irritabilité, confusion, pleurs…).
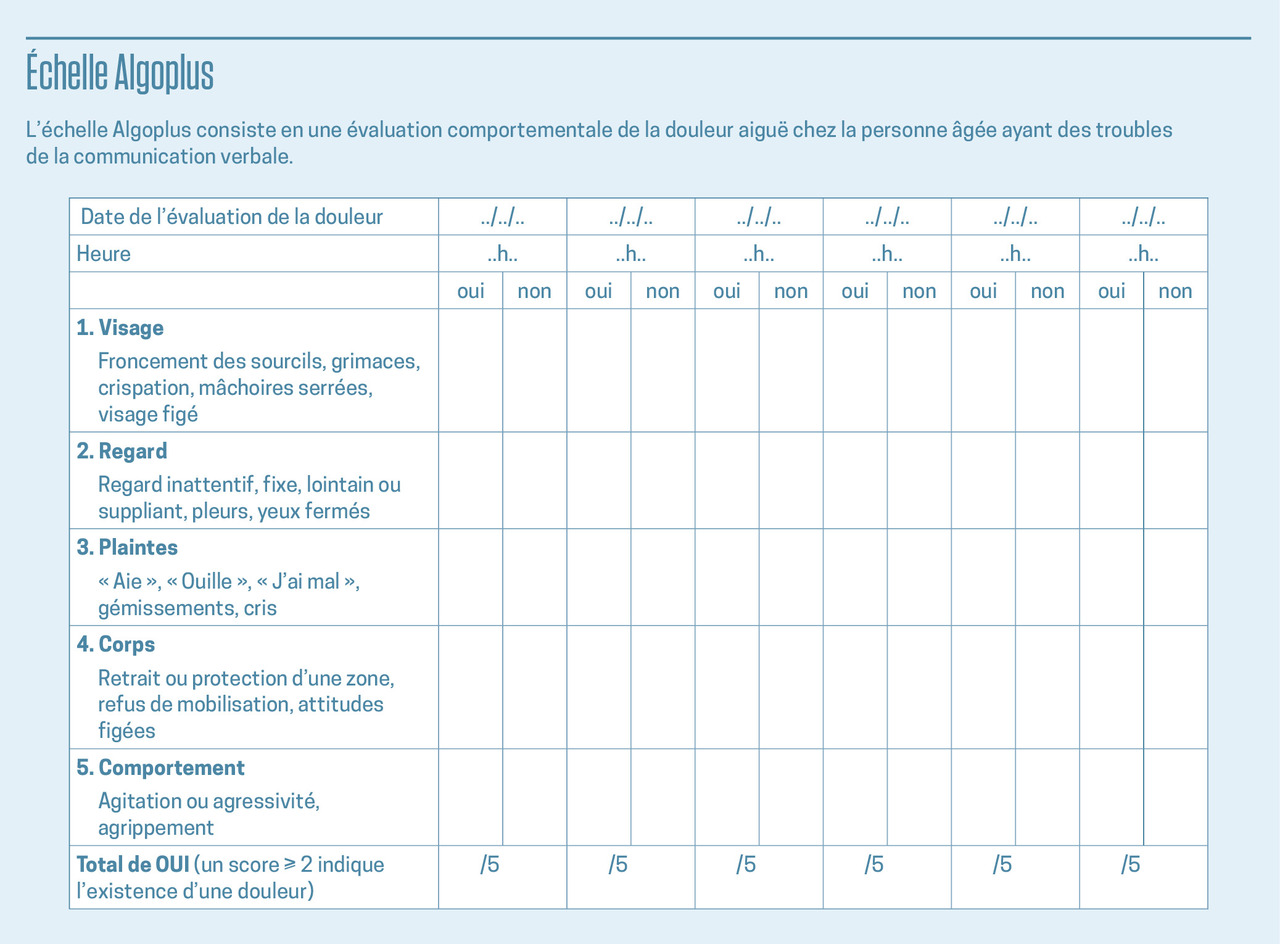
Ces différents éléments représentent la base du langage corporel de la douleur et ont servi à la construction de la plupart des échelles validées d’hétéro-évaluation comportementale de la douleur en gériatrie. La France a été pionnière en développant, à partir des années 1990, l’échelle Doloplus (une fiche d’observation réservée plutôt aux douleurs chroniques du sujet âgé, comportant dix items répartis en trois sous-groupes de retentissement [somatique, psychomoteur et psychosocial]), puis l’échelle comportementale d’évaluation de la douleur chez la personne âgée non communicante (ECPA), dédiée aux douleurs chroniques ou liées aux soins, et enfin, en 2011, l’échelle simplifiée Algoplus comprenant cinq items et dont le score seuil est de 2 sur 5 (fig. 1).
Cette dernière, initialement validée pour la détection des douleurs aiguës, peut également être utilisée pour le dépistage et l’évaluation de la plupart des douleurs du sujet âgé à un instant donné ;7 sa rapidité de passation et sa facilité d’utilisation ont permis sa large diffusion dans les milieux gériatriques ou en structures hospitalières et la mise en place d’un suivi, quel que soit le lieu d’exercice du soignant.
L’utilisation de la grille de repérage DN4, spécifique du dépistage de la douleur neuropathique, consiste à poser quatre questions cherchant à déterminer les caractéristiques de la douleur, les symptômes associés, sa localisation multisite ou non et les éléments pouvant la majorer. Elle a toutefois quelques limites en gériatrie : elle n’a pas été validée chez le sujet âgé et nécessite une bonne communication verbale et la compréhension du patient pour refléter fidèlement les caractéristiques de sa douleur.8
Mais évaluer la douleur grâce à des grilles validées ne suffit pas ; cette évaluation doit s’accompagner d’une démarche algogériatrique plus large, s’intéressant aux horaires de la douleur, aux éventuels éléments déclenchants, aux causes possibles et aux conséquences dans le quotidien de la personne âgée.
L’interrogatoire s’appuie souvent sur l’entourage ou les aidants professionnels si le patient n’est pas apte à apporter les informations nécessaires. L’examen clinique complète ce premier état des lieux.
Complications d’une douleur non soulagée
La santé est définie par l’Organisation mondiale de la santé comme un état complet de bien-être physique, mental et social. Or, les douleurs chroniques et/ou procédurales répétées entraînent des conséquences graves sur la santé : elles dégradent fortement les conditions de vie des patients âgés, tant sur les plans physique et psychique que cognitif et social, et sont à l’origine d’une perte d’autonomie et d’une dépendance accrue. Il s’agit d’un signal d’alarme et d’un rappel constant de la vulnérabilité de la personne âgée. Le « pouvoir » de la douleur est tel qu’il entraîne une altération marquée de la qualité de vie, avec :
des difficultés à se mouvoir et donc une restriction du périmètre de marche, pouvant favoriser un confinement au domicile. Il s’agit d’un seuil de fragilité bien connu du grand âge pouvant aller jusqu’à l’alitement prolongé et à toutes les conséquences délétères qui en résultent (dégradation ou perte du lien social, atteinte des capacités fonctionnelles, difficultés d’approvisionnement et d’entretien du domicile, voire syndrome d’immobilisation) ;
une perte d’appétit, avec une diminution des apports alimentaires, et l’apparition secondaire ou l’aggravation d’une dénutrition ;
une anxiété envahissante, voire un trouble dépressif plus volontiers rencontré dans les douleurs chroniques. En effet, le cerveau de la douleur, ou « pain matrix »9, est décrit comme étant composé d’un cerveau postérieur qui analyse la douleur et d’un cerveau antérieur qui l’interprète, avec le sentiment d’une santé altérée à un âge avancé et la notion de finitude entraînant des difficultés à « faire face » à cet événement douloureux. De plus, le sentiment de solitude favorisé par ce contexte grève le poids de la douleur. Des troubles du sommeil y sont souvent associés. Ces mauvaises qualité et quantité de sommeil impactent également l’humeur et aggravent une asthénie. Il s’agit d’un véritable cercle vicieux nécessitant fréquemment une double prise en charge thymique et algologique ;
une aggravation des troubles neurocognitifs – ne serait-ce que par les troubles attentionnels et la baisse de la vitesse du traitement de l’information –, des difficultés de mémorisation majorées en lien avec le message prioritaire de la douleur au niveau central par rapport aux autres activités cérébrales en cours. Les pathologies chroniques associées à la douleur peuvent ainsi évoluer défavorablement en parallèle.3,5
Quelle prise en charge ?
Il ne s’agit pas tant de moins prescrire les antalgiques chez le sujet âgé que de mieux les prescrire. Il existe certains prérequis avant de rédiger l’ordonnance :
être réaliste et poser des objectifs atteignables de contrôle de la douleur, en tenant compte des souhaits du patient âgé, dans une approche proactive ;
s’assurer de son observance ou de la présence de ressources familiales ou environnementales disponibles ;
évaluer le poids, le statut nutritionnel et la fonction rénale du patient.
Une révision globale de l’ordonnance est conseillée : l’iatrogénie en gériatrie apparaît volontiers sous forme de symptômes banals, comme les chutes, la confusion, les troubles du transit, l’incontinence ou la rétention urinaires. Son dépistage est ainsi souvent complexe.
Médicaments antalgiques
Une des recommandations initiales consiste à prescrire un seul médicament à la fois, afin d’apprécier sa tolérance et son efficacité, et de mieux maîtriser l’apparition d’éventuels effets indésirables. Il convient de s’assurer également que la galénique de l’antalgique sélectionné est adaptée aux capacités de déglutition du patient ou aux ressources environnementales. Ces deux points s’intègrent dans une bonne gestion du risque iatrogénique médicamenteux dans le grand âge.5,10
En cas de prémédication avant un soin, il est nécessaire de respecter les délais d’action des molécules sélectionnées en anticipant l’horaire de prise de l’antalgique dans la programmation du soin.
Il ne s’agit pas de décrire ici tous les antalgiques disponibles et leur maniement mais d’apporter un éclairage sur quelques zones d’ombre, justifiant une réflexion avant de prescrire.
Paracétamol
La diffusion massive de cet antalgique non opioïde de première intention au sein des foyers français et des établissements médico-sociaux ne fait plus aucun doute, soit sur prescription médicale, soit en automédication. Cependant, sa banalisation fait oublier sa toxicité hépatique directe, pouvant aller jusqu’à une nécrose hépatique irréversible, avec des « surdosages » (même à dose thérapeutique) souvent involontaires du fait de prescriptions « automatisées » de 3 g/j ou plus, pour des patients âgés souvent dénutris ou pesant moins de 50 kg ou ayant une insuffisance rénale sévère ou une insuffisance hépatocellulaire difficile à apprécier. Dès lors, un ajustement posologique à la baisse est indispensable.
Anti-inflammatoires non stéroïdiens
Ils doivent être évités au maximum ou être prescrits uniquement en cure courte dans le cadre d’une douleur inflammatoire, si la fonction rénale le permet et sous éventuel protecteur gastrique (inhibiteurs de la pompe à protons). De plus, il existe un risque d’interactions médicamenteuses, notamment avec les diurétiques, les inhibiteurs de l’enzyme de conversion et les antibiotiques néphrotoxiques. De même, en cas de traitement anticoagulant, les AINS comportent un risque d’hémorragie digestive majoré après 75 ans, d’autant plus s’ils sont prescrits à un patient sous anticoagulation efficace.
Néfopam
Cet analgésique central non opioïde, dont la galénique récente en comprimé favorise la prise, n’est pas recommandé en gériatrie. En effet, son rapport bénéfice/risque est très défavorable : son activité anticholinergique entraîne de nombreux effets indésirables (tachycardie, nausées, somnolence, vertiges, convulsions, confusion, irritabilité, hallucinations, insomnie, céphalées, rétention d’urine…).
Opioïdes dits « faibles »
Ils sont au nombre de quatre, mais les trois molécules les plus utilisées sont la codéine, le tramadol et la poudre d’opium. Seul le tramadol a un mécanisme d’action « mixte » selon la classification de Lussier et Beaulieu de l’Association internationale pour l’étude de la douleur (IASP 2010), justifiant parfois son utilisation dans les douleurs à composante neuropathique.
Leur prescription chez le patient en gériatrie nécessite des précautions d’emploi similaires à celles des opioïdes forts, car ils ont les mêmes effets indésirables et les mêmes risques addictifs.11
Le tramadol et la codéine sont métabolisés par la voie des cytochromes, notamment le cytochrome P450 ; leurs effets sont parfois imprévisibles, avec un risque majoré d’interactions médicamenteuses car de nombreux médicaments utilisent cette même voie de métabolisation. De plus, il existe dans la population des variations pharmacogénétiques non maîtrisables, avec la notion de métaboliseurs lents ou rapides, à l’origine d’une fluctuation d’efficacité : de son absence à une toxicité. Une ordonnance sécurisée est maintenant nécessaire et leur durée de prescription est limitée à douze semaines.
Pour le tramadol, il convient d’éviter d’emblée les formes à libération prolongée et de privilégier les formes à libération immédiate en procédant, si possible, à une titration, facilitée par l’existence d’une forme galénique pédiatrique en solution buvable (1 goutte = 2,5 mg).
Quel que soit le choix médicamenteux du praticien, le délai entre deux prises doit être allongé en cas de maladie rénale chronique dont la sévérité est à apprécier selon la formule d’estimation du débit de filtration glomérulaire (par le CKD-EPI, ou, au mieux, le CKD-EPI corrigé).
La multiplicité des associations fixes d’opioïdes faibles et de paracétamol à des posologies variables nécessite de porter une attention particulière à leur prescription.11
Opioïdes forts
Leur indication n’est pas liée à la gravité de la maladie mais au contrôle insuffisant de la douleur. Cependant, la Haute Autorité de santé (HAS), dans ses dernières recommandations publiées en mars 2022, souligne que certaines douleurs d’intensité pourtant sévère ne relèvent pas d’un traitement opioïde en première intention : douleurs dentaires, lombalgies aiguës ou crises de migraine. Leur prescription dans les douleurs chroniques non cancéreuses est pondérée par le fait qu’ils ne sont pas recommandés en première intention afin d’en limiter un usage abusif, même si le sujet âgé semble moins à risque que l’adulte jeune ; il s’agit alors d’un traitement de dernier recours, pour une durée la plus courte possible.
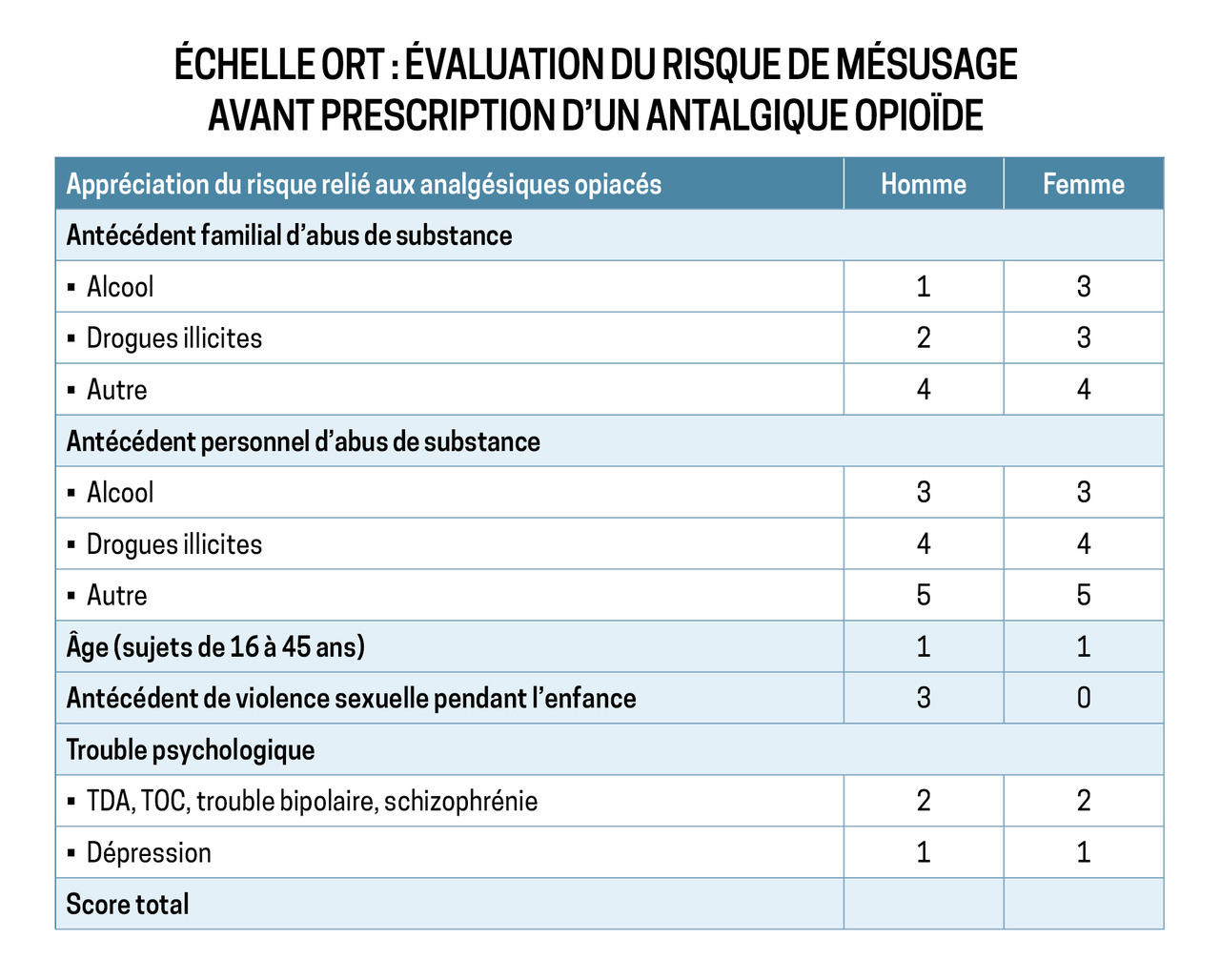
La voie orale est la plus sécuritaire. Il est conseillé d’encadrer la prescription initiale et le renouvellement médicamenteux des opiacés par la passation des deux échelles recommandées chez l’adulte par la HAS :
l’échelle ORT (« Opioid risk tool » qui permet d’évaluer le risque de mésusage avant prescription d’un antalgique opioïde) [fig. 2] ;
l’échelle POMI (« Prescription opioid misuse index ») permettant le dépistage du mésusage des antalgiques opioïdes (fig. 3).
Pour sécuriser la prise médicamenteuse, la prescription de soins infirmiers peut volontiers être proposée, si elle n’est pas déjà instaurée.
Les opioïdes forts ayant tous une efficacité équivalente, il convient ici de privilégier ceux qui n’empruntent pas la voie des cytochromes, tout en tenant compte de la fonction rénale.
Le sulfate de morphine, peu sujet au polymorphisme génétique – contrairement à l’oxycodone par exemple –, est disponible en faibles doses dans la pharmacopée française. Ces deux éléments font préférer ce choix initial, avec une titration facilitée chez le sujet âgé.
Les effets indésirables sont les mêmes que chez l’adulte plus jeune. Il convient d’insister sur le risque de constipation induite par les opioïdes, car le sujet âgé est déjà souvent sous laxatifs, qu’il faudra majorer et associer à des règles hygiéno-diététiques. En cas d’échec, il est justifié de faire appel à la classe thérapeutique des laxatifs antagonistes des récepteurs opioïdes périphériques (antagonistes périphériques des récepteurs mu-opioïdes [PAMORA]), en tenant compte des précautions d’emploi, comme l’altération de la barrière hémato-encéphalique ou de la paroi intestinale.
Non maîtrisée, une constipation peut, en effet, favoriser la survenue d’un fécalome ou d’une rétention d’urine dans ce contexte.
Le syndrome confusionnel, comme la sédation, sont parfois en lien avec une titration initiale non respectée, un mésusage ou une interaction médicamenteuse. La prescription d’un opioïde peut être l’occasion de réviser l’ensemble de l’ordonnance et de déprescrire de façon réfléchie, notamment les psychotropes, parfois reconduits par défaut.12
Traitements de la douleur neuropathique
La douleur neuropathique a la particularité de peu répondre aux antalgiques usuels. L’arsenal thérapeutique disponible pour les sujets âgés est identique à celui des plus jeunes. Il est cependant possible de distinguer :
les douleurs neuropathiques localisées, pour lesquelles les traitements locaux sont à privilégier (emplâtre de lidocaïne à 5 % ou patch de capsaïcine à 8 %, à la condition d’une peau saine) ;
les douleurs neuropathiques plus étendues relevant d’un traitement systémique, comme les antiépileptiques gabapentinoïdes (gabapentine en première intention) et les inhibiteurs de la recapture de la sérotonine et de la noradrénaline (comme la duloxétine), à prioriser chez le sujet âgé, avec une initiation à faible dose (gabapentine 100 mg ou duloxétine 30 mg), et une augmentation posologique secondaire plus prudente que dans les recommandations classiques de l’adulte. Les tricycliques ne sont pas recommandés dans la population âgée. Par ailleurs, les délais d’action de ces médicaments sont plus longs et ils ne sont souvent que partiellement efficaces.8
Techniques non médicamenteuses à visée antalgique
Prendre en charge la douleur du sujet âgé suppose de ne pas faire reposer les propositions thérapeutiques sur une équation trop simple qui mènerait à une réponse médicamenteuse unique mais plutôt d’en cerner tous les aspects bio-psycho-sociaux.13 L’utilisation d’approches complémentaires dites intégratives pour l’antalgie est bien acceptée en gériatrie, dans un processus de soin « multimodal » et dans une vision nécessairement pluriprofessionnelle : hypnoanalgésie, méditation de pleine conscience, électroneurostimulation transcutanée, musicothérapie, acupuncture mais aussi écoute active. Ces soins sont à proposer selon l’état clinique et cognitif du patient et selon la typologie de la douleur ressentie, en s’assurant de l’adhésion de l’intéressé et de l’accès facilité à la démarche proposée.14
L’acculturation de la douleur et de ses traitements lors du vieillissement est plus que nécessaire dans notre monde actuel. Comme l’avait énoncé une campagne mondiale contre l’âgisme en 2020, portée en France par la Société française de gériatrie et gérontologie,« Un jour, si tout va bien, vous serez vieux. »
Que dire à vos patients ?
Les douleurs après l’âge de 80 ans sont fréquentes ; souvent liées à plusieurs maladies, elles s’expriment parfois par des changements d’humeur ou de comportement. Pour mieux les repérer, il convient d’utiliser une échelle simple pour les confirmer ou d’observer les signes non verbaux (agitation, repli, refus de s’alimenter).
Il est nécessaire de les soulager par des médicaments adaptés, éventuellement associés à des méthodes non médicamenteuses (kinésithérapie, hypnose, électroneurostimulation transcutanée), toujours sous suivi médical.
Il est indispensable de ne pas les laisser s’installer afin de préserver une bonne qualité de vie. En effet, des douleurs non prises en charge accélèrent la perte d’autonomie en affectant l’état général mais aussi l’état psychique de la personne.
2. Capriz F, Michel M, collectif Doloplus, et al. Évaluation de la douleur dans le grand âge : où en sommes-nous en 2021 ? Rev Geriatr 2021;46(8):479-87.
3. Pickering G. Spécificités de la prise en charge de la douleur chez la personne âgée. Bull Acad Natl Med 2023;207(5):661-9.
4. Pickering G, Voute M, Sortais E, et al. Neuropathic pain in nursing homes. Eur J Pain 2025;29(6):e70035.
5. Capriz F. Vulnérabilité du patient âgé douloureux chronique. Pourquoi la reconnaître ? Douleurs Eval Diag Trait 2022;23(2):60-5.
6. Capriz F, Pickering G. Chapitre 44 : L’évaluation de la douleur chez le sujet âgé. Dans : Poisbeau P, Melchior M. Médecine de la douleur – Mécanismes physiologiques et pathologiques de la douleur et de l’analgésie. Paris, éditions Dunod-Hachette, 2025, p. 659-670.
7. Rat P, Bonin-Guillaume S, Pickering G, et al. Algorithme d’évaluation de la douleur chez les patients âgés. Douleurs Eval Diag Trait 2014;15(2):52-6.
8. Pickering G, Delorme C, Lansaman T, et al. Quelles données sur la prise en charge médicamenteuse de la douleur neuropathique chez la personne âgée fragile ? Rev Geriatr 2020;45(2):87-99.
9. Le Moine P. Qu’est-ce que la douleur ? Définition et neurophysiologie. Mot Cereb 2024;45(4):104-8.
10. Capriz F, Chapiro S, David L, et al. Consensus multidisciplinaire d’experts en douleur et gériatrie : utilisation des antalgiques dans la prise en charge de la douleur de la personne âgée (hors anesthésie). Douleurs 2017;18(5):234-47.
11. Pickering G, Capriz F, Morel V, et al. Consensus multidisciplinaire de l’intergroupe SFETD/SFGG sur l’utilisation des opioïdes dits faibles dans la prise en charge de la douleur chez la personne âgée. Douleur Analg 2021;34(4):247-59.
12. Capriz F, Guillaume C, Muller K, et al. Bon usage des médicaments opioïdes et nouvelles recommandations HAS 2022 : quelles applications dans le grand âge ? Analyse de l’intergroupe Douleur SFGG/SFETD. Rev Geriatr 2024;49(6):337-47.
13. Barat E, Pouplin S. Prise en charge de la douleur, des stratégies thérapeutiques centrées sur le patient. Actualités Pharmaceutiques 2023;62(629):27-32.
14. Capriz F, Leneez S, Marteu A. Les nouveautés concernant la prise en charge de la douleur chez le sujet âgé. Soins Gerontologie 2021;26(147):5-31.

 Encadrés
Encadrés