Les traumatismes de cheville font partie des motifs de consultation les plus fréquents en pédiatrie et leur incidence est en augmentation.1 Chez l’enfant âgé de moins de 16 ans, les traumatismes de la cheville sont majoritairement bénins, même s’il existe une grande variabilité de lésions. Pendant longtemps, il était admis que les enfants n’avaient pas de vraies entorses mais des fractures non déplacées qui devaient être traitées par une immobilisation stricte. Les progrès en imagerie ont remis en cause ce dogme. Néanmoins, il n’existe toujours pas de consensus sur la prise en charge de ces traumatismes, qui nécessitent parfois un traitement rapide et adapté.
Rappels anatomiques
La cheville est formée par la pince bimalléolaire et par le talus ; elle est stabilisée par les ligaments collatéraux, médial et latéral. L’entorse du ligament collatéral latéral de la cheville représente 90 % des entorses de cheville.2 C’est donc celle-ci que cet article aborde exclusivement.
Le ligament collatéral latéral est constitué de trois faisceaux ; le faisceau talofibulaire antérieur, tendu de la malléole fibulaire au col du talus, est celui qui est le plus souvent atteint dans les traumatismes en inversion.
Établir le diagnostic d’entorse aiguë
L’interrogatoire n’est pas toujours contributif, surtout chez les jeunes enfants. Très souvent, un mécanisme en inversion (combinant flexion plantaire, adduction et supination) est mis en évidence.
Il n’y a pas de corrélation entre le niveau de douleur exprimée et la gravité des lésions. En revanche, il existe un lien entre les signes cliniques locaux (œdème, hématome) et les lésions anatomiques.3
Un examen clinique le plus précis possible est nécessaire ; il permet de s’assurer de la localisation de la douleur, de la présence d’un œdème ou d’un hématome. À la phase aiguë, l’examen clinique est parfois difficile à réaliser du fait de la douleur et de l’impotence fonctionnelle, et il est illusoire de rechercher une laxité chez un enfant algique, voire apeuré.
Contrairement à la population adulte, il n’existe pas de consensus sur l’indication à la radiographie de la cheville après traumatisme en inversion chez l’enfant ; en pratique, elle est quasi systématique. L’Assurance maladie indique même qu’elle est indispensable dans la population pédiatrique.2
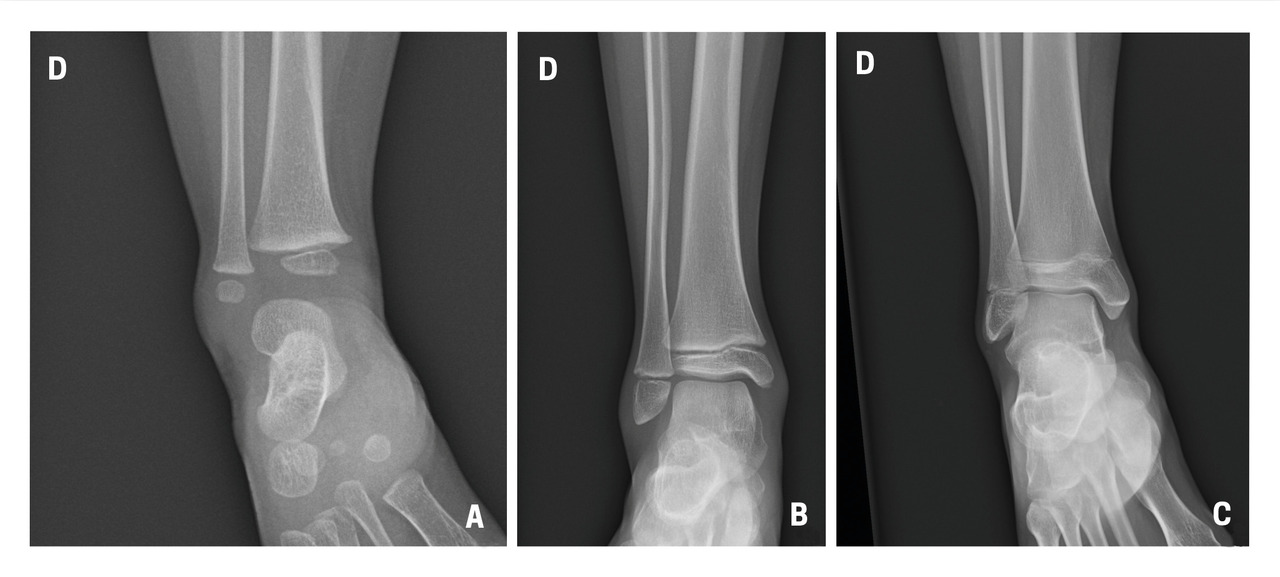
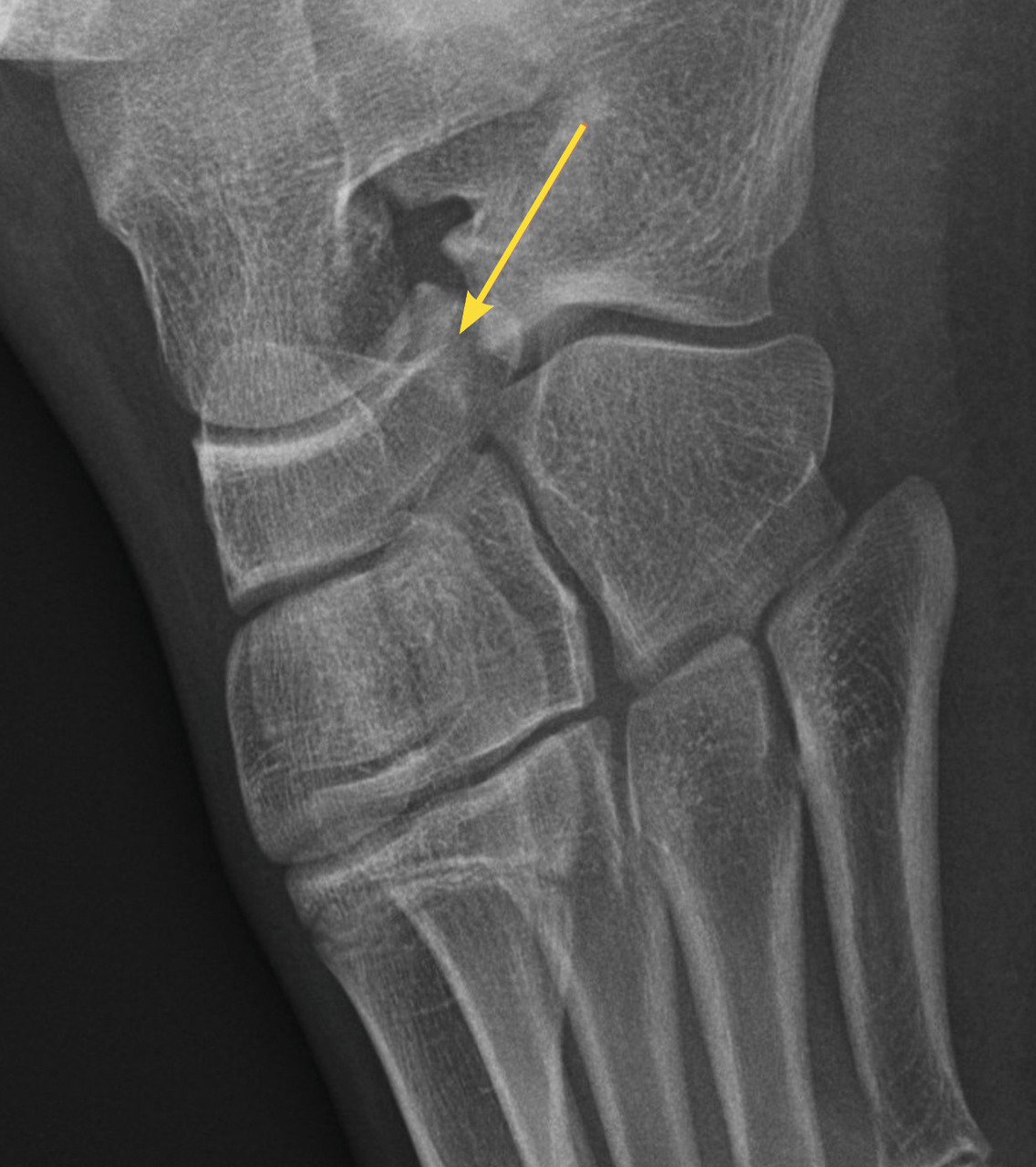
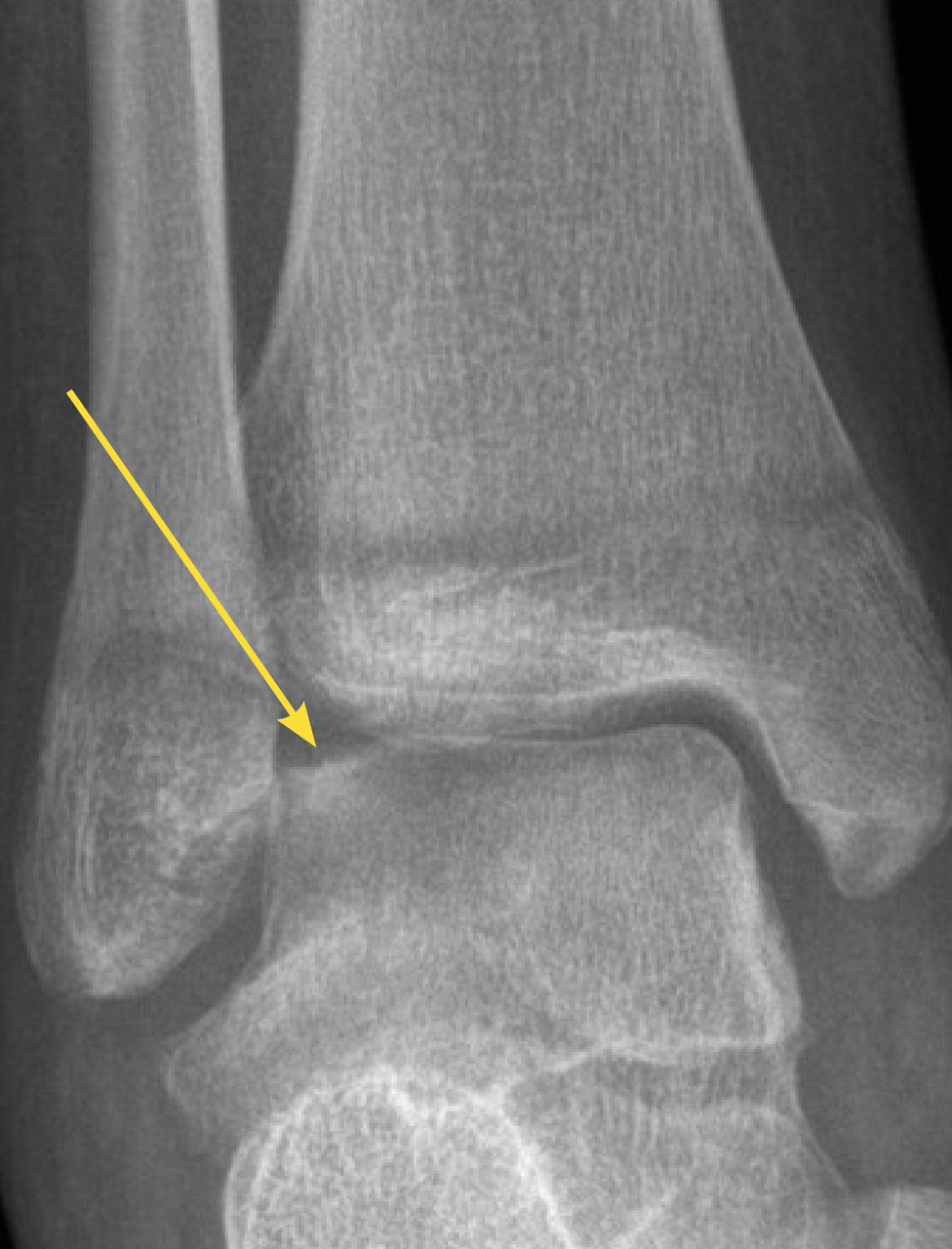
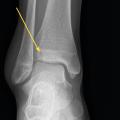
Il n’y a pas de consensus sur des tests cliniques (critères d’Ottawa…) car ils ont une faible sensibilité sur les fractures peu ou non déplacées.4 En cas de doute à l’examen clinique, il est donc nécessaire de demander au moins deux incidences : face et profil. Par ailleurs, la cheville étant initialement une matrice cartilagineuse qui va progressivement s’ossifier, la lecture des radiographies est parfois difficile chez l’enfant, dont les cartilages de croissance sont encore visibles (fig. 1). Dans environ 20 % des traumatismes, une fracture est retrouvée, notamment des avulsions de la pointe de la fibula, signe d’entorse grave, dont la prise en charge doit être rigoureuse pour éviter des instabilités chroniques.
En pratique, seule la radiographie est réalisée en urgence. L’échographie possède une bonne sensibilité et une forte spécificité pour rechercher les lésions ligamentaires.5 L’IRM est l’examen le plus performant pour mettre en évidence les différentes lésions (osseuses ou ligamentaires) ; elle a d’ailleurs permis d’affirmer que, contrairement à une idée reçue, les enfants présentaient nettement plus d’atteintes ligamentaires (80 %) que de fractures.6 Le scanner, quant à lui, ne trouve d’indication qu’en cas de forte suspicion de fracture à la radiographie.
Ainsi, l’entorse de cheville « vraie » de l’enfant existe bien et est même majoritaire.
Traitement à adapter selon l’âge et la sévérité
L’âge de 10 ans est charnière dans les modalités de prise en charge.
Avant 10 ans
Il s’agit de distinguer les situations dans lesquelles il existe des signes d’entorse grave de celles où ils sont absents.
En l’absence de signes d’entorse grave
Nombre d’enfants consultent pour la persistance d’une boiterie quelques heures, voire quelques jours, après un traumatisme de cheville. Le plus souvent, il s’agit d’enfants de moins de 10 ans qui conservent un appui partiel sur la pointe du pied et qui décrivent une douleur à la face latérale de la cheville, avec un léger œdème mais sans hématome visible. Dans ce cas d’entorse bénigne, la radiographie est inutile. Le traitement est antalgique, avec une contention souple (chevillière ou strapping), associé à un repos sportif d’une quinzaine de jours.
En présence de signes d’entorse grave
Chez l’enfant de moins de 10 ans qui consulte en urgence avec des signes cliniques nets (œdème, hématome, douleur importante, appui impossible), la radiographie est indispensable à la recherche de signes d’entorse grave, en particulier une avulsion de la pointe de la fibula.
En l’absence de lésion radiographique, le traitement peut être fonctionnel si le patient semble suffisamment mature pour conserver une attelle et observer un repos sportif. Ce traitement fonctionnel, identique à celui de l’adulte, comporte une phase initiale de protocole GREC (glace, repos, élévation, compression) et de la rééducation précoce, dont l’objectif principal est d’éviter les récidives.7 Une attelle à compartiments gonflable avec appui autorisé peut être mise en place pour une durée de six semaines (3 semaines en permanence et 3 semaines uniquement durant la journée) afin de limiter la douleur et les risques de nouveau traumatisme.
Si ce traitement semble voué à l’échec chez un enfant ou une famille peu coopérante, une botte plâtrée peut être confectionnée pour une durée de deux semaines, avant mise en place d’une rééducation. Une alternative consiste en la réalisation d’une résine souple, qui est à retirer après deux semaines par les parents à l’aide d’une paire de ciseaux. Un arrêt du sport est nécessaire pour six semaines. Des cannes anglaises peuvent être prescrites en cas d’impotence mais uniquement chez l’enfant de plus de 7 ans ; avant 7 ans, l’enfant ne sait pas s’en servir.
En cas de lésion radiographique (avulsion de la pointe de la fibula), une immobilisation stricte par botte plâtrée est indiquée pour une durée d’un mois.
Dans tous ces cas d’entorses moyennes et graves, la rééducation a toute sa place pour redonner une bonne stabilité à la cheville.
Après 10 ans
Chez le préadolescent et l’adolescent, le tableau clinique se rapproche de celui de l’adulte. Les critères d’Ottawa (encadré) deviennent plus adaptés, mais il convient toutefois de rester prudent : au moindre doute, la radiographie permet d’éliminer une fracture. Le traitement, en l’absence de fracture, est donc identique à celui de l’adulte, c’est-à-dire fonctionnel avec protocole GREC et rééducation. Une attelle (ou résine souple) peut être prescrite. L’immobilisation plâtrée doit être évitée au maximum. Si l’appui est impossible, la mise en place d’une anticoagulation préventive chez l’adolescent pubère – qui se caractérise par l’apparition des règles chez les filles et l’apparition des caractères sexuels secondaires chez le garçon – est indispensable.
La chirurgie n’est jamais proposée en urgence et reste également exceptionnelle en cas d’entorses récidivantes.
Diagnostic différentiel de l’entorse aiguë
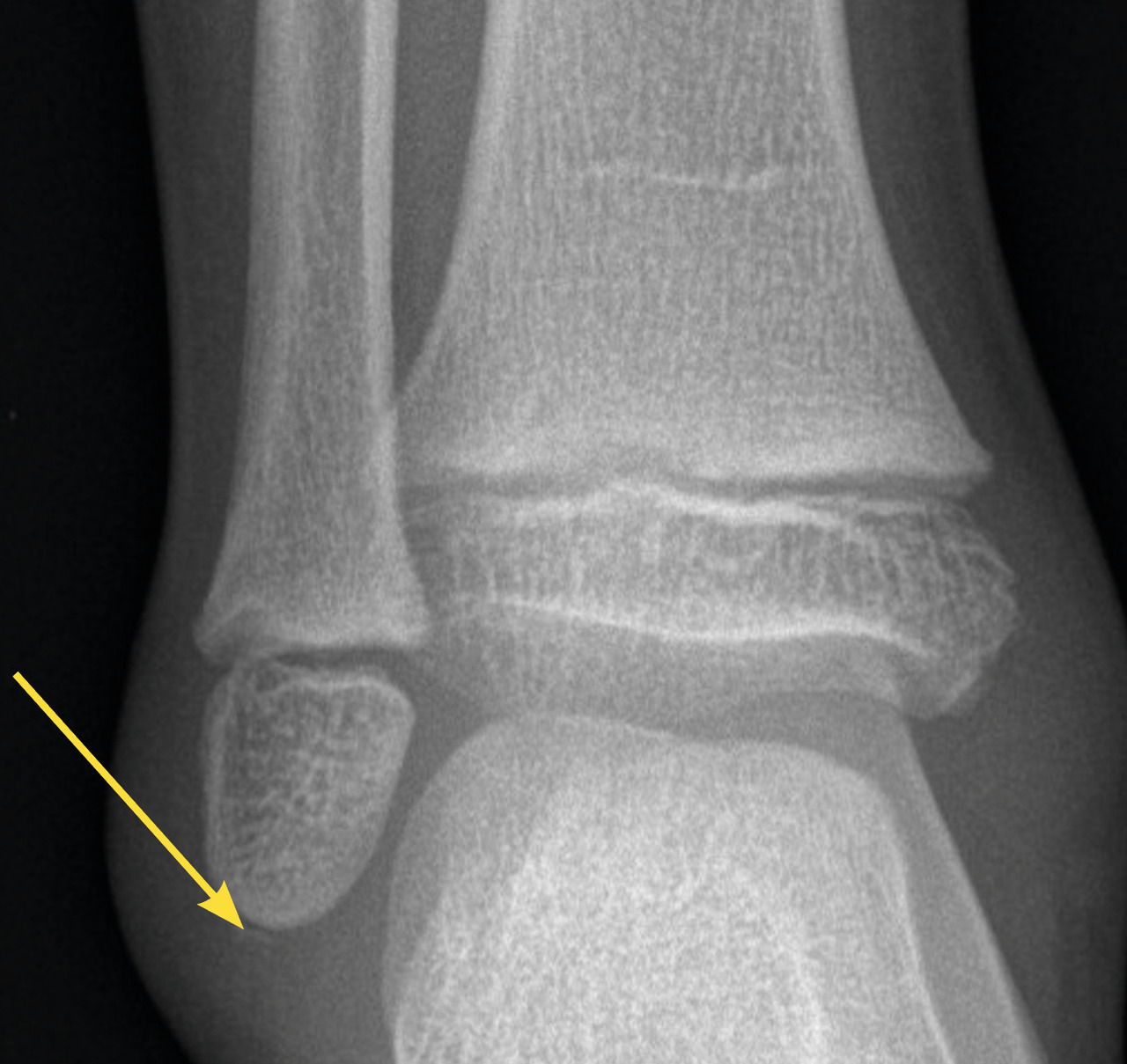
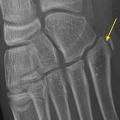
Le diagnostic différentiel est principalement constitué par les fractures. Celles-ci sont spécifiques du fait des particularités de l’os pédiatrique, et le tableau clinique n’est pas toujours aussi flagrant que chez l’adulte. Il n’est pas rare de voir des enfants conserver un appui partiel sur des chevilles fracturées. Dans environ 20 % des traumatismes en inversion, il existe une avulsion de la pointe de la fibula8 (fig. 2), qui doit être recherchée et traitée par une botte en résine durant un mois, quel que soit l’âge. Les décollements épiphysaires de la malléole externe sont beaucoup plus rares que ce qui a longtemps été cru6, et leur pronostic fonctionnel semble bon quel que soit le traitement.
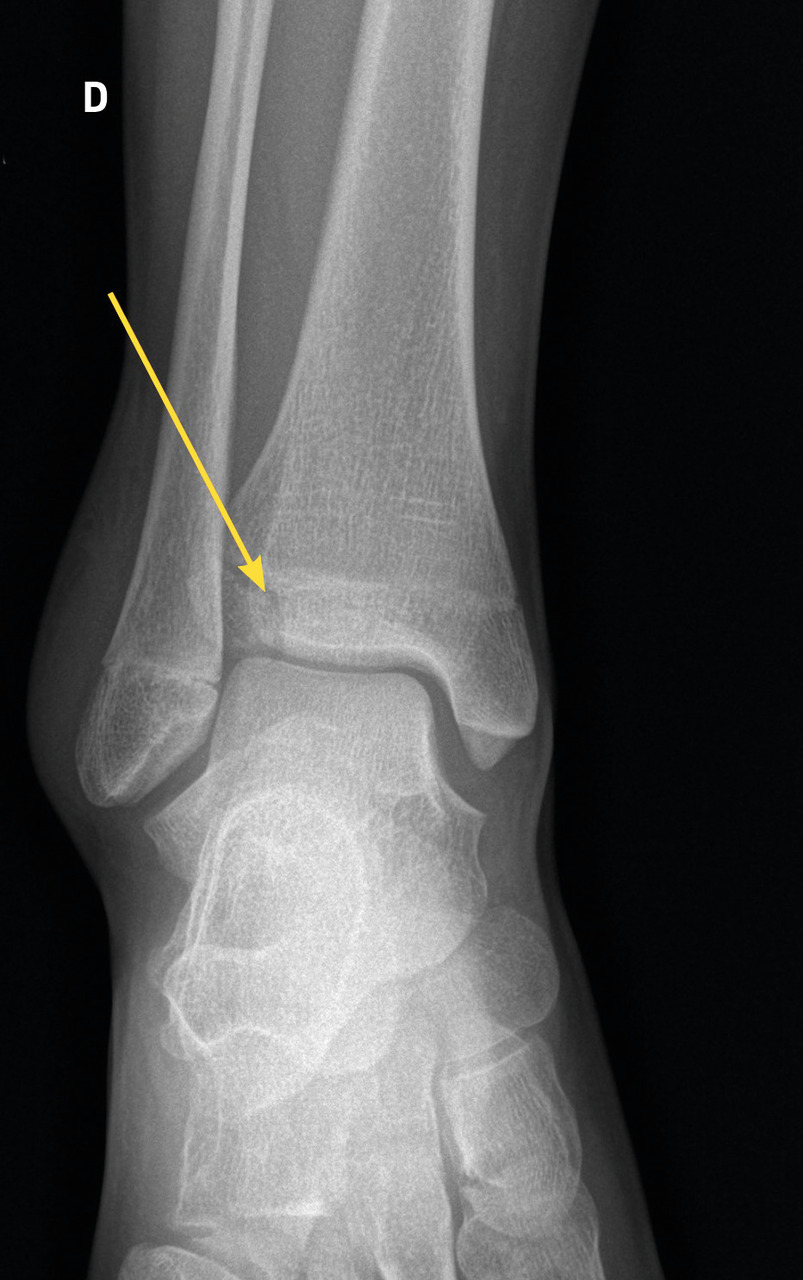
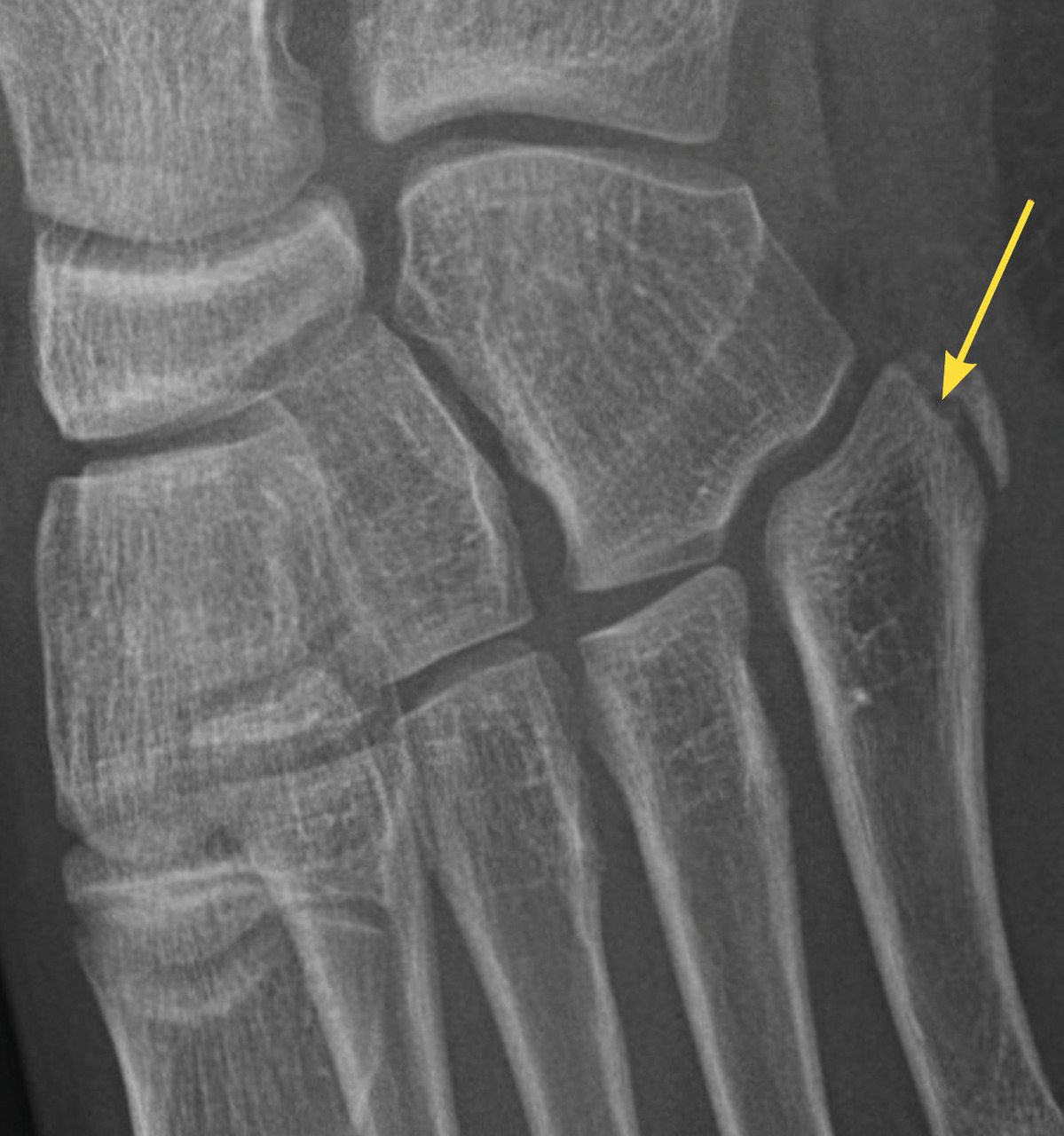
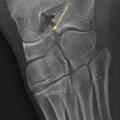
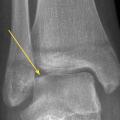
Certaines fractures non ou peu déplacées peuvent être de diagnostic difficile. La fracture de Tillaux touche préférentiellement les adolescentes en fin de croissance, avec une atteinte de l’extrémité distale et latérale de l’épiphyse tibiale. Le tableau clinique mime une entorse de cheville et le trait de fracture n’est pas toujours évident à la radiographie (fig. 3). La fracture étant articulaire, le scanner est souvent nécessaire pour décider d’une ostéosynthèse. Il faut également se méfier des fractures de la base du cinquième métatarsien, à ne pas confondre avec le noyau d’ossification secondaire. L’examen clinique permet donc d’orienter le diagnostic, car la radiographie peut être trompeuse (fig. 4).
Le traitement de ces fractures doit être rigoureux pour limiter les risques de séquelles (douleurs chroniques, instabilité, arthrose…).
Entorses à répétition et douleurs chroniques
Jusqu’à 40 % des patients ont des symptômes persistants après un traumatisme en inversion.9 Il est alors nécessaire de faire la différence entre les instabilités « fonctionnelles », les instabilités « vraies » – secondaires au traumatisme initial – et les causes secondaires d’instabilité.
Instabilités « fonctionnelles »
Le plus souvent, les instabilités de cheville de l’enfant sont « fonctionnelles », avec des épisodes répétés de torsion en inversion sans œdème, une douleur très modérée et un appui qui reste possible. Cela ne nécessite pas de bilan radiographique ni d’immobilisation. Il faut rassurer le patient et sa famille sur l’évolution favorable liée à la diminution de la laxité physiologique et à la maturation neuromotrice avec la croissance. Un traitement par kinésithérapie peut soulager et aider à limiter les récidives de ces épisodes d’instabilité.
Instabilités « vraies »
Les instabilités « vraies » sont beaucoup plus rares et sont objectivables par des douleurs et un empâtement en avant de la pointe de la fibula, ainsi qu’une laxité à l’examen comparatif. Un bilan radiographique et IRM permet d’en retrouver la cause. Ces instabilités peuvent être secondaires à une avulsion de la pointe de la fibula initialement passée inaperçue mais qu’il faut alors traiter chirurgicalement. L’instabilité purement ligamentaire est plus rare et nécessite une reconstruction ligamentaire ou une ligamentoplastie.
Synostose de l’arrière-pied
Les synostoses de l’arrière-pied (ou coalitions tarsiennes) correspondent à des fusions congénitales des os de l’arrière-pied. Il en existe deux principales, les synostoses calcanéo-naviculaires et talo-calcanéennes. Le patient décrit des instabilités récurrentes qui font penser à des entorses. Cliniquement, on retrouve un pied plat valgus raide, non réductible à la mise sur la pointe des pieds, avec des douleurs qui apparaissent souvent après l’âge de 10 ans.10 Devant ce tableau, il est nécessaire de réaliser un bilan radiographique incluant des incidences de face et de profil ainsi qu’une incidence de trois quarts. En cas de doute, un scanner ou une IRM permettent de confirmer le diagnostic. Le bec calcanéen long correspond à une coalition calcanéo-naviculaire incomplète (fig. 5). La symptomatologie est identique et le diagnostic se fait sur l’incidence de trois quarts.
Le traitement de ces coalitions est initialement médical, avec orthèses plantaires, voire immobilisation plâtrée pendant quelques semaines. En cas d’échec, une résection chirurgicale est justifiée.
Autres causes
Parmi les autres causes de douleurs chroniques de cheville, on retrouve l’algoneurodystrophie (ou syndrome douloureux régional complexe), dont la particularité pédiatrique est l’absence de phase chaude. L’enfant a une douleur chronique du pied et de la cheville avec des téguments épaissis et froids. Le traitement peut être long et la rééducation est souvent nécessaire pour que l’enfant « reprenne confiance » en sa cheville.
L’ostéochondrite du dôme talien s’observe préférentiellement chez la fille, entre 12 et 15 ans. Le tableau clinique est peu spécifique et la radiographie retrouve une image en coup d’ongle sur le dôme talien. L’IRM permet de confirmer le diagnostic et le traitement dépend du stade de la lésion (fig. 6).
Critères d’Ottawa
L’objectif des critères d’Ottawa est d’exclure la probabilité d’une fracture de la cheville. Ces critères sont rapportés par le patient :
- incapacité à supporter le poids lors de quatre pas (2 fois 2 pas sur chaque membre), immédiatement après la blessure et lors de la consultation, à cause de la douleur ressentie dans la région pied-cheville ;
- douleur ressentie lors de la palpation par le clinicien :
- au niveau de la pointe malléolaire et des 6 cm distaux du bord postérieur de la malléole médiale ;
- au niveau de la pointe malléolaire et des 6 cm distaux du bord postérieur de la malléole latérale ;
- au niveau de la base du cinquième métatarsien ;
- sur l’os naviculaire.
Que dire à vos patients ?
Les enfants ont des entorses, comme les adultes.
Les entorses bénignes ne nécessitent ni radiographie, ni rééducation.
Le traitement fonctionnel est efficace chez l’enfant mais nécessite d’être parfaitement suivi, en particulier la rééducation et le repos sportif, qui peuvent être associés au port d’une attelle.
Toutes les fractures secondaires à un traumatisme en inversion ne sont pas chirurgicales.
Les entorses « vraies » récidivantes sont très rares chez l’enfant.
2. Assurance maladie. Entorse de la cheville. https://www.ameli.fr/assure/sante/themes/entorse-cheville
3. Launay F, Barrau K, Petit P, et al. Traumatismes de la cheville sans fracture chez l’enfant. Étude prospective par résonance magnétique de 116 patients. Rev Chir Ortho Traum 2008;94(5):427-33.
4. Boutis K, Komar L, Jaramillo D, et al. Sensitivity of a clinical examination to predict need for radiography in children with ankle injuries: A prospective study. Lancet 2001;358(9299):2118-21.
5. Cao S, Wang C, Ma X, et al. Imaging diagnosis for chronic lateral ankle ligament injury: A systemic review with meta-analysis. J Orthop Surg Res 2018;13(1):122.
6. Rougereau G, Noailles T, El Khoury G, et al. Is lateral ankle sprain of the child and adolescent a myth or a reality? A systematic review of the literature. Foot Ankle Surg 2022;28(3):294-9.
7. Mandarakas M, Pourkazemi F, Sman A, et al. Systematic review of chronic ankle instability in children. J Foot Ankle Res 2014;7(1):21.
8. Kwak YH, Lim JY, Oh MK, et al. Radiographic diagnosis of occult distal fibular avulsion fracture in children with acute lateral ankle sprain. J Pediatr Orthop 2015;35(4):352-7.
9. Staples OS. Result study of ruptures of lateral ligaments of the ankle. Clin Orthop Relat Res 1972;85:50-8.
10. Bohne WH. Tarsal coalition. Curr Opin Pediatr 2001;13(1):29-35.

 Encadrés
Encadrés