L’érysipèle estune dermohypodermite aiguë principalement streptococcique. Le terme DHBNN (dermohypodermites bactériennes non nécrosantes) est préféré à celui de cellulite infectieuse (traduction d’un terme anglosaxon). En cause le plus souvent : Streptococcus pyogenes (streptocoque β-hémolytique du groupe A). Il s’agit d’une maladie infectieuse sporadique et communautaire sans caractère épidémique ni saisonnier. L’incidence annuelle en France métropolitaine est estimée entre 10 et 100 pour 100 000 habitants, avec un âge moyen entre 56 et 63 ans.
Un diagnostic clinique
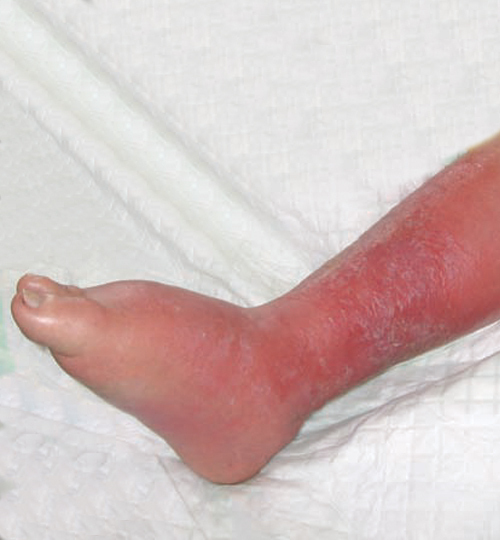
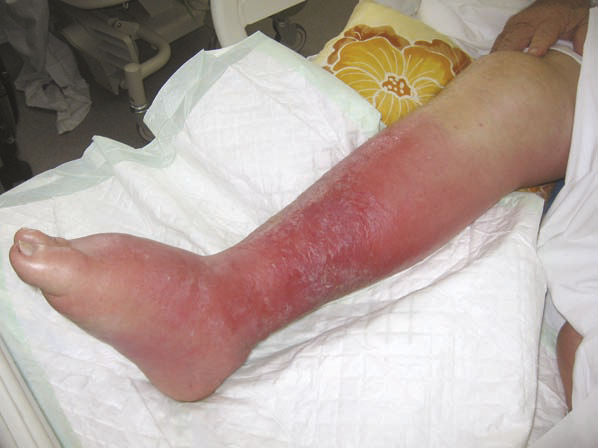
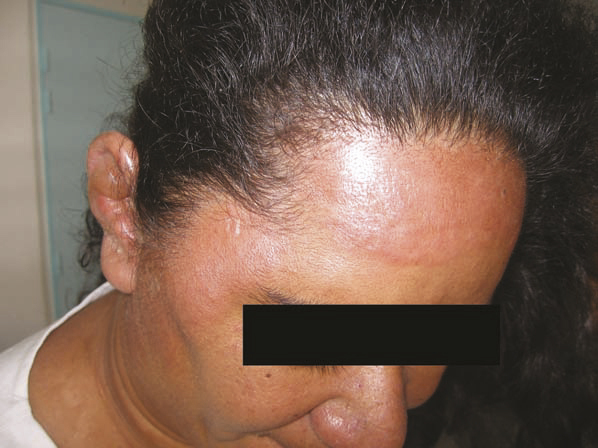
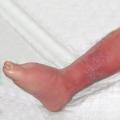
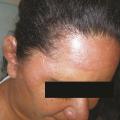
Le diagnostic est porté devant l’association séquentielle d’un syndrome infectieux et de signes inflammatoires locorégionaux. La fièvre est de début brutal (70 % des cas), de 38,5 à 40 °C, accompagnée de frissons et parfois de malaises. Quelques heures plus tard apparaît un placard inflammatoire rouge vif, chaud, œdématié s’étendant progressivement en quelques jours (de 2 à 15 cm par jour) et sans guérison centrale (fig. 1). Un bourrelet périphérique est souvent décrit au visage (fig. 2). Des bulles (décollement de l’épiderme sous l’effet de l’œdème) et/ou un purpura pétéchial sont présents sur le placard dans 20 - 30 % des cas. Une traînée de lymphangite et une adénopathie sont possibles.
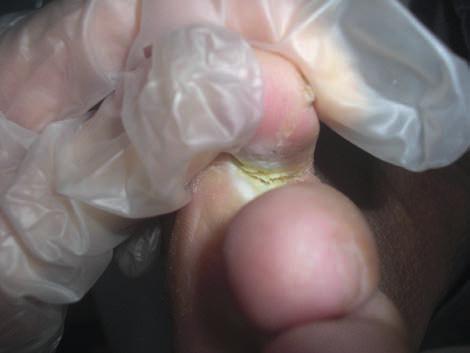
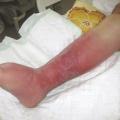
La présence d’une porte d’entrée conforte le diagnostic, qu’elle soit évidente (ulcère de jambe), discrète (intertrigo inter-orteils [fig. 3], érosion traumatique, piqûre, lésion de grattage) ou inapparente.
L’érysipèle siège généralement au niveau des membres inférieurs (70 - 93 % des cas), il est plus rare au niveau du visage (5 - 10 %), des membres supérieurs (2 - 12 %), du tronc et des organes génitaux externes (0,2 - 2 %). Outre la présence d’une porte d’entrée, certains facteurs de risque ont été identifiés : insuffisance veineuse, œdèmes des membres inférieurs, obésité.
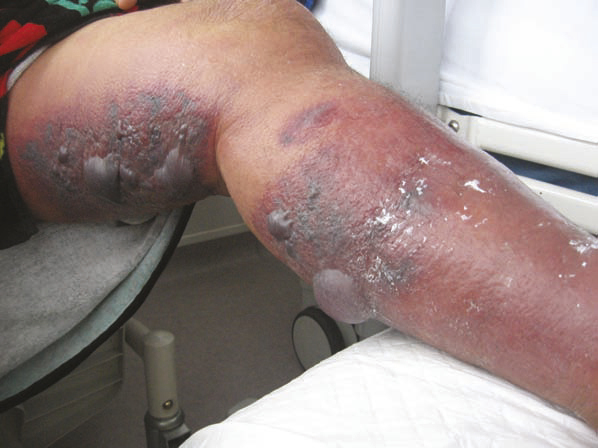
S’il s’agit de la première cause de grosse jambe rouge aiguë, il faut éliminer les autres causes possibles, infectieuses ou non. Les diagnostics différentiels sont indiqués dans le tableau ci-contre. Attention : une fasciite nécrosante (fig. 4) doit être suspectée devant une douleur croissante, un œdème induré diffus, certaines caractéristiques locales (purpura, bulles, nécrose, aspect livedoïde, hypoesthésie) ou générales (absence de défervescence thermique rapide, confusion, tachypnée, tachycardie, oligurie, teint terreux, hypotension artérielle).
Aucun examen complémentaire en cas de forme typique non compliquée. Les prélèvements microbiologiques (au niveau de la porte d’entrée et hémocultures) ne se font qu’en cas de morsure animale ou humaine, voyage, survenue en milieu aquatique, en post-traumatique, en cas d’immunosuppression ou de signes de gravité.
Prise en charge ambulatoire
Elle repose sur une antibiothérapie antistreptococcique per os :
- en première intention :
- amoxicilline 50 mg/kg/j en 3 prises (sans dépasser 6 g/j) pendant 7 jours (risque d’échec en cas de sous-dosage) ;
- chez l’enfant : amoxicilline/acide clavulanique (à 80 mg/kg/j en amoxicilline) 3 fois par jour pendant 7 jours ;
- en cas d’allergie documentée à la pénicilline :
- chez l’adulte : clindamycine 600 mg 3 fois/j, et jusqu’à 4 fois/j si poids > 100 kg, pendant 7 jours ; oupristinamycine 1 g 3 fois/j pendant 7 jours.
- chez l’enfant : avant 6 ans, sulfaméthoxazole-triméthoprime à 30 mg/kg/j (dose exprimée en sulfaméthoxazole) en 3 prises/j pendant 7 jours (1 600 mg/j max) ;
- après 6 ans, clindamycine 30 mg/kg/j en 3 prises/j pendant 7 jour (2 400 mg/j max) ;
- Réévaluation systématique à 7 jours et avis spécialisé si insuffisant.
En cas de situations particulières, l’antibiothérapie recommandée est précisée dans l’encadré ci-dessous.
Une réévaluation clinique de l’infection à 48 - 72 heures doit être systématique : l’apyrexie, obtenue dans la majorité des cas, signe l’efficacité du traitement. L’amélioration des signes locaux (œdème, érythème) est plus lente : il ne faut pas prolonger l’antibiothérapie ! La guérison peut prendre de quelques jours à quelques semaines.
Quelles mesures associer ?
Une thromboprophylaxie est indiquée chez tout patient alité, ou ayant un facteur de risque thromboembolique. Autres traitements adjuvants : prise en charge systématique de la porte d’entrée (nettoyage au savon et à l’eau, débridement si besoin et pansements adaptés des ulcères et plaies, associés à un traitement causal, application locale d’imidazolés en cas d’intertrigo interorteils…), médicaments à visée antalgique, surélévation du membre permettant de réduire l’œdème et la douleur. Les antiseptiques, les antibiotiques locaux et les anti-inflammatoires (stéroïdiens ou non) sont proscrits.
La surveillance est quotidienne chez les patients soignés à domicile. Les délimitations initiales au feutre permettent de détecter précocement une éventuelle extension ou de suivre l’involution des lésions. Le port d’une contention veineuse au décours immédiat de l’épisode est fondamental pour prévenir le lymphœdème et donc les récidives.
Quand hospitaliser ?
À la phase initiale, les principaux critères d’hospitalisation sont :
- la gravité du tableau général : altération de l’état général, fièvre élevée avec confusion, tachycardie, tachypnée, hypotension, oligurie, pâleur… ;
- les signes locaux de gravité : douleur locale intense, œdème majeur, bulles hémorragiques, purpura, nécrose focale…) ;
- le terrain : âge > 75 ans ou < 1 an, diabète déséquilibré, insuffisance cardiaque, obésité morbide, impossibilité de traitement ou surveillance à domicile, précarité.
L’hospitalisation secondaire, après la mise en route du traitement, se justifie en cas d’inefficacité de celui-ci : pas d’amélioration de la fièvre après 72 h ; extension franche du placard inflammatoire ou apparition de signes locaux de gravité ; complication ou décompensation d’une comorbidité.
Prévention des récidives, principale complication
Le taux de récidive est élevé : 12 % à 6 mois, 30 - 50 % à 3 ans. Le risque augmente en cas de persistance ou de réapparition des facteurs ayant favorisé le premier épisode. Ainsi, la prophylaxie des récidives comporte la prise en charge de la stase lymphatique et/ou veineuse (cf. recos sur la compression médicale dans le lymphœdème), le dépistage et le traitement de la porte d’entrée (plaies, intertrigo, dermatose sous-jacente), une bonne hygiène cutanée et la prise en charge des facteurs généraux (obésité notamment).
Une antibioprophylaxie est discutée chez les patients ayant plus de 2 épisodes par an malgré un bon contrôle des facteurs favorisants, ou si ceux-ci ne peuvent pas être contrôlés :
- benzylpénicilline G retard : 2,4 MUI IM toutes les 2 à 4 semaines ;
- pénicilline V (phénoxyméthylpénicilline) PO : 1 à 2 MUI par jour selon le poids en 2 prises.
La durée de traitement varie en fonction de l’évolution des facteurs de risque de récidive.
Antibiothérapie en cas de situations particulières.
- En cas de plaie par morsure animale :
- amoxicilline-acide clavulanique oral : 50 mg/kg/j d’amoxicilline sans dépasser 6 g par jour, et sans dépasser 375 mg par jour d’acide clavulanique, pendant 7 jours.
- Dans les situations suivantes, un avis spécialisé est recommandé :
- DHBNN liées aux soins ;
- exposition aquatique et marine ;
- injection septique (toxicomanie IV).
D’après : HAS, SPILF. Recommandation de bonne pratique. Choix et durées d’antibiothérapies : prise en charge des dermohypodermites bactériennes non nécrosantes (DHBNN) chez l’adulte. 12 juillet 2024.
HAS, SPILF, GPIP. Recommandation de bonne pratique. Choix et durées d’antibiothérapies : prise en charge des dermohypodermites bactériennes non nécrosantes (DHBNN) chez l’enfant.13 mai 2025.
Gillet Y, Lorrot M, Minodier P, et al. Antimicrobial treatment of skin and soft tissue infections. Infect Dis Now 2023;53(8S):104787.
CMIT. Item 155. Infections cutanéo-muqueuses et des phanères, bactériennes et mycosiques, de l’adulte et de l’enfant. ECN Pilly 2023.
Caumes E, Monsel G, Pourcher V. Érysipèle : sus à la porte d’entrée ! Rev Prat Med Gen 2017;31(982):407-9.
Urbina T, Chousterman B. Deux formes particulières : fasciite cervico-faciale et gangrène de Fournier. Rev Prat 2023;73(2):150-2.

 Encadrés
Encadrés