À l’heure où se concrétisent, dans notre pays, les premières mesures du 4e Plan national intitulé Stratégie autisme au sein des troubles du neurodéveloppement, certains termes qui définissent actuellement ce syndrome sont à replacer dans le contexte de nos pratiques médicales de diagnostic, de soins et d’accompagnement à l’autonomie.
Une sémiologie actualisée : de l’autisme infantile au « spectre de l’autisme »
Trois quarts de siècle ont passé, et pourtant l’autisme d’aujourd’hui est bien celui que décrivaient Kanner (1943) et Asperger (1944).1, 2 Les particularités comportementales apparaissant classiquement avant 3 ans peuvent être regroupées en deux dimensions :
– les troubles des interactions sociales (aloneness) et de la communication : l’enfant autiste semble solitaire, dans son monde. Il joue seul, on pourrait penser qu’il est sourd. Il réagit avec les personnes comme si elles étaient des objets. Son contact oculaire est particulier. Sa mimique est pauvre. Le partage émotionnel lui est difficile. Il ne parle pas ou, si son langage existe, sa fonction conversationnelle peut être fluctuante ;
– la rigidité du répertoire des actions et des pensées, celles-ci étant le plus souvent répétitives et autocentrées (sameness) : l’enfant autiste est attaché à l’« immuabi- lité dans son environnement ». Le moindre changement, les événements imprévisibles peuvent provoquer chez lui angoisse et agressivité. Ses activités, ses jeux se répètent. Lorsqu’il est seul ou avec les autres, l’enfant est animé de mouvements stéréotypés, battements, rotations ou balancements d’une partie ou de l’ensemble du corps. Dans cette deuxième dimension du syndrome sont maintenant intégrées les réactions atypiques et paradoxales aux stimulations dans toutes les modalités sensorielles.
Cette sémiologie initialement fondée sur l’observation de jeunes enfants (autisme infantile) et d’adolescents (syndrome d’Asperger) s’est affinée, enrichie et étendue à tous les âges de la vie.3 Ainsi ont été rassemblés les critères qualitatifs constituant la base pour poser le diagnostic selon les classifications internationales de référence appliquées en France par les médecins, conformément aux recommandations de la Haute Autorité de santé, la 10e version de la Classification internationale des maladies (CIM-10) depuis 2005,4 et la 5e version du Manuel diagnostique et statistique des troubles mentaux (DSM-5) depuis 20155 (fig. 1A).
Pour tenir compte de la grande diversité des situations cliniques et des évolutions différentielles possibles, des critères complémentaires ont été introduits : ils précisent d’une part le degré de sévérité de l’autisme selon trois niveaux d’aide requise, et d’autre part les comorbidités et facteurs aggravants : déficience intellectuelle, altération du langage, pathologie médicale ou génétique connue, facteurs environnementaux (fig. 1B).
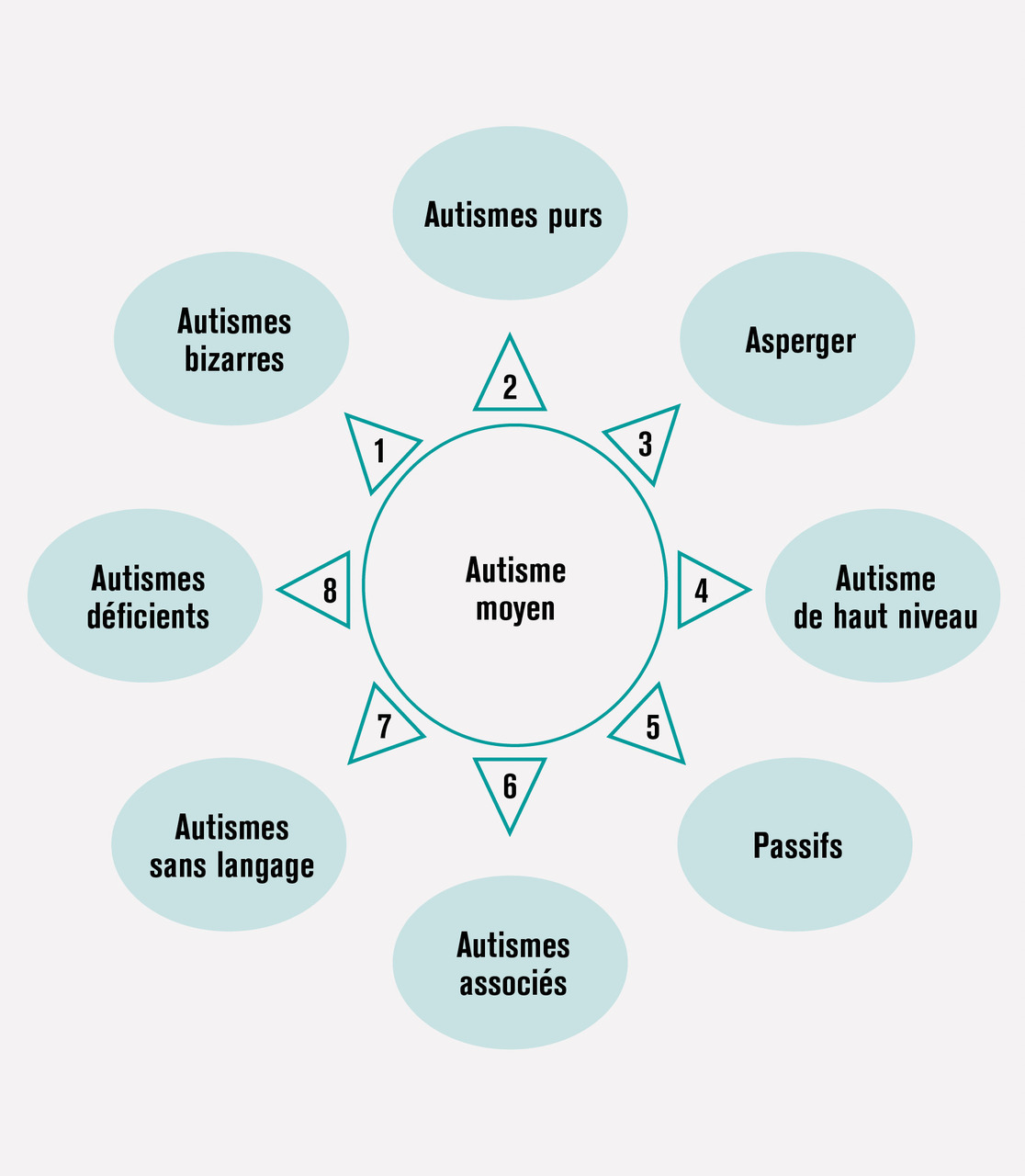
Les profils cliniques ainsi établis varient beaucoup d’une personne autiste à l’autre et de l’enfance à l’âge adulte : certaines personnes ont un autisme léger et « pur » sans troubles associés et sont parfois même douées de talents remarquables ;6 d’autres ont un autisme sévère, elles ne parlent pas et sont intellectuellement très déficientes ; leur situation peut être compliquée par des pathologies neurologiques associées, d’origine génétique connue7 ou non, épilepsie, troubles moteurs, maladies métaboliques par exemple.
Ainsi la notion d’autisme s’est élargie et nuancée pour en arriver à la notion d’un « spectre de l’autisme » qui est à l’origine de ce que les Anglo-Saxons ont appelé « autism spectrum disorder », en français « trouble du spectre de l’autisme », vie entière (fig. 2).
– les troubles des interactions sociales (aloneness) et de la communication : l’enfant autiste semble solitaire, dans son monde. Il joue seul, on pourrait penser qu’il est sourd. Il réagit avec les personnes comme si elles étaient des objets. Son contact oculaire est particulier. Sa mimique est pauvre. Le partage émotionnel lui est difficile. Il ne parle pas ou, si son langage existe, sa fonction conversationnelle peut être fluctuante ;
– la rigidité du répertoire des actions et des pensées, celles-ci étant le plus souvent répétitives et autocentrées (sameness) : l’enfant autiste est attaché à l’« immuabi- lité dans son environnement ». Le moindre changement, les événements imprévisibles peuvent provoquer chez lui angoisse et agressivité. Ses activités, ses jeux se répètent. Lorsqu’il est seul ou avec les autres, l’enfant est animé de mouvements stéréotypés, battements, rotations ou balancements d’une partie ou de l’ensemble du corps. Dans cette deuxième dimension du syndrome sont maintenant intégrées les réactions atypiques et paradoxales aux stimulations dans toutes les modalités sensorielles.
Cette sémiologie initialement fondée sur l’observation de jeunes enfants (autisme infantile) et d’adolescents (syndrome d’Asperger) s’est affinée, enrichie et étendue à tous les âges de la vie.3 Ainsi ont été rassemblés les critères qualitatifs constituant la base pour poser le diagnostic selon les classifications internationales de référence appliquées en France par les médecins, conformément aux recommandations de la Haute Autorité de santé, la 10e version de la Classification internationale des maladies (CIM-10) depuis 2005,4 et la 5e version du Manuel diagnostique et statistique des troubles mentaux (DSM-5) depuis 20155 (fig. 1A).
Pour tenir compte de la grande diversité des situations cliniques et des évolutions différentielles possibles, des critères complémentaires ont été introduits : ils précisent d’une part le degré de sévérité de l’autisme selon trois niveaux d’aide requise, et d’autre part les comorbidités et facteurs aggravants : déficience intellectuelle, altération du langage, pathologie médicale ou génétique connue, facteurs environnementaux (fig. 1B).
Les profils cliniques ainsi établis varient beaucoup d’une personne autiste à l’autre et de l’enfance à l’âge adulte : certaines personnes ont un autisme léger et « pur » sans troubles associés et sont parfois même douées de talents remarquables ;6 d’autres ont un autisme sévère, elles ne parlent pas et sont intellectuellement très déficientes ; leur situation peut être compliquée par des pathologies neurologiques associées, d’origine génétique connue7 ou non, épilepsie, troubles moteurs, maladies métaboliques par exemple.
Ainsi la notion d’autisme s’est élargie et nuancée pour en arriver à la notion d’un « spectre de l’autisme » qui est à l’origine de ce que les Anglo-Saxons ont appelé « autism spectrum disorder », en français « trouble du spectre de l’autisme », vie entière (fig. 2).
Une véritable « dyspraxie sociale »
Au sein de cette grande diversité de formes cliniques, toutes les personnes atteintes d’autisme ont des traits communs témoignant d’une véritable dyspraxie sociale :
– une relation empathique atypique, avec une certaine maladresse sociale et une manière inhabituelle, unilatérale, voire « intrusive », d’entrer en relation avec autrui ;
– le langage peut être absent ou réduit : quand il est présent, il est parfois très riche et précis, son contenu peut être imprévu avec, de plus, de l’écholalie, des inversions pronominales, des néologismes ;
– le répertoire d’expressions émotionnelles est souvent réduit ou inattendu ;
– le trouble affectant la représentation des intentions d’autrui induit des malentendus dans la vie au quotidien ;
– les centres d’intérêt sont souvent personnels, spécifiques, inhabituels ;
– une hyper- ou une hypo-sensibilité aux stimulus tactiles, auditifs ou visuels entraîne des réactions inhabituelles, parfois mal comprises par l’entourage ; il en est de même pour les réactions aux sensations olfactives, de chaleur, de froid et/ou de douleur.
D’autres caractéristiques non spécifiques communément associées sont l’anxiété, les troubles du sommeil, les troubles du comportement alimentaire (parfois source de troubles gastro-intestinaux), les violents accès de colère et les comportements d’automutilation.
– une relation empathique atypique, avec une certaine maladresse sociale et une manière inhabituelle, unilatérale, voire « intrusive », d’entrer en relation avec autrui ;
– le langage peut être absent ou réduit : quand il est présent, il est parfois très riche et précis, son contenu peut être imprévu avec, de plus, de l’écholalie, des inversions pronominales, des néologismes ;
– le répertoire d’expressions émotionnelles est souvent réduit ou inattendu ;
– le trouble affectant la représentation des intentions d’autrui induit des malentendus dans la vie au quotidien ;
– les centres d’intérêt sont souvent personnels, spécifiques, inhabituels ;
– une hyper- ou une hypo-sensibilité aux stimulus tactiles, auditifs ou visuels entraîne des réactions inhabituelles, parfois mal comprises par l’entourage ; il en est de même pour les réactions aux sensations olfactives, de chaleur, de froid et/ou de douleur.
D’autres caractéristiques non spécifiques communément associées sont l’anxiété, les troubles du sommeil, les troubles du comportement alimentaire (parfois source de troubles gastro-intestinaux), les violents accès de colère et les comportements d’automutilation.
L’autisme au sein des troubles du neurodéveloppement
Leo Kanner et Hans Asperger avaient emprunté le terme « autisme » à la sémiologie de la psychose chez l’adulte. Ainsi, l’autisme infantile s’est-il trouvé, en référence à la schizophrénie, inscrit au chapitre des « Psychoses de l’enfant » avec un modèle explicatif principalement psychogénique, suggérant le rôle pathogène de la mère. Il s’en est suivi une approche thérapeutique majoritairement psychanalytique pendant près d’un demi-siècle en France.
Lorsque dans les années 1980 la terminologie de « troubles globaux du développement » est apparue dans les classifications américaines, un débat international sur la nature de l’autisme s’est instauré, donnant progressivement corps aux conceptions neurobiologiques et aux recherches sur les mécanismes nerveux qui pouvaient sous-tendre les troubles de la communication et de l’adaptation dans l’autisme.
À ce jour, les recherches cliniques et neurobiologiques confortent l’hypothèse selon laquelle l’autisme serait lié à des anomalies, très probablement anténatales,8 du développement et du fonctionnement de base de réseaux nerveux, dits du « cerveau social », impliqués dans les ajustements réciproques et la communication.9, 10
Cette approche clinique neurodéveloppementale modifie considérablement les conceptions et les pratiques cliniques, en particulier à deux moments clés, celui du repérage puis celui de la confirmation du diagnostic menant à l’identification des besoins spécifiques de l’enfant et de sa famille :11
– au moment du repérage, l’autisme peut ressembler à d’autres troubles du développement. Les premiers signaux d’alerte détectés par les parents et le médecin de famille (1re ligne), surtout si l’enfant a moins de 2 ans, vont déclencher un premier bilan « global » du développement, à la recherche de retards ou de décalages dans les acquisitions psychomotrices, de troubles sensoriels ou de particularités de l’attention ou de la communication. En effet, l’autisme à cet âge peut être confondu avec d’autres pathologies pouvant altérer de façon similaire les comportements sociaux du nourrisson (par exemple les troubles de l’audition et de la vision, le retard du langage ou les pathologies du développement moteur) ;
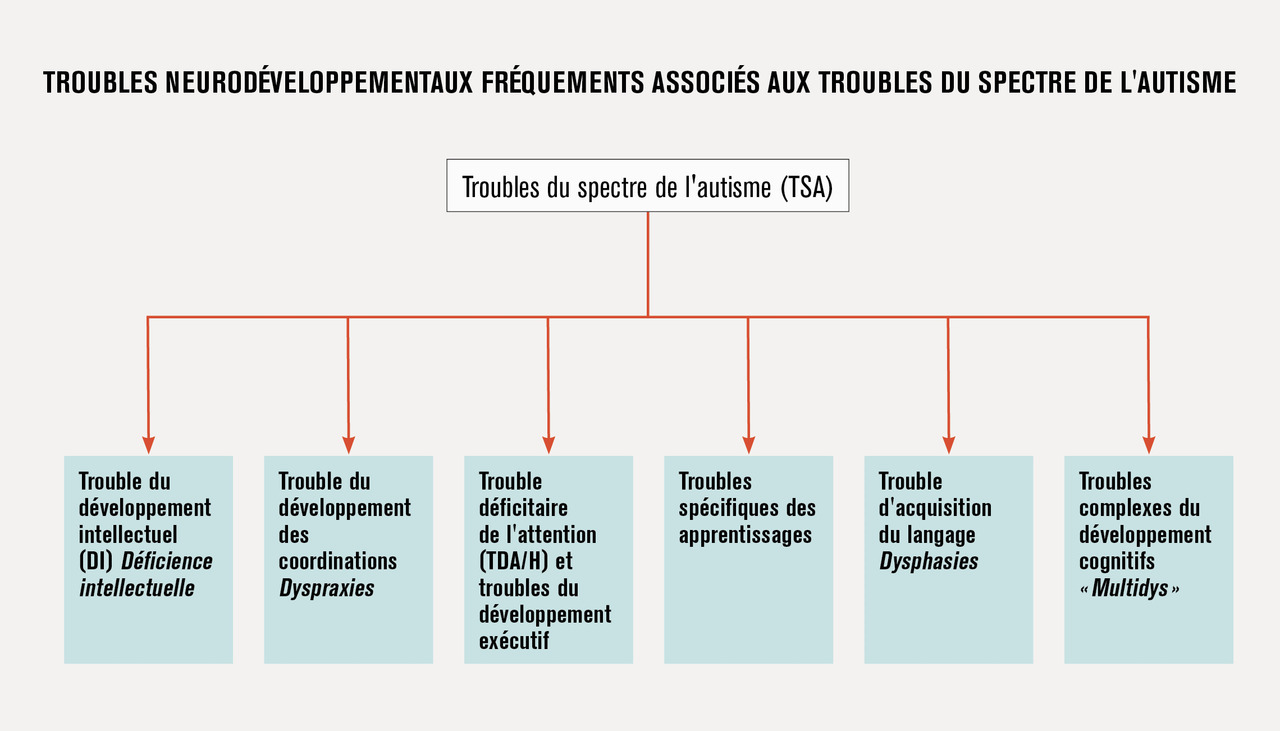
– ensuite, au moment du diagnostic, l’équipe pluridis- ciplinaire dite de 2e ligne se charge de préciser le diagnostic d’autisme et d’identifier de manière formelle les fréquentes comorbidités. En effet, l’autisme est très souvent associé aux autres troubles du neurodéveloppement : dans 40 à 70 % des cas au trouble déficitaire de l’attention, dans 30 à 50 % des cas à une déficience intellectuelle. Dans 20 % des cas, l’autisme est associé à l’épilepsie. Ces constats (fig. 3) mèneront à établir un programme de soins et d’accompagnement et un suivi coordonné spécifiquement adapté.12
Enfin et sans attendre, les interventions personnalisées et ciblées seront mises en place. Elles auront pour but de relancer la dynamique du neurodéveloppement aux cours d’exercices ludiques activant le fonctionnement des réseaux cérébraux de la communication sociale (on pourrait parler de « physiothérapie » du cerveau social) sur la base de différentes approches neurofonctionnelles, cognitives et comportementales intégrées telles que décrites et recommandées par la HAS en 2012.13
Lorsque dans les années 1980 la terminologie de « troubles globaux du développement » est apparue dans les classifications américaines, un débat international sur la nature de l’autisme s’est instauré, donnant progressivement corps aux conceptions neurobiologiques et aux recherches sur les mécanismes nerveux qui pouvaient sous-tendre les troubles de la communication et de l’adaptation dans l’autisme.
À ce jour, les recherches cliniques et neurobiologiques confortent l’hypothèse selon laquelle l’autisme serait lié à des anomalies, très probablement anténatales,8 du développement et du fonctionnement de base de réseaux nerveux, dits du « cerveau social », impliqués dans les ajustements réciproques et la communication.9, 10
Cette approche clinique neurodéveloppementale modifie considérablement les conceptions et les pratiques cliniques, en particulier à deux moments clés, celui du repérage puis celui de la confirmation du diagnostic menant à l’identification des besoins spécifiques de l’enfant et de sa famille :11
– au moment du repérage, l’autisme peut ressembler à d’autres troubles du développement. Les premiers signaux d’alerte détectés par les parents et le médecin de famille (1re ligne), surtout si l’enfant a moins de 2 ans, vont déclencher un premier bilan « global » du développement, à la recherche de retards ou de décalages dans les acquisitions psychomotrices, de troubles sensoriels ou de particularités de l’attention ou de la communication. En effet, l’autisme à cet âge peut être confondu avec d’autres pathologies pouvant altérer de façon similaire les comportements sociaux du nourrisson (par exemple les troubles de l’audition et de la vision, le retard du langage ou les pathologies du développement moteur) ;
– ensuite, au moment du diagnostic, l’équipe pluridis- ciplinaire dite de 2e ligne se charge de préciser le diagnostic d’autisme et d’identifier de manière formelle les fréquentes comorbidités. En effet, l’autisme est très souvent associé aux autres troubles du neurodéveloppement : dans 40 à 70 % des cas au trouble déficitaire de l’attention, dans 30 à 50 % des cas à une déficience intellectuelle. Dans 20 % des cas, l’autisme est associé à l’épilepsie. Ces constats (fig. 3) mèneront à établir un programme de soins et d’accompagnement et un suivi coordonné spécifiquement adapté.12
Enfin et sans attendre, les interventions personnalisées et ciblées seront mises en place. Elles auront pour but de relancer la dynamique du neurodéveloppement aux cours d’exercices ludiques activant le fonctionnement des réseaux cérébraux de la communication sociale (on pourrait parler de « physiothérapie » du cerveau social) sur la base de différentes approches neurofonctionnelles, cognitives et comportementales intégrées telles que décrites et recommandées par la HAS en 2012.13
L’autisme, un handicap qui relève de la réponse accompagnée
L’autisme et les troubles du neurodéveloppement constituent un enjeu majeur de santé publique.
« … Un point est commun à l’ensemble de ces handicaps : la nécessité d’un accompagnement et d’interventions sociales, médico-sociales et sanitaires qui exigent la coordination d’une pluralité d’acteurs et institutions » (C. Compagnon 2018). 11
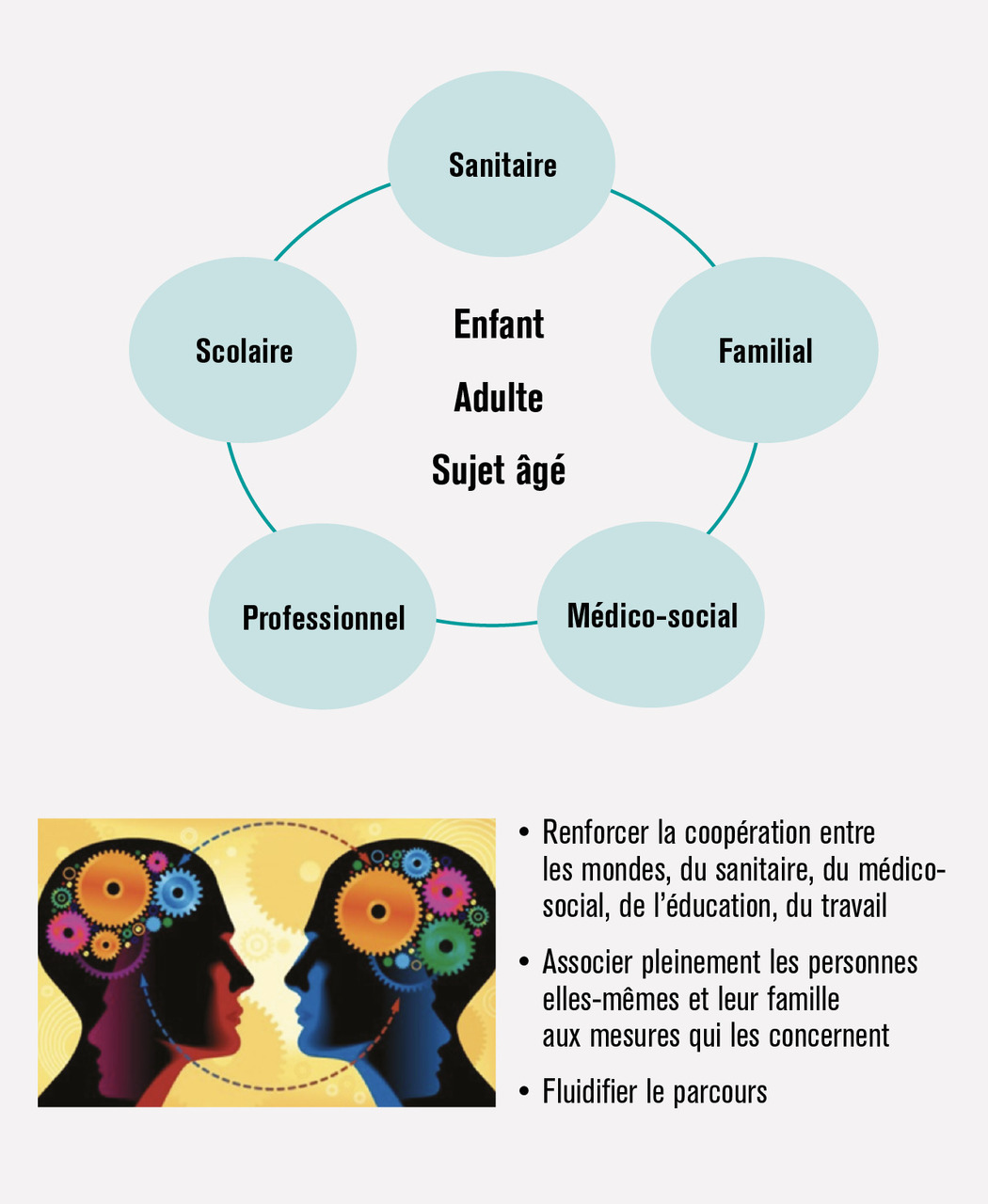
À ce jour, l’autisme ne se conçoit plus comme une maladie relevant de l’expertise quasi exclusive des pédopsychiatres et nécessitant des pratiques de soins « hospitalo-centrées », mais comme un handicap lié à un trouble du neurodéveloppement pour lequel vont se déployer des parcours de soins et d’accompagnement vers l’autonomie dans une logique d’inclusion et de participation sociale.
Pour les plus petits (18 mois à 3 ans) par exemple, des dispositifs très précoces, type services d’éducation spécialisés et de soins à domicile (SESSAD), sont expérimentés pour réaliser la majorité, voire la totalité, des interventions pluridisciplinaires au domicile de l’enfant en favorisant par ailleurs l’accès à la crèche puis à l’école maternelle. La scolarisation, l’accès au sport, aux loisirs, à la culture sont des priorités. Plus tard, pour l’adulte, l’hébergement, le travail adapté et la vie dans la cité sont de véritables enjeux. L’organisation des services sanitaires et médico-sociaux du territoire vient en soutien pour l’inclusion des jeunes et des adultes (fig. 4).
« … Un point est commun à l’ensemble de ces handicaps : la nécessité d’un accompagnement et d’interventions sociales, médico-sociales et sanitaires qui exigent la coordination d’une pluralité d’acteurs et institutions » (C. Compagnon 2018). 11
À ce jour, l’autisme ne se conçoit plus comme une maladie relevant de l’expertise quasi exclusive des pédopsychiatres et nécessitant des pratiques de soins « hospitalo-centrées », mais comme un handicap lié à un trouble du neurodéveloppement pour lequel vont se déployer des parcours de soins et d’accompagnement vers l’autonomie dans une logique d’inclusion et de participation sociale.
Pour les plus petits (18 mois à 3 ans) par exemple, des dispositifs très précoces, type services d’éducation spécialisés et de soins à domicile (SESSAD), sont expérimentés pour réaliser la majorité, voire la totalité, des interventions pluridisciplinaires au domicile de l’enfant en favorisant par ailleurs l’accès à la crèche puis à l’école maternelle. La scolarisation, l’accès au sport, aux loisirs, à la culture sont des priorités. Plus tard, pour l’adulte, l’hébergement, le travail adapté et la vie dans la cité sont de véritables enjeux. L’organisation des services sanitaires et médico-sociaux du territoire vient en soutien pour l’inclusion des jeunes et des adultes (fig. 4).
Une stratégie nationale de formation
Le médecin qui repère, diagnostique et prescrit est un acteur majeur de ce système, auprès de la famille, de la détection au suivi sur le long terme. C’est pourquoi un véritable plan de formation des professionnels de santé, ainsi que des professionnels de l’éducation et des travailleurs sociaux sous-tend la mise en œuvre d’une stratégie nationale dans ce domaine prioritaire de santé publique.
Références
1. Kanner L. Autistic disturbances of affective contact. Nervous Child 1943;2:217-50.
2. Asperger H. Die Autistiechen psychopathen im kindesalter. Archiv Psychiatr Nervenkrankheinten 1944;117:76-136.
3. Barthélémy C, Bonnet-Brilhault F. L’autisme : de l’enfance à l’âge adulte. Paris, Lavoisier, 2012.
4. Organisation mondiale de la santé CIM10/ICD10 10e révision de la Classification internationale des troubles mentaux et des troubles du comportement. Tr. fr. Genève, OMS. Paris: Masson, 1993.
5. American Psychiatric association, DSM5, Diagnostic and statistical manual of mental disorders. 5th Ed. Washington, 2013. Tr.fr. Paris : Elsevier Masson, 2015.
6. Mirkovic B, Pinabel F, Cohen D. Quand évoquer le syndrome d’Asperger chez l’enfant, l’adolescent et le jeune adulte ? Rev Prat 2016;66:83-9.
7. Ducloy M, Tabet AC, Bouvard M, Bourgeron T, Delorme R. Autisme : une maladie génétique hétérogène. Rev Prat 2015;65:1179-82.
8. Courchesne E, Pramparo T, Gazestani VH, Lombardo MV, Pierce K, Lewis NE. The ASD living biology: from cell proliferation to clinical phenotype. Mol Psychiatry 2019;24:88-107.
9. Saitovitch A, Popa T, Lemaitre H, et al. Tuning eye-gaze perception by transitory STS inhibition. Cereb Cortex 2016;26:2823-31.
10. Robertson CE, Baron-Cohen S. Sensory perception in autism. Nat Rev Neurosci 2017;18:671-84.
11. Secrétariat d’État chargé des Personnes handicapées. Stratégie nationale pour l’autisme au sein des troubles du neurodéveloppement, 2018. http://bit.ly/2YK1yl2
12. Haute Autorité de santé. Trouble du spectre de l’autisme. Des signes d’alerte à la consultation dédiée en soins primaires. Recommandation de bonne pratique, HAS 2018. http://bit.ly/2Y0ccqy
13. Haute Autorité de santé. Autisme et autres troubles envahissants du développement : interventions éducatives et thérapeutiques coordonnées chez l’enfant et l’adolescent. Recommandation de bonne pratique, HAS 2012. http://bit.ly/2XEJqwu
2. Asperger H. Die Autistiechen psychopathen im kindesalter. Archiv Psychiatr Nervenkrankheinten 1944;117:76-136.
3. Barthélémy C, Bonnet-Brilhault F. L’autisme : de l’enfance à l’âge adulte. Paris, Lavoisier, 2012.
4. Organisation mondiale de la santé CIM10/ICD10 10e révision de la Classification internationale des troubles mentaux et des troubles du comportement. Tr. fr. Genève, OMS. Paris: Masson, 1993.
5. American Psychiatric association, DSM5, Diagnostic and statistical manual of mental disorders. 5th Ed. Washington, 2013. Tr.fr. Paris : Elsevier Masson, 2015.
6. Mirkovic B, Pinabel F, Cohen D. Quand évoquer le syndrome d’Asperger chez l’enfant, l’adolescent et le jeune adulte ? Rev Prat 2016;66:83-9.
7. Ducloy M, Tabet AC, Bouvard M, Bourgeron T, Delorme R. Autisme : une maladie génétique hétérogène. Rev Prat 2015;65:1179-82.
8. Courchesne E, Pramparo T, Gazestani VH, Lombardo MV, Pierce K, Lewis NE. The ASD living biology: from cell proliferation to clinical phenotype. Mol Psychiatry 2019;24:88-107.
9. Saitovitch A, Popa T, Lemaitre H, et al. Tuning eye-gaze perception by transitory STS inhibition. Cereb Cortex 2016;26:2823-31.
10. Robertson CE, Baron-Cohen S. Sensory perception in autism. Nat Rev Neurosci 2017;18:671-84.
11. Secrétariat d’État chargé des Personnes handicapées. Stratégie nationale pour l’autisme au sein des troubles du neurodéveloppement, 2018. http://bit.ly/2YK1yl2
12. Haute Autorité de santé. Trouble du spectre de l’autisme. Des signes d’alerte à la consultation dédiée en soins primaires. Recommandation de bonne pratique, HAS 2018. http://bit.ly/2Y0ccqy
13. Haute Autorité de santé. Autisme et autres troubles envahissants du développement : interventions éducatives et thérapeutiques coordonnées chez l’enfant et l’adolescent. Recommandation de bonne pratique, HAS 2012. http://bit.ly/2XEJqwu
Une question, un commentaire ?