Dans la littérature récente, très peu d’articles sont consacrés à ces manifestations cutanées : quelques études en Chine et en Italie sur des urticaires et autres dermatoses, mais en très petit nombre… Pour le SNDV, tous ces cas (documentés avec des photos) feront l’objet d’une publication scientifique en règle (en cours) et d’un communiqué destiné en premier lieu aux confrères de ville, mais aussi à la population afin que les patients se rapprochent de leur médecin.
Des lésions polymorphes
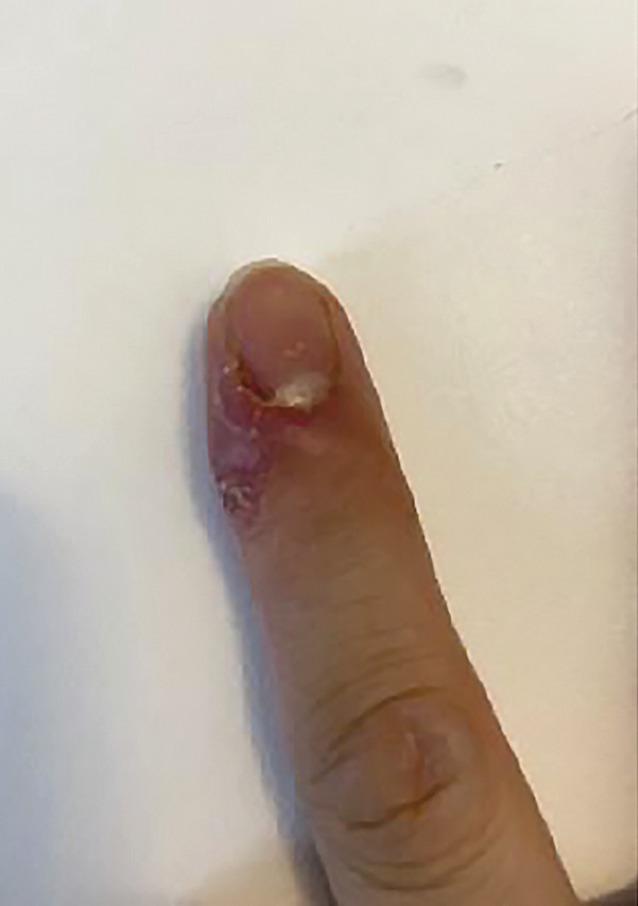
Lésions vasculaires : pseudo-engelures (surtout chez des adolescents ou des jeunes adultes, douloureuses), purpuras, lésions nécrotiques des extrémités (1 cas publié dans le NEJM associé à un syndrome des antiphospholipides), vascularites des membres inférieurs se manifestant soit par un purpura, soit par des lésions pseudo-Kaposi (plaques papuleuses violacées de diverses tailles)
Réactions immunologiques : éruptions urticariennes, pseudovaricelleuse (chez des sujets ayant eu la varicelle), érythème noueux, photosensibilisation, rash sur le visage, réactivation de maladies auto-immunes, atteinte des muqueuses (lésions aphtoïdes).
Exacerbations de pathologies sous-jacentes ou anciennes : acné, rosacée, eczéma, où le stress du confinement peut aussi jouer un rôle.
Autres dermatoses difficiles à classer : érythèmes polymorphes, éruptions lichéniennes, bulles isolées douloureuses à type d’ampoules au niveau des pieds.
Réactions sur des sites d’injection de fillers. Granulomes survenant plusieurs semaines, mois ou même années, après injections d’acide hyaluronique dans les rides du visage (faisant penser aux inflammations de cicatrices anciennes dans la sarcoïdose), contre-indiquant cette pratique pendant plusieurs mois.
D’autres lésions sont possibles chez des patients pour la plupart asymptomatiques mais ayant dans leur entourage un sujet potentiellement contaminant.
Engelures… hors saison
C’est surtout le nombre important de ces pseudo-engelures survenant en début de pandémie chez des adolescents ou des adultes jeunes, rapporté par des dermatologues de toute la France qui nous a alertés.
Les vraies engelures surviennent par temps frais et humide (5 °C, alors que ce début avril est quasi estival) et surtout chez des patients aux antécédents vasculaires ou traités par des médicaments type bêtabloquants… Parfois ces lésions ont été confondues avec un eczéma (surtout sur les mains, irritées par les gels hydro-alcooliques et les savons de mauvaise qualité) et aggravées par les dermocorticoïdes.
Ces manifestations semblent souvent isolées, sans fièvre ni autre symptôme de l’atteinte virale.
La plupart des « pseudo-engelures » ont guéri spontanément en une quinzaine de jours et la majorité des patients n’ont pas eu d’autres symptômes de la maladie.
C’est pour cela que beaucoup d’hospitaliers ont été sceptiques au départ car ils n’en voyaient pas chez des malades gravement atteints et hospitalisés.
Incriminer le Covid ?
Peu de lésions ont pu être biopsiées, en raison du grand nombre de consultations à distance et aussi de leur caractère temporaire. Mais nos confrères qui ont colligé tous ces cas travaillent en vue de publier un article de référence sur la sémiologie.
Les lésions de vasculite retrouvées cliniquement et parfois à l’histologie (quand la biopsie était possible) semblent dues à l’affinité de ce virus pour l’endothélium vasculaire. L’inflammation au niveau des lésions cutanées est une constante. La meilleure compréhension de ces phénomènes via l’analyse sémiologique et histologique pourrait orienter la recherche de traitements vers des cibles spécifiques (vasculaires, immunologiques, par exemple).
Quelques publications commencent à sortir aux États-Unis et en Europe. Rappelons que la peau, fenêtre de notre organisme, est un organe essentiel en immunologie. Bien l’examiner peut être riche d’enseignements. On peut citer de nombreux exemples comme le lupus, la sarcoïdose, et même les Kaposi associés au VIH… Nombre de réactions et de « tempêtes cytokiniques » commencent dans la peau.
Dommages collatéraux…
Des réactions médicamenteuses (rashs, éruptions fugaces) à des antibiotiques prescrits à tort ont été décrites.
Attention à la mauvaise utilisation des dermocorticoïdes (quand on ne connaît pas la cause d’une dermatose, on évite de prescrire une crème à la cortisone).
Conduite à tenir
Surtout rassurer en cas de pseudo- engelures car les formes de Covid observées par les dermatologues étaient plutôt bénignes.
Il est crucial de considérer ces patients comme contagieux et d’imposer un confinement strict et une distanciation même dans la famille.
La publication de nombreux articles dans le monde entier nous fera avancer sur la connaissance du virus, la pathogénie des manifestations dermatologiques et les pistes thérapeutiques.
L’hydroxychloroquine fait couler beaucoup d’encre. Les dermatologues (et les rhumatologues) en prescrivent depuis des décennies. Nous l’utilisons dans les lupus et pour les lucites sévères, or dans les dermatoses semblant associées au Covid, on note des photosensibilisations. À nous aussi de démêler l’écheveau
C,* étude des lésions cutanées du SARS-CoV-2 : ni gravité ni contagiosité !
Parmi les 113 cas rapportés, les lésions les plus fréquentes sont à type d’engelures, avec 84 patients, 36 hommes, 48 femmes, âgés de 9 à 67 ans (en moyenne 30 ans) ; 17 ont déjà eu des engelures ou un Raynaud, et dans seulement 6 cas, on trouve une exposition au froid les jours précédents. Un peu moins de la moitié n’ont eu aucun signe associé. Pour les 45 autres, pas de gravité (aucune hospitalisation) et dans la majorité des cas : manifestations isolées (asthénie et/ou toux le plus souvent). Un seul patient a eu une anosmie. Ces signes étaient dans la majorité des cas antérieurs aux engelures (8 à 15 jours auparavant) et avaient alors le plus souvent régressé. Dix patients rapportaient une contamination possible par le SARS-CoV-2 dans les 2-3 semaines qui précédaient.
L’évolution a été souvent favorable, soit spontanément, soit avec application de topiques cicatrisants ou de dermocorticoïdes. Chez 32 patients, une PCR nasopharyngée a été réalisée (si signes cliniques) dont les résultats, pour 18, sont négatifs.
Aucun argument en faveur d’une contagiosité potentielle de ces patients !
* NDLR : communiqué de la Société française de dermatologie, 16 avril 2020.
https://bit.ly/2Xy2J9i
– Zhang Y, Cao W, Xiao M, et al. Clinical and coagulation characteristics of 7 patients with critical COVID-2019 pneumonia and acro-ischemia 2020;41:E006. https://bit.ly/3b8rA7x
– Zhang JJ, Dong X, Cao YY, et al. Clinical characteristics of 140 patients infected with SARS-CoV-2 in Wuhan, China. Allergy 2020. https://bit.ly/3b7fsUx
Une question, un commentaire ?

 Encadrés
Encadrés