L’Organisation mondiale de la santé (OMS) définit la prématurité comme une naissance survenant avant 37 semaines d’aménorrhée (SA) révolues, le terme de la grossesse étant estimé à partir de la date du premier jour des dernières règles et/ou à l’aide d’une échographie réalisée au cours du premier trimestre de grossesse. Selon le terme de naissance, la prématurité est dite tardive (naissance entre 34 et 36 SA révolues), modérée (32 à 33 SA), grande (28 à 31 SA), très grande (avant 28 SA)1,voire extrême (avant 26 SA).
L’âge réel, ou âge post-natal, est le délai écoulé depuis la naissance de l’enfant. L’âge corrigé prend en compte la somme de l’âge gestationnel et de l’âge post-natal. L’âge corrigé correspond donc à l’âge qu’aurait l’enfant s’il était né à 41 SA.
Prévalence de la prématurité variable selon la durée de la grossesse
D’après les estimations les plus récentes, la prématurité (avant 37 SA) représentait 9,9 % (intervalle de confiance à 95 % [IC 95 %] : 9,1 - 11,2) des naissances vivantes dans le monde en 2020, soit environ 13,4 millions de naissances par an. Il existe de fortes disparités régionales. Les zones géographiques avec la prévalence la plus élevée étaient l’Asie du Sud (13,2 % ; IC 95 % : 10,8 - 16,6) et l’Afrique subsaharienne (10,1 % ; IC 95 % : 8,6 - 12,7).1
En France, le taux de prématurité (avant 37 SA) était de 7 % (IC 95 % : 6,6 - 7,5) parmi les naissances vivantes en 2021 et celui de grande prématurité (avant 32 SA) d’environ 1,2 %.2 Le taux de prématurité est très différent entre les grossesses uniques (5,5 %) et les grossesses multiples (52,6 %).
Trois grandes catégories étiologiques de prématurité
Plusieurs classifications étiologiques de prématurité ont été proposées.3,4
L’une d’elles décrit différentes catégories mutuellement exclusives : travail spontané à membranes intactes, rupture prématurée des membranes avant travail, infection, hémorragie, pathologies hypertensives de la grossesse et ses complications (prééclampsie, éclampsie, HELLP syndrome [Hemolysis, Elevated Liver enzymes, Low Platelet count]), retard de croissance intra-utérin, mauvaise tolérance fœtale (par exemple, anomalies du rythme cardiaque fœtal), autres causes (malformations congénitales, causes maternelles non directement liées à la grossesse). Ces catégories peuvent elles-mêmes être regroupées en causes infectieuses/inflammatoires, vasculaires et autres. Chaque catégorie est associée à des facteurs de risque spécifiques. Leur impact pour l’enfant prématuré est également variable, concernant les comorbidités néonatales,5 comme le devenir à long terme.
Décisions anténatales en cas d’extrême prématurité
L’OMS définit le « seuil de viabilité » à un âge gestationnel supérieur ou égal à 22 SA et/ou un poids de naissance minimal de 500 g.
Dans les pays à haut niveau de soins, sauf situations particulières, les enfants naissant à partir de 26 SA bénéficient d’une prise en charge active, incluant entre autres des manœuvres de réanimation à la naissance si nécessaire.
Les décisions vis-à-vis des enfants nés avant 26 SA sont variables selon les pays, voire selon les équipes d’un même pays.6,7 En France, avant 26 SA, la décision de prise en charge active ou palliative de l’enfant est discutée au cas par cas, prenant en compte différents facteurs pronostiques8 et impliquant idéalement les équipes obstétrico-pédiatriques et les familles.
Survie selon l’âge gestationnel
Le risque de décès en période néonatale est fortement lié à l’âge gestationnel de naissance.
Les principaux facteurs de risque de décès en période néonatale sont :
- un âge gestationnel de naissance faible ;
- un petit poids de naissance (retard de croissance intra-utérin) ;
- l’absence d’administration de corticothérapie anténatale à visée maturative.
Le taux de décès en période néonatale est plus élevé chez les garçons. Le lieu de naissance (inborn/outborn)* et le caractère unique ou multiple de la grossesse sont des facteurs pronostiques plus discutés.
En cas d’extrême prématurité, la décision anténatale quant à la prise en charge proposée à l’enfant (active ou palliative) est également déterminante sur la survie ultérieure.
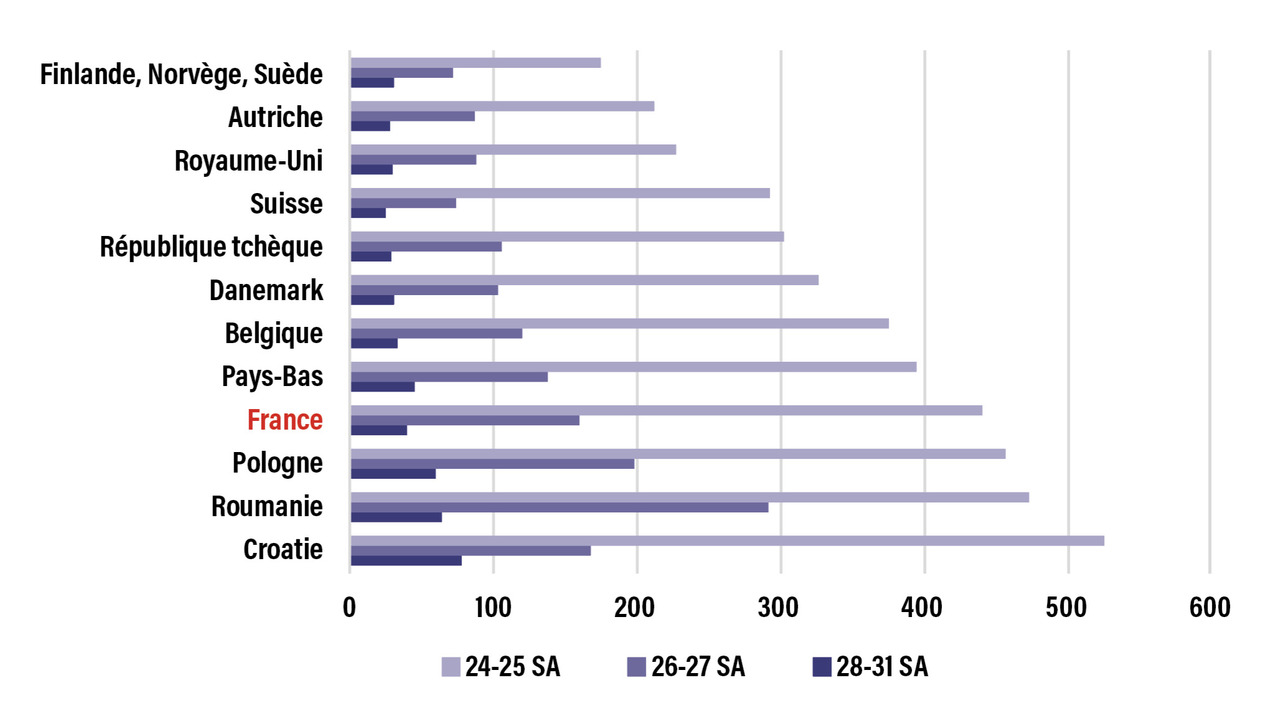
En France, les données les plus récentes à l’échelle nationale datent de 2020 (tableau). Les taux de survie (enfants sortis vivants de l’hôpital) étaient de 0 % pour les enfants nés vivants à 22 SA, 47 % à 24 SA, 80 % à 26 SA, 92 % à 28 SA à 97 % à 31 SA.9 En l’espace d’une décennie, les taux de survie en France ont fortement augmenté pour les enfants nés à 23 - 24 SA, et de façon moindre pour ceux nés entre 25 SA et 28 SA. Ils restent cependant inférieurs aux taux de survie rapportés dans plusieurs autres pays d’Europe (figure) et d’Amérique du Nord.10
Principales complications néonatales de la prématurité
Les complications sévères de la prématurité en période néonatale sont les suivantes :
- cardiorespiratoires (maladie des membranes hyalines, hémorragie pulmonaire en lien avec une persistance du canal artériel, dysplasie bronchopulmonaire avec ou sans hypertension artérielle pulmonaire) ;
- digestives (entérocolite ulcéronécrosante) ;
- infectieuses (infection néonatale bactérienne précoce, infection secondaire) ;
- neurologiques (hémorragies intraventriculaires avec dilatation ventriculaire et/ou atteinte parenchymateuse, leucomalacies périventriculaires) ;
- neurosensorielles (rétinopathie du prématuré, surdité).
Prévention de la prématurité et mesures anténatales pour en limiter les conséquences
Les principaux facteurs de risque de prématurité sont :
- un âge maternel jeune (moins de 18 ans, associé à la prématurité spontanée) ou élevé (supérieur ou égal à 35 ans, associé à la prématurité induite) ;
- l’obésité (associée à la prématurité induite) ;
- une malformation utérine congénitale ;
- une vulnérabilité socio-économique ;
- le tabagisme ;
- un antécédent d’interruption chirurgicale de grossesse ;
- un antécédent d’accouchement prématuré ;
- un intervalle entre deux grossesses court, en particulier lorsque l’intervalle entre naissance et conception est inférieur à six mois ;
- une vaginose bactérienne ;
- une grossesse obtenue par fécondation in vitro ;
- une grossesse multiple.11
En population générale, la seule mesure permettant de réduire le risque de prématurité est le sevrage tabagique. Selon les facteurs de risque de chaque femme, différentes mesures prophylactiques peuvent être proposées. Leurs indications ont été précisées par le Collège national des gynécologues et obstétriciens français : traitements par progestatifs et/ou cerclage du col utérin en prévention de la prématurité spontanée,12 aspirine en prévention de la prééclampsie.13 Lorsque le risque d’accouchement prématuré est avéré, deux mesures sont recommandées : l’administration anténatale d’une cure de corticoïdes pour toutes les patientes à risque d’accouchement prématuré avant 34 SA et de sulfate de magnésium en cas d’accouchement imminent avant 32 SA.12
2. Enquête nationale périnatale - Rapport 2021.https://urls.fr/XF3c4w
3. Gagliardi L, Rusconi F, Da Frè M, et al. Pregnancy disorders leading to very preterm birth influence neonatal outcomes: Results of the population-based ACTION cohort study. Pediatr Res 2013;73(6):794‑801.
4. Villar J, Papageorghiou AT, Knight HE, et al. The preterm birth syndrome: A prototype phenotypic classification. Am J Obstet Gynecol 2012;206(2):119‑23.
5. Delorme P, Goffinet F, Ancel PY, et al. Cause of preterm birth as a prognostic factor for mortality. Obstet Gynecol 2016;127(1):40‑8.
6. Ancel PY, Goffinet F, EPIPAGE-2 Writing Group, et al. Survival and morbidity of preterm children born at 22 through 34 weeks’ gestation in France in 2011: Results of the EPIPAGE-2 Cohort Study. JAMA Pediatr 2015;169(3):230‑8.
7. Diguisto C, Goffinet F, Lorthe E, et al. Providing active antenatal care depends on the place of birth for extremely preterm births: The EPIPAGE 2 cohort study. Arch Dis Child Fetal Neonatal Ed 2017;102(6):F476‑82.
8. Ancel PY, Breart G, Bruel H, et al. Propositions for perinatal care at extremely low gestational ages - Working group on « extremely low gestational ages » for SFMP, CNGOF, and SFN. Gynecol Obstet Fertil Senol 2020;48(12):850‑7.
9. Butler V, Gaulard L, Sartorius V, et al. Trends in the survival of very preterm infants between 2011 and 2020 in France. Arch Dis Child Fetal Neonatal 2025;110(4):388-94.
10. Sartorius V, Philibert M, Klungsoyr K, et al. Neonatal mortality disparities by gestational age in European countries. JAMA Netw Open 2024;7(8):e2424226.
11. Torchin H, Ancel PY, Jarreau PH, et al. Épidémiologie de la prématurité : prévalence, évolution, devenir des enfants. J Gynecol Obstet Biol Reprod 2015;(44)8:723-31.
12. Sentilhes L, Senat MV, Ancel PY, et al. Prevention of spontaneous preterm birth: Guidelines for clinical practice from the French College of Gynaecologists and Obstetricians (CNGOF). Eur J Obstet Gynecol 2016;210:217‑24.
13. Sentilhes L, Schmitz T, Arthuis C, et al. Preeclampsia: Guidelines for clinical practice from the French College of Obstetricians and Gynecologists. Gynecol Obstet Fertil Senol 2024;52(1):3‑44.
Dans cet article
- Prévalence de la prématurité variable selon la durée de la grossesse
- Trois grandes catégories étiologiques de prématurité
- Décisions anténatales en cas d’extrême prématurité
- Survie selon l’âge gestationnel
- Principales complications néonatales de la prématurité
- Prévention de la prématurité et mesures anténatales pour en limiter les conséquences