La pseudopolyarthrite rhizomélique (PPR) se manifeste par des douleurs au niveau de la ceinture scapulaire et pelvienne et une raideur marquée le matin. C’est, après la polyarthrite rhumatoïde, la maladie rhumatismale inflammatoire la plus fréquente chez les seniors. Elle touche les plus de 50 ans, préférentiellement les femmes (75 % des cas) et les personnes d’origine nord-européenne. Le risque de la développer au cours de la vie est de 2,4 % chez les femmes et de 1,7 % chez les hommes.
Quand l’évoquer ?
Des douleurs aux épaules, volontiers bilatérales, surviennent chez 70 à 90 % des patients. Le début est généralement brutal, mais peut aussi être insidieux, sur plusieurs jours/semaines. Environ la moitié des patients ont des douleurs de la ceinture pelvienne, des cuisses et/ou cervicales. L’horaire de survenue est typiquement inflammatoire : intensité maximale le matin au réveil, diminuant avec l’activité physique dans la journée. La raideur matinale (> 45 minutes) est parfois tellement invalidante que les malades ont besoin d’aide pour sortir de leur lit (mais normalisation plus tard dans la journée).
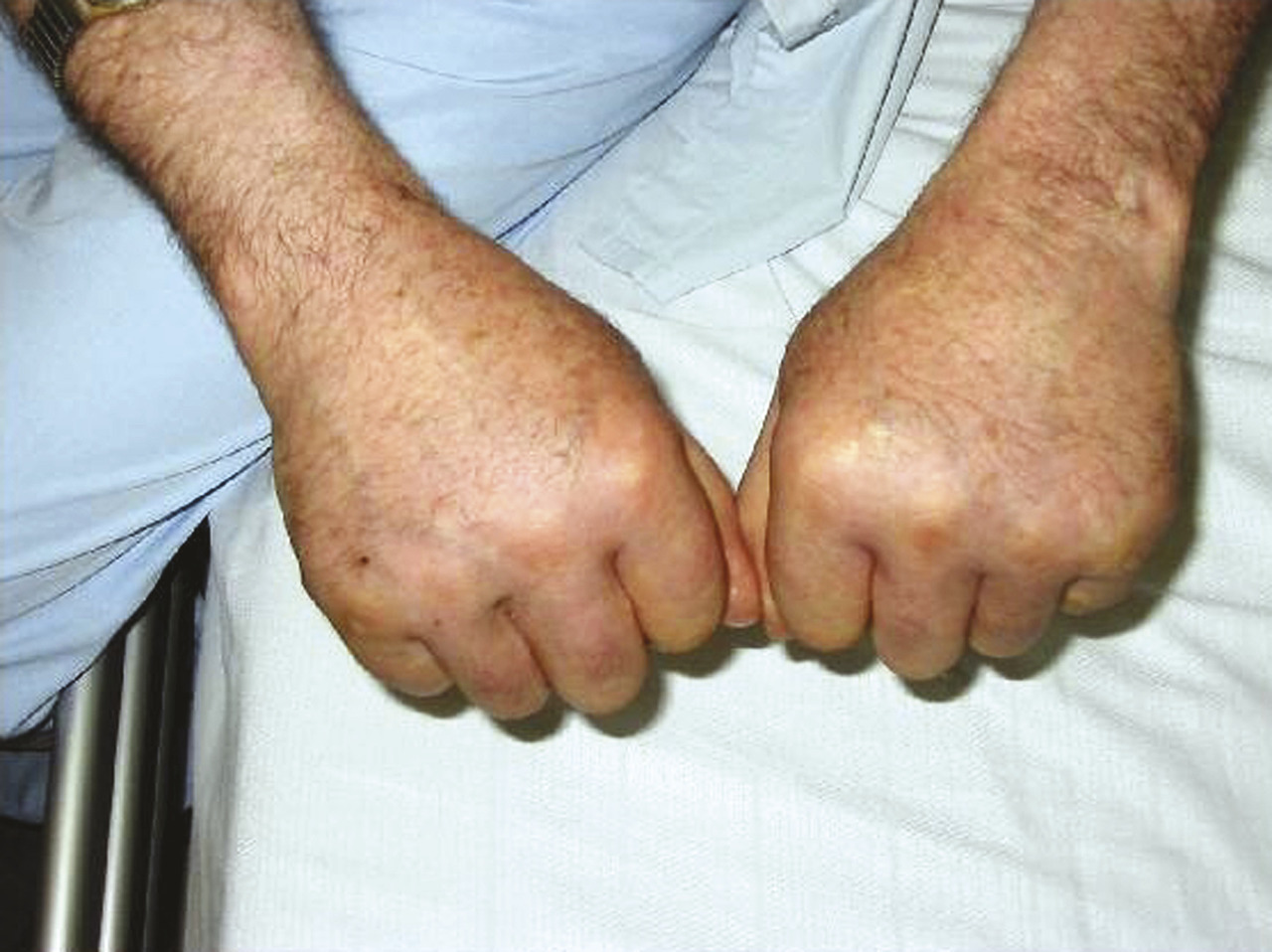
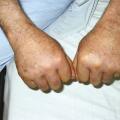
Des arthrites périphériques peuvent être associées (genoux ou poignets). Des symptômes systémiques tels qu’une fièvre peu élevée, une fatigue profonde et une perte de poids sont décrits. Un gonflement diffus des extrémités distales (figure 1), survient dans environ 12 % des cas.
Poser le diagnostic
Il n’existe pas de test spécifique pour cette maladie. Le diagnostic repose sur l’association des signes cliniques évocateurs (cités ci-dessus) à un syndrome inflammatoire biologique, après exclusion des diagnostics différentiels. Le taux de CRP est élevé chez presque tous les patients ; des taux normaux à la phase aiguë rendent le diagnostic peu probable.
Une réponse rapide aux glucocorticoïdes, avec amélioration des symptômes en quelques jours, est souvent considérée comme un critère diagnostique. Toutefois, cette dernière n’est pas spécifique, car d’autres affections peuvent également répondre à ce traitement.
L’imagerie n’est pas contributive mais elle fait l’objet d’études. Ainsi, en cas de présentation typique, excepté les radiographies des sites atteints, aucun examen d'imagerie systématique n'est requis pour poser le diagnostic.
Exclure un diagnostic différentiel
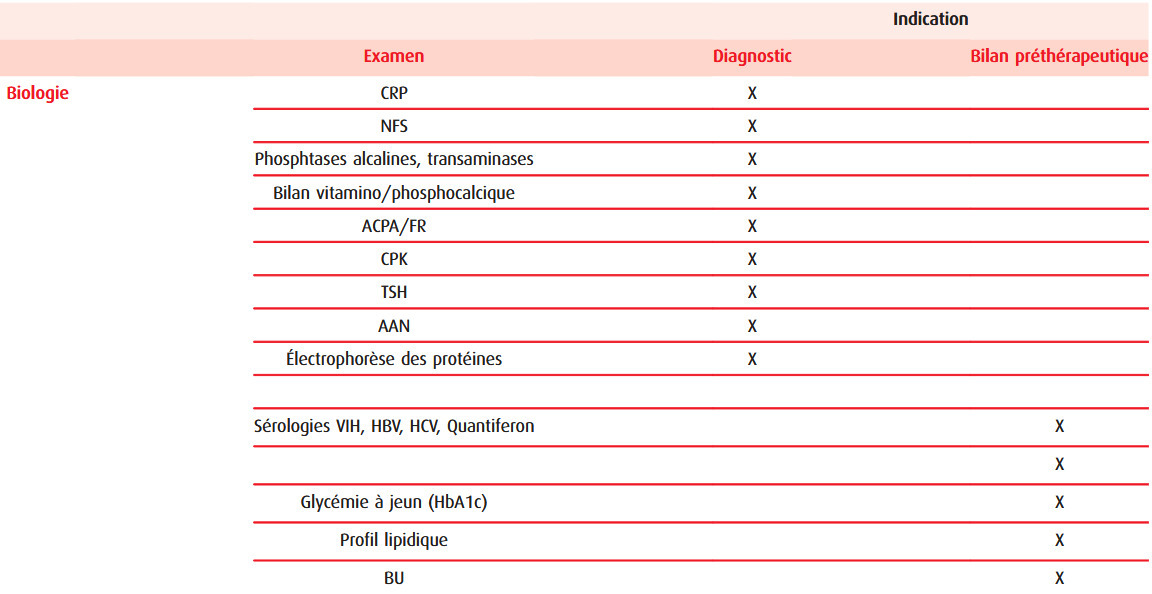
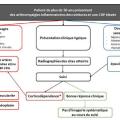
L'exclusion des diagnostics différentiels est une étape importante et peut nécessiter le recours à des explorations complémentaires (bilan biologique initial indiqué dans la figure 2, et imagerie selon la figure 3). Les principaux diagnostics différentiels sont la polyarthrite rhumatoïde (PR) du sujet âgé et la chondrocalcinose articulaire. Contrairement à celle débutant à un âge plus jeune, la PR à début tardif peut se manifester par des douleurs et une raideur des ceintures musculaires proximales associées à une réponse inflammatoire de phase aiguë marquée. Les éléments en faveur de ce diagnostic sont une atteinte symétrique des petites articulations des mains ou des pieds, la présence d’érosions articulaires à l’imagerie, et la positivité du facteur rhumatoïde ou des anticorps antipeptides cycliques citrullinés (ACCP).
La chondrocalcinose articulaire peut être visible sur les radiographies des articulations atteintes, et l’aspiration articulaire révèle dans le liquide synovial les cristaux typiques de pyrophosphate de calcium.
La pseudopolyarthrite rhizomélique et l’artérite à cellules géantes sont étroitement liées, et environ 3 à 10 % des patients ayant initialement reçu un diagnostic de pseudopolyarthrite rhizomélique se révèlent par la suite atteints d’artérite à cellules géantes, en particulier ceux ayant une forme réfractaire ou en rechute (à l’inverse, une PPR est retrouvée presque une fois sur deux dans l’artérite à cellules géantes). Compte tenu de sa gravité, l’artérite à cellules géantes doit être recherchée en cas de signes atypiques suggestifs (encadré 1), avec prescription d’une échographie des vaisseaux ou d’une TEP-TDM au 18F-FDG.
Autres diagnostics à envisager : spondyloarthrite à début tardif, arthrose, fibromyalgie, myosite ou d’autres maladies du tissu conjonctif, vascularites des petits et moyens vaisseaux, infections, maladies endocriniennes, cancers, troubles neurodégénératifs et myopathies induites par les médicaments.
Prise en charge initiale
Le traitement repose toujours sur les corticoïdes. L’objectif est de soulager le patient, d’obtenir puis de maintenir une rémission, définie comme l’absence de symptômes cliniques et d’inflammation systémique. Selon les recos de l’ACR/EULAR, le traitement d’attaque consiste en une dose comprise entre 12,5 et 25 mg par jour, administrée en une prise le matin ; le dosage peut être réduit en cas de facteurs de risque d’effets indésirables (diabète, maladie cardiaque, ostéoporose…). La Société française de rhumatologie (SFR), dans ses recos 2024, privilégie une posologie initiale en fonction du poids : de 0,2 à 0,3 mg/kg/j de prednisone, adaptée aux comorbidités et à l'activité de la maladie. La réponse aux corticoïdes est en général très rapide : 24 à 72 heures.
Les recommandations ACR/EULAR proposent de diminuer progressivement la corticothérapie après obtention d’une réponse clinicobiologique complète, afin d’arriver à une posologie de 10 mg par jour entre 4 et 8 semaines après l’instauration du traitement, puis de la réduire de 1 mg tous les mois jusqu’à l’arrêt, en l’absence de rechute. Le fractionnement de la dose de prednisone en 2 prises (matin et soir) peut aider les patients traités par une dose < 5 mg par jour ayant des douleurs nocturnes. Les symptômes peuvent parfois mieux répondre à la méthylprednisolone qu’à la prednisone.
Les AINS et les autres antalgiques ne sont pas indiqués mais peuvent soulager les symptômes des affections dégénératives associées (arthrose, maladies de la coiffe des rotateurs).
Les mesures non pharmacologiques doivent être associées dès le diagnostic : éducation/information, activité physique, exercices individualisés, règles hygiénodiététiques, lutte contre la sarcopénie et prévention des chutes. Le dépistage et la prévention systématique de l'ostéoporose doivent être réalisés dès le diagnostic, comportant la mesure de la densitométrie osseuse.
Que faire en cas de rechute ?
Jusqu’à 43 % des patients rechutent lors de la décroissance des corticoïdes, en particulier lorsque la prednisone est réduite en dessous de 10 mg par jour. Bien qu’aucune définition consensuelle de la rechute n’ait été établie, ce terme désigne la réapparition de symptômes et l’augmentation des marqueurs de l’inflammation. Les symptômes sont souvent identiques à ceux du début de la maladie, mais peuvent être moins spécifiques (asthénie, fatigue). L’augmentation des marqueurs inflammatoires est variable. Attention : une élévation isolée de la VS ou de la CRP est insuffisante pour diagnostiquer une rechute et ne doit pas conduire à l’escalade du traitement glucocorticoïde.
En cas de rechute, l’augmentation au dernier palier efficace est envisagée par les recos.
En cas de dépendance (sevrage impossible sans récidive) ou de résistance (persistance des symptômes malgré un corticoïde à dose habituellement efficace), une réévaluation par un spécialiste s’impose. Il faut tout d’abord s’assurer qu’il s’agit bien d’une PPR. Si le diagnostic est confirmé, un traitement épargneur de corticoïdes (tocilizumab ou sarilumab ou méthotréxate) peut être discuté. Le tocilizumab (ou le méthotrexate) peuvent aussi être envisagée (hors AMM) dès le diagnostic, chez les patients ayant des facteurs de risque de rechute ou un risque accru d’effets indésirables liés aux corticoïdes.
À ce jour, seul le sarilumab a une AMM européenne dans la pseudopolyarthrite rhizomélique réfractaire ou en rechute.
Surveiller
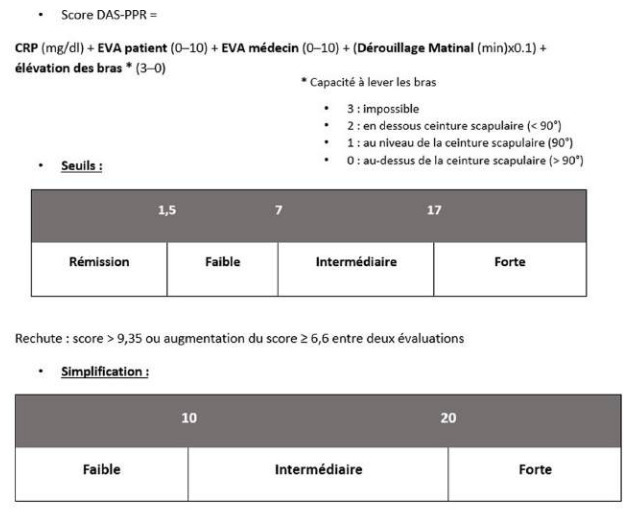
Une consultation de suivi est réalisée toutes les 1 à 4 semaines jusqu’à obtention de la rémission, puis tous les 3 à 6 mois. Chaque visite de suivi doit comprendre au minimum une évaluation clinique et biologique (encadré 2). La SFR recommande d’utiliser l’outil DAS-PPR (figure 4), adapté à la MG, pour évaluer l’activité de la maladie.
1. Signes d’artérite à cellules géantes (ex maladie de Horton)
- Céphalées atypiques, en général temporales, unilatérales, persistantes, d’horaire inflammatoire.
- Altération marquée de l’état général, sueurs nocturnes.
- Claudication intermittente de la langue et de la mâchoire (douleur à la mastication).
- Hyperesthésie du cuir chevelu (signe du peigne) avec au maximum nécrose du scalp.
- Artères temporales douloureuses, indurées et peu pulsatiles.
- Signes neurovasculaires oculaires : baisse de l’acuité visuelle (même si transitoire), amaurose, diplopie.
- Neuropathie périphérique : exceptionnellement.
D’après : Wendling D, Al Tabaa O, Chevet B, et al. Recommandations de la Société française de rhumatologie pour la prise en charge en pratique courante des patients atteints de pseudopolyarthrite rhizomélique. Rev Rhum 2024 ;91(6) :694 - 713.
2. Pseudopolyarthrite rhizomélique : quel suivi ?
- Suivi de la douleur liée à la PPR : territoires douloureux, évaluation (EVA) par exemple sur les 7 derniers jours, réveils nocturnes lies à la douleur, durée du dérouillage matinal.
- Capacite d’élévation des membres supérieurs.
- Appréciation globale de la maladie par le patient a laide dune EVA.
- Variation du poids.
- CRP.
- Arguments pour une éventuelle ACG.
- Arthrites périphériques, ténosynovites.
- Arguments pour un autre rhumatisme inflammatoire.
- Comorbidités interférant avec le traitement.
- Tolérance du traitement.
- Appréciation globale de la maladie par le médecin (EVA).
D’après : Carvajal G, Guellec D, Devauchelle-Pensec V. Pseudopolyarthrite rhizomélique et artérite à cellules géantes. Rev Prat Med Gen 2019 ;33(1023) ;455 - 60.
Dejaco C, Matteson EL. Polymyalgia rheumatica. N Engl J Med 2026;394(11):1097-109.
Carvajal Alegria G, Guellec D, Devauchelle-Pensec V. Pseudopolyarthrite rhizomélique et artérite à cellules géantes. Rev Prat Med Gen 2019;33(1023);455-60.
Wendling D, Al Tabaa O, Chevet B, et al. Recommandations de la Société française de rhumatologie pour la prise en charge en pratique courante des patients atteints de pseudopolyarthrite rhizomélique. Rev Rhum 2024;91(6):694-713.

 Encadrés
Encadrés