Comment évaluer le risque de récidive ?
Ce risque dépend d’une part du profil évolutif du syndrome épileptique (l’épilepsie myoclonique juvénile et l’épilepsie-absences de l’adolescent exposent à un taux de récidive de crises important, comme les formes focales lésionnelles), et d’autre part des caractéristiques de chaque patient.
Certains facteurs prédictifs sont connus :
– sexe féminin ;
– antécédents de convulsions fébriles ; épilepsie chez un parent lié au 1er ou 2e degré ;
– âge de survenue des symptômes > 10 ans ;
– ≥ 10 crises avant rémission ;
– polythérapie antiépileptique (≥ 2 médicaments) ;
– retard mental (QI < 70).
Quand arrêter un antiépileptique ?
Le patient doit justifier d’une rémission complète des crises sous traitement depuis au moins 2 ans. En cas de persistance d’anomalies épileptiques sur l’électroencéphalogramme et d’identification d’une lésion corticale sur l’IRM cérébrale, il faut éviter de proposer le sevrage.
Tout arrêt n’est envisageable que si le patient le souhaite !
Enfin, cette démarche n’est pas urgente et doit se faire lors d’une période calme, libre de toute contrainte personnelle ou professionnelle, sans changement de rythme de vie.
Comment procéder ?
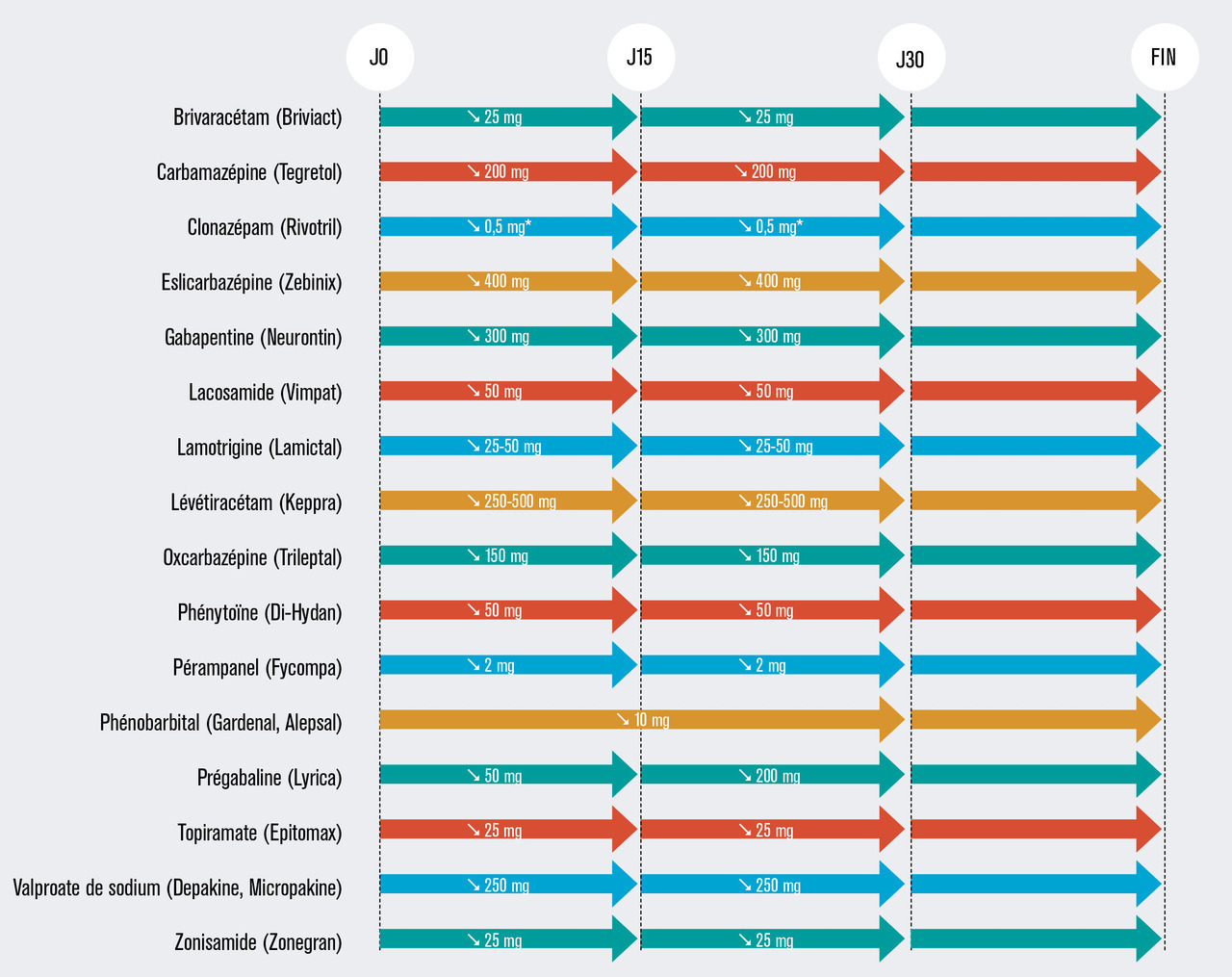
Une décroissance trop rapide peut provoquer des crises épileptiques sévères, voire un état de mal épileptique.
Une diminution progressive sur 2 à 3 mois, par paliers de 2 semaines, est donc proposée (v. figure). Les barbituriques, et notamment le phénobarbital, font cependant exception à la règle puisqu’ils nécessitent une décroissance très lente (de maximum 10 mg par mois).
Deux modalités sont possibles :
– un arrêt définitif et complet en 2 à 3 mois ;
– un arrêt partiel « prudent » : 50 % de la dose initiale est maintenue pendant 6 mois à 1 an, puis une reprise de la décroissance est proposée en l’absence de récidive. Cette stratégie en deux temps est à envisager en cas d’inquiétude du patient ou du neurologue.
Le sevrage est également l’occasion de ré-insister sur la nécessité d’une bonne hygiène de vie : sommeil régulier, éviter toute consommation excessive d’alcool…
Attention : la conduite automobile est contre-indiquée durant le sevrage et les 3-6 mois qui suivent.
Un suivi des patients d’au moins 2 ans est préconisé. Les récidives de crises surviennent principalement durant la première année d’arrêt.
Cinzia Nobile, La Revue du Praticien
D’après :
Cousyn L, Navarro V. Quand et comment arrêter un médicament antiépileptique ? Rev Prat 2020;70:819-23.
* Diminution du clonazépam sous forme de comprimés de 0,5 mg tous les 15 jours, ou de façon encore plus progressive lorsqu’il est prescrit en solution buvable (par exemple 0,1 mg [= 1 goutte] tous les 7 jours).