La sarcoïdose est une maladie rare systémique, de cause inconnue, caractérisée par la formation de granulomes immuns dans différents organes, surtout les poumons et le système lymphatique. L’atteinte médiastinopulmonaire est décrite chez plus de 90 % des patients, accompagnée dans près de la moitié des cas d’une atteinte extrapulmonaire (peau, œil, mais aussi système nerveux central et cœur). La maladie s’accompagne d’une fatigue parfois invalidante.
En France, la sarcoïdose touche près de 30 personnes pour 100 000 habitants, avec une légère prédominance féminine ; elle apparaît généralement entre 40 et 50 ans. Le risque de la développer est trois fois plus important chez les patients d’origine africaine subsaharienne ou afro-américaine. L’obésité augmente le risque.
L’évolution naturellede la maladie est très variable, allant d’une résolution spontanée à des atteintes d’organes graves. Le pronostic est favorable dans 80 % des cas. L’atteinte pulmonaire est la première cause de morbidité et de mortalité, principalement en lien avec une fibrose pulmonaire avancée et/ou l’hypertension pulmonaire.
Un nouveau protocole national de diagnostic et de soins (PNDS), élaboré par le Centre de référence constitutif des maladies pulmonaires rares et publié mi-avril 2026 par la HAS, explicite la prise en charge optimale et le parcours de soins d’un patient atteint de sarcoïdose pulmonaire.
Les signes qui doivent alerter
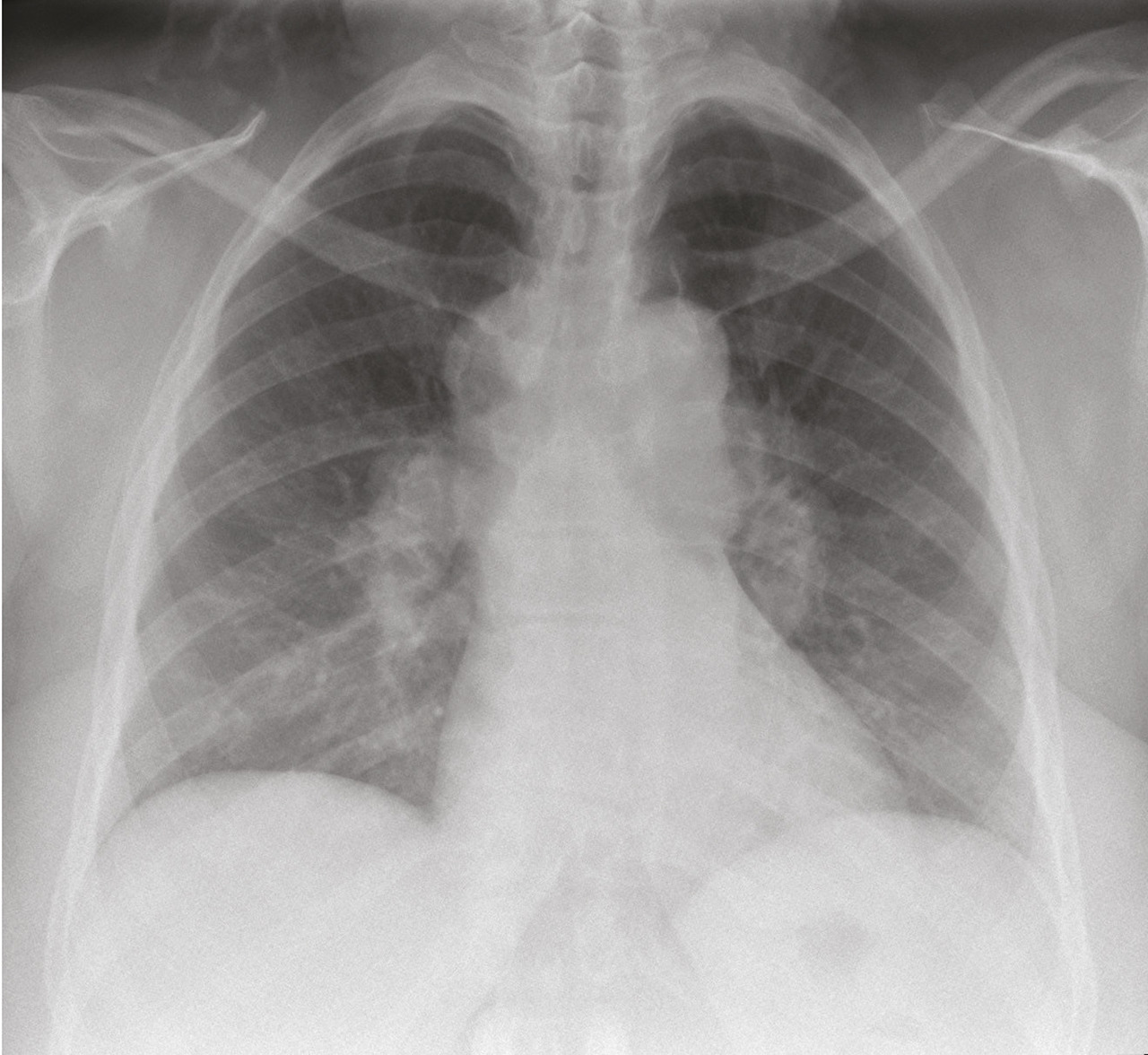
Les symptômes respiratoires de la sarcoïdose ne sont pas spécifiques : il s’agit d’une toux chronique, plus rarement de dyspnée, et de douleurs thoraciques. L’auscultation pulmonaire est le plus souvent normale et l’hippocratisme digital très rare. La radiographie thoracique est souvent le premier examen prescrit en cas de suspicion : elle est anormale chez 86 - 92 % des patients. La présence d’adénopathies hilaires bilatérales symétriques et non compressives (voir figure) est un bon élément d’orientation diagnostique, alors qu’une infiltration pulmonaire isolée a peu de valeur discriminative. Le scanner thoracique est beaucoup plus sensible et spécifique : les principaux signes sont les adénopathies médiastino-hilaires bilatérales et symétriques et/ou l’infiltrat micronodulaire périlymphatique du parenchyme pulmonaire.
Les autres modes de révélation sont le syndrome de Löfgren, les atteintes extrathoraciques fréquentes (cutanées, ganglionnaires périphériques, oculaires) et la fatigue souvent profonde. Le syndrome de Löfgren est défini par l’association d’adénopathies intrathoraciques hilaires bilatérales avec un érythème noueux (surtout chez les femmes), ou une atteinte inflammatoire périarticulaire bilatérale isolée des chevilles (plus fréquente chez l’homme) ; ce tableau a un bon pronostic dans 90 % des cas.
Dans certains cas, la découverte est fortuite sur une imagerie thoracique. Enfin, la maladie peut être révélée par une anomalie du bilan biologique, notamment une hypercalcémie (surtout après exposition solaire estivale, prescription inappropriée de vitamine D ou en cas d’atteinte rénale), une lymphopénie, ou des perturbations de la fonction hépatique. Enfin, une hypercalciurie peut se compliquer de lithiases rénales.
Une fièvre est rarement présente, sauf en cas de syndrome de Löfgren, de syndrome de Heerfordt (triade associant parotidite bilatérale, uvéite et paralysie faciale périphérique), d’atteinte hépatique ou rénale. De même, un amaigrissement significatif est rare, sauf en cas de syndrome de Löfgren, ou d’atteinte multiviscérale du sujet âgé. Ces signes doivent toujours faire éliminer un diagnostic différentiel.
Diagnostic et prise en charge par des spécialistes
En l’absence d’un test spécifique, le diagnostic repose sur un tableau clinicoradiologique évocateur ou au moins compatible, la mise en évidence de granulomes épithélioïdes typiquessans nécrose caséeuse (contrairement à ceux de la tuberculose), et l’exclusion des autres causes de granulomatose. Certaines situations ne nécessitent pas le recours à la biopsie, comme le syndrome de Löfgren ou la présence d’adénopathies médiastino-hilaires bilatérales typiques asymptomatiques, mais sous réserve d’une surveillance bien programmée.
Compte tenu de la prévalence de l’atteinte pulmonaire, les prélèvements réalisés au cours d’une endoscopie ont un très bon rendement diagnostique et sont à envisager en l’absence de lésions superficielles accessibles de façon moins invasive (peau, ganglions, nodules conjonctivaux).
La prise en charge des patients doit être globale et comporter un bilan diagnostique minimal des différentes atteintes d’organes, et le recours systématique dans la sarcoïdose pulmonaire à l’avis spécialisé d’un pneumologue libéral ou hospitalier et/ou d’un médecin interniste, et de spécialistes d’organe en cas d’atteintes extrapulmonaires. Il faut adresser le patient à un médecin ayant l’expérience de la sarcoïdose (centres de référence/compétence et leurs réseaux de correspondants) si le tableau clinique ou radiologique est atypique, en l’absence de documentation histologique aisée à obtenir, et en cas d’indication à un traitement de deuxième ligne.
Un traitement est nécessaire chez environ la moitié des patients, d’emblée ou en cours de suivi. Il n’est pas curatif mais uniquement suspensif de la réaction granulomateuse. S’il est indiqué, le traitement de l’atteinte pulmonaire repose principalement sur la corticothérapie orale, généralement à la dose de 20 à 40 mg par jour d’équivalent prednisone, ou sur le méthotrexate. Les traitements de support peuvent être associés en fonction des symptômes : traitement inhalé, oxygénothérapie, réhabilitation respiratoire... La maladie peut justifier des aménagements du poste et du temps de travail.
Rôle du médecin traitant
Le médecin traitant joue un rôle essentiel dans le dépistage précoce des symptômes respiratoires évocateurs de sarcoïdose pulmonaire et la reconnaissance de présentations radiologiques évocatrices.
Il a également une place majeure dans le suivi des patients, en surveillant l’apparition d’effets secondaires des traitements, notamment de la corticothérapie, ou de complications évolutives de la maladie : prise de poids, diabète, ostéoporose, hypertension artérielle, infection… Il permet la coordination des soins avec les spécialistes (pneumologue, interniste, cardiologue, ophtalmologue, etc) et intervient dans l’éducation thérapeutique en expliquant la nature de la maladie, l’importance du suivi médical régulier et des traitements.
Jeny F, Valeyre D. Sarcoïdose. Rev Prat 2019;69(1);83-95.