La sécrétion salivaire est assurée par trois paires de glandes principales – parotides, submandibulaires et sublinguales – et un grand nombre de glandes salivaires accessoires. Elle est modulée par le système nerveux sympathique. Une diminution physiologique de la sécrétion salivaire est observée chez les sujets âgés, surtout chez les femmes. En effet, 30 % des plus de 65 ans se plaignent d’une sensation de « bouche sèche ». C’est un symptôme très pénible, accompagnée parfois d’une sensation de brûlure, de l’apparition de fissures douloureuses des commissures labiales, de modification du goût des aliments (dysgueusie).
Quelles causes ?
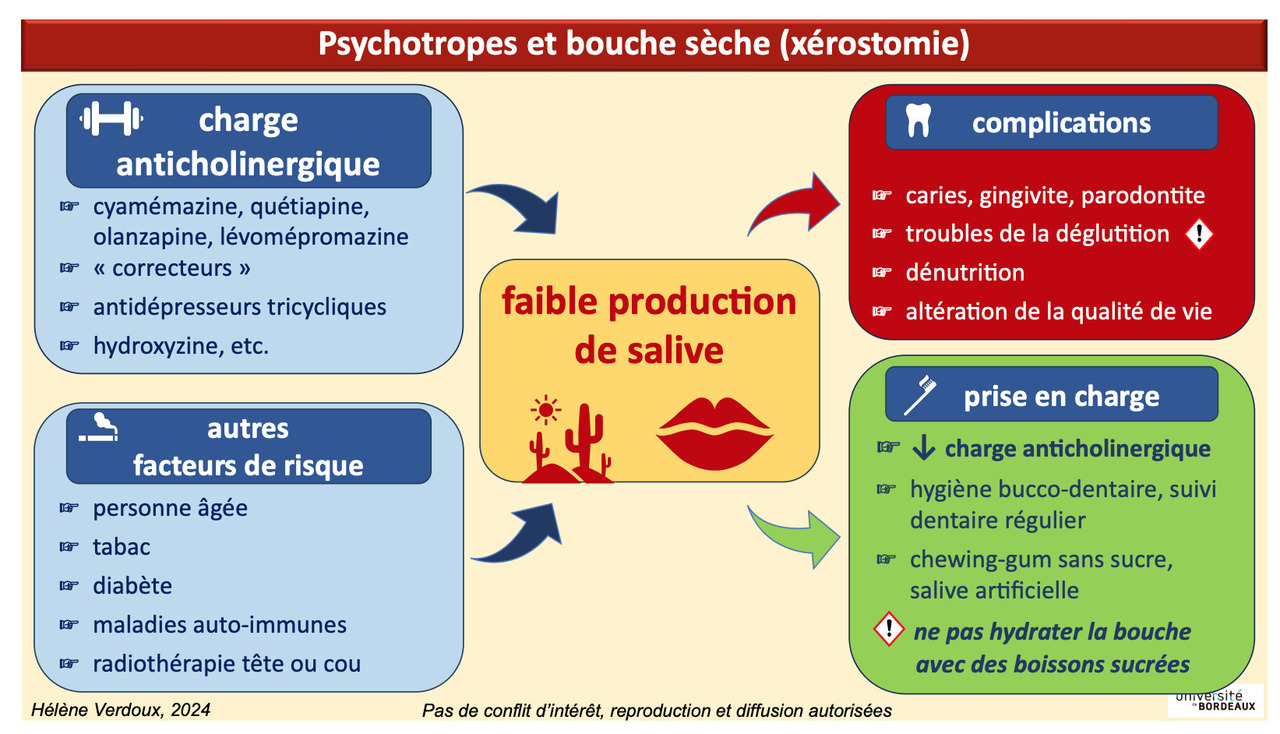
La sécheresse de la bouche est un effet indésirable très fréquent des médicaments, et en particulier des psychotropes. C’est aussi un des plus négligés.
Elle est le plus souvent liée à la charge anticholinergique, qui entraîne une réduction de la quantité de salive. De très nombreux médicaments sont concernés, le risque augmentant avec leur nombre et leurs doses :
- tous les antiparkinsoniens « correcteurs » : tropatépine, trihexyphénidyle, bipéridène ;
- antidépresseurs : clomipramine, amitriptyline, paroxétine, etc. ;
- anxiolytiques : hydroxyzine ;
- antipsychotiques : lévomépromémazine, cyamémazine, olanzapine, quétiapine, etc.
La clozapine, qui a une très forte activité anticholinergique, entraîne une hypersialorrhée paradoxale liée à l’absence de déglutition de la salive.
D’autres facteurs sont en cause :
- âge avancé,
- tabac,
- maladies auto-immunes (syndrome de Gougerot-Sjögren, polyarthrite rhumatoïde, etc.),
- diabète,
- radiothérapie de la tête et/ou du cou.
De nombreuses complications
Il est important de dépister la sécheresse buccale du fait de son retentissement :
- sur les gencives et les dents : infections mycosiques (candidose), infections bactériennes parodontales (gingivite, poches parodontales) et dentaires (multiples caries à progression rapide) ;
- sur l’alimentation : les aliments sont plus difficiles à mâcher et avaler, avec un risque de dénutrition ou de troubles de la déglutition ;
- sur la qualité de vie : inconfort, mauvaise haleine, difficulté à parler longtemps, etc.
Quand y penser ?
Poser la question « Avez-vous la bouche sèche ? » est toujours utile.
Les signes cliniques sont souvent discrets, mais parfois très invalidants (gêne pour la déglutition, la mastication, l’élocution). L’examen clinique peut être évocateur : muqueuse sèche, vernissée, langue dépapillée, etc. Il existe des méthodes de « salivométrie » mesurant de manière standardisée la quantité de salive produite, par exemple avec du matériel absorbant ou après stimulation.
La sécheresse buccale est difficile à identifier chez les personnes ayant des troubles de la communication : il faut donc l’évoquer systématiquement.
Quelle prise en charge ?
Elle repose sur :
- avant tout, la réduction au maximum de la charge anticholinergique ;
- une hygiène bucco-dentaire stricte ;
- des consultations dentaires très régulières ;
- la stimulation de la salivation par des chewing-gum sans sucre ;
- des sprays de salive artificielle.
Un stimulant de la salivation (anétholtrithione) est très prescrit mais son efficacité n’a pas été clairement démontrée par les essais thérapeutiques versus placebo. Ce traitement n’est actuellement plus remboursé.
Attention : ne pas hydrater la bouche avec des boissons sucrées qui augmentent le risque de complications dentaires et gingivales.
En cas de troubles de la déglutition, l’avis d’un orthophoniste ou d’un ergothérapeute est souvent très utile.
Gahr M, Connemann BJ, Schönfeldt-Lecuona C, et al. Psychiatrists’ and dentists’ knowledge and attitudes regarding adverse drug reactions of psychotropic drugs. Psychiatry Res 2018;266:323-7.
Ben Slama L. Bouche et médicaments : de nombreux effets indésirables : bouche sèche, aphtes, lichen plan, érythème polymorphe, angiœdème, candidoses… Rev Prat 2019;69(8);861-7.