La mortalité des enfants prématurés a beaucoup diminué, y compris chez les enfants nés à la limite de viabilité (de 22 à 25 semaines d’aménorrhée [SA]), avec une absence d’anomalies majeures du développement neurosensoriel pour 90 % des extrêmes prématurés vivants à deux ans.1
À long terme, les complications neurologiques ont changé, avec une prédominance des troubles cognitifs et du comportement.2
Ces troubles peuvent être liés aux lésions cérébrales identifiées durant le séjour hospitalier ou peuvent survenir sans lésions cérébrales identifiées. Elles sont alors dues à des altérations de la synaptogenèse et de la migration neuronale, durant cette période critique du développement cérébral, ces processus étant influencés par les conditions de prise en charge. En effet, l’enfant passe d’un environnement intra-utérin, où les stimulations sont naturelles, régulées et ont du sens, à un environnement hospitalier caractérisé par des stimulations inappropriées (« dys-stimulations ») liées à la douleur, à l’exposition au bruit, aux odeurs ou à la lumière directe.
Les modifications des pratiques de soin proposées dans le cadre des soins individualisés de développement (SD) peuvent réduire la morbidité néonatale immédiate et améliorer le développement cognitif à long terme.3,4 De plus, les SD favorisent l’allaitement maternel et l’établissement de la relation parents-enfant, deux points fondamentaux dans la prévention des anomalies du développement cognitif et comportemental.
Évolution des soins en néonatologie
Les SD représentent un nouveau standard visant à personnaliser les soins en les adaptant aux besoins et aux capacités spécifiques de chaque enfant. Ils consistent à éviter les soins dys-stimulants, tout en proposant des stimulations soutenant le développement des compétences de l’enfant. Les parents y ont une place comme partenaires de soins : ils ne sont pas des visiteurs mais de véritables acteurs de la prise en charge de leur enfant. À la phase initiale, la plus technique de la prise en charge, les soignants sont, bien sûr, en première ligne, mais les parents sont présents dès ce stade et peuvent participer à certains soins, s’ils le souhaitent. Ensuite, les professionnels laissent de plus en plus de place aux parents dans les soins. C’est pourquoi l’organisation des services doit faciliter leur accueil prolongé.
Les SD imposent une évolution majeure de la démarche de soins, nécessitant un accompagnement structuré des professionnels. Parmi les programmes proposés, le plus connu est le NIDCAP (Newborn individualized developmental care and assessment program) d’Heidelise Als, à Boston.5 D’autres programmes avec une approche globale ont été proposés, tels que les soins sensorimoteurs d’André Bullinger, de Genève, ou le FINE (Family and infant neurodevelopmental education).7 Des programmes de formation aux soins centrés sur la famille ont aussi été proposés : Family integrated care [FIC] ; Family centered care [FCC].8,9 Leur point commun est l’implication des parents. De plus, des programmes complémentaires sont apparus pour améliorer la prise en charge des enfants et de leur famille après le retour à domicile : IBAIP (Infant behavioral assessment and intervention program), MITP (TheMother-infant transaction program) [tableau].10
Soins individualisés de développement
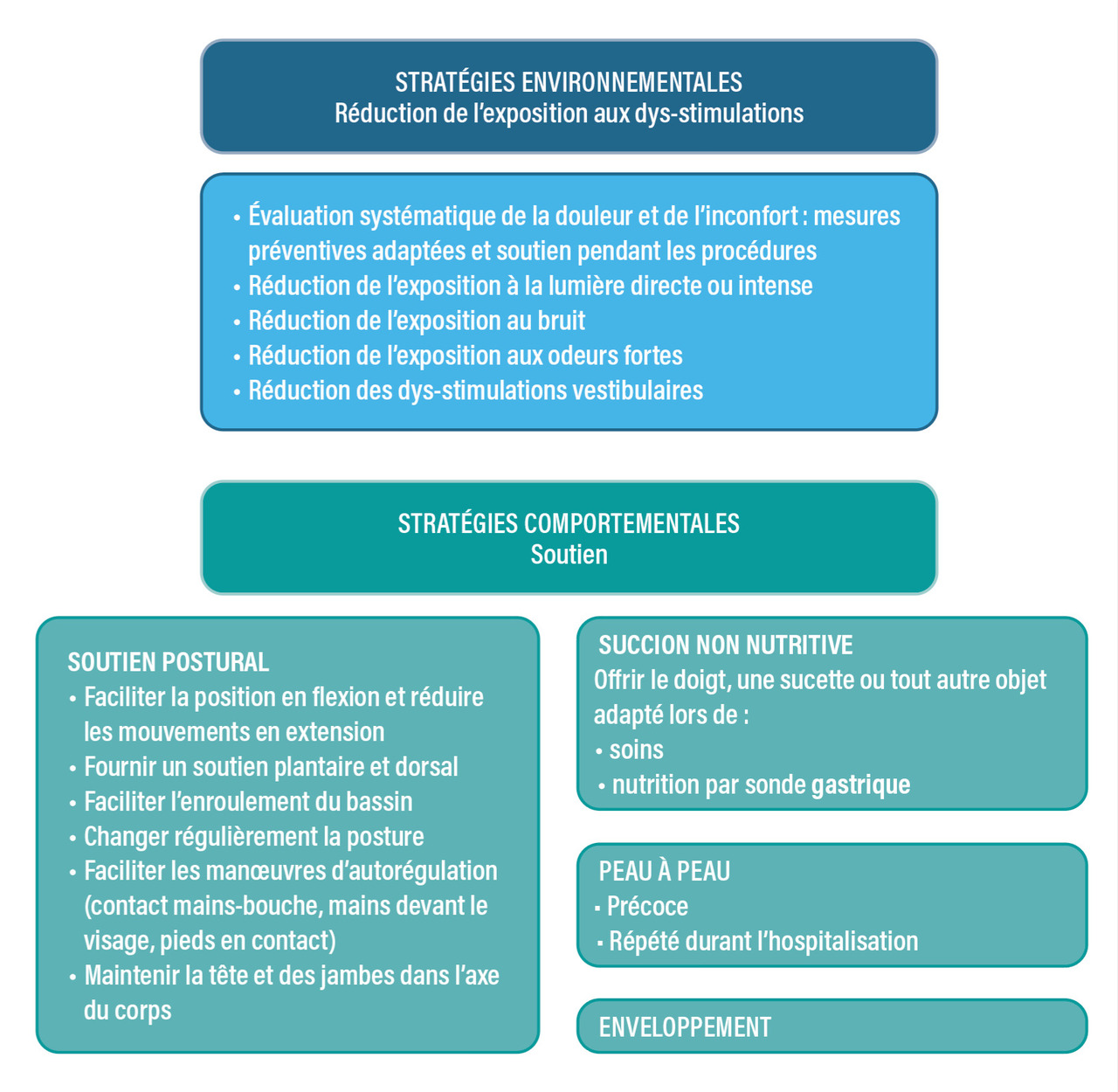
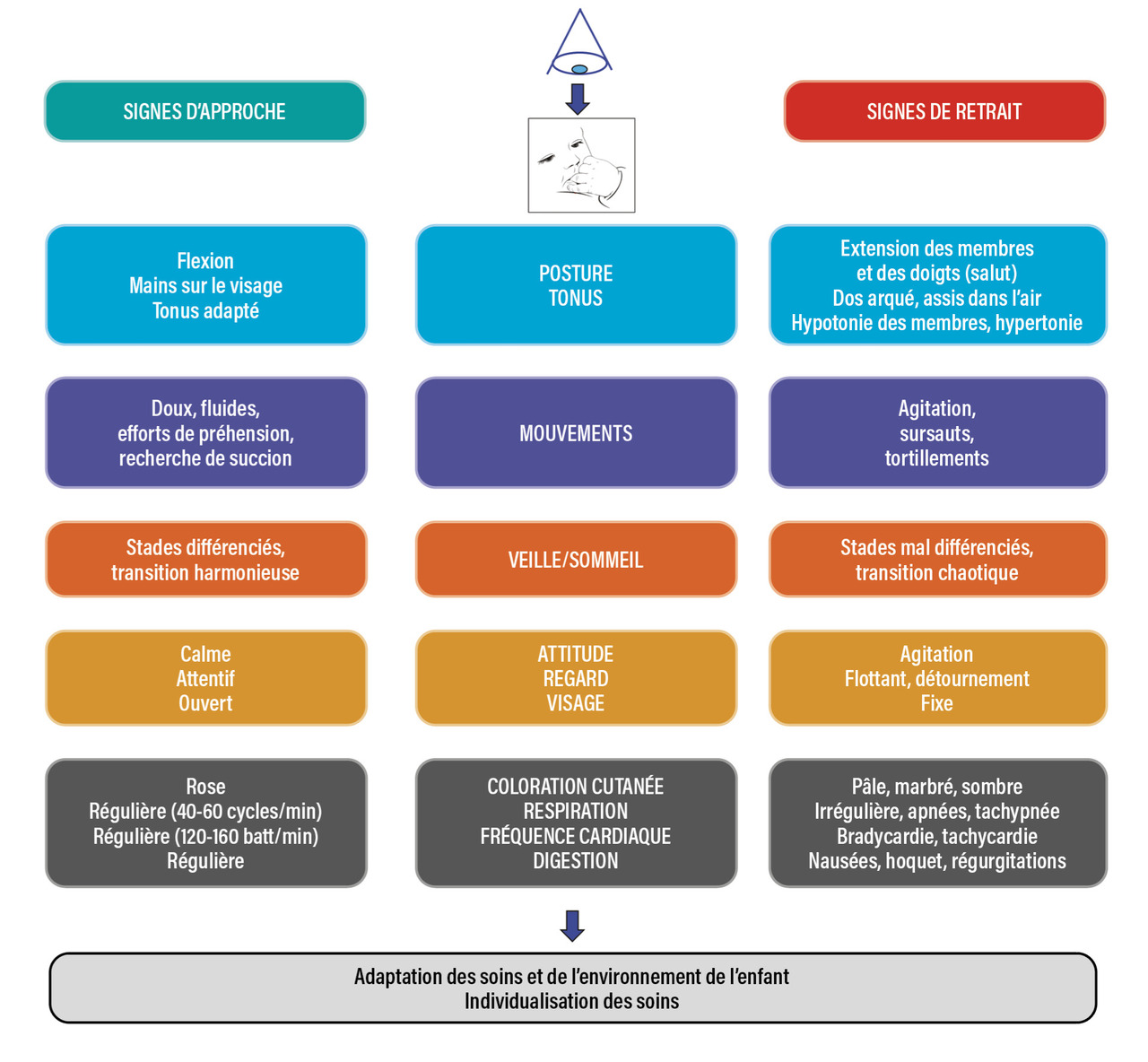
Les soins individualisés de développement associent des stratégies environnementales et comportementales (fig. 1), qui reposent sur une observation fine du comportement de chaque enfant. Cette observation permet d’évaluer l’état de l’enfant avant les soins, ses réactions aux soins et sa capacité de récupération après les soins (fig. 2) : l’enfant présente des signes de retrait lorsque les stimulations sont inappropriées, c’est-à-dire soit excessives, soit simultanées ou se succédant très rapidement, soit survenant alors qu’il n’est pas en capacité d’y faire face ; au contraire, l’enfant présente des signes d’approche lorsque les sollicitations sont appropriées. Cette observation nécessite une formation spécialisée, qui permet d’adapter le déroulement des soins et d’élaborer un programme individualisé de soins. L’observation doit être répétée régulièrement, tous les dix à quinze jours, ou en cas de changement de l’état de santé de l’enfant.
Stratégies environnementales
Les stratégies environnementales reposent sur la prévention des dys-stimulations : douleur, perturbation du sommeil, dys-stimulations visuelles, auditives, olfactives, vestibulaires (fig. 1). Ces stratégies doivent toutefois être appliquées de façon adaptée afin de ne pas priver l’enfant des stimulations sensorielles essentielles pour son développement. Ces précautions sont appliquées dès la naissance de l’enfant.
L’environnement lumineux de chaque enfant est individualisé : niveau d’éclairage réglable, lampe individuelle pour les procédures, moins de 600 lux le jour et 10 lux la nuit. Il ne s’agit surtout pas de plonger les enfants dans le noir de façon permanente (cache-couveuses complets, lunettes de photothérapie) mais de respecter le cycle nycthéméral, essentiel pour le développement de la fonction visuelle.
L’environnement sonore de chaque enfant se situe à environ 45 dB, sans dépasser 70 dB. Il ne s’agit pas de prévenir l’exposition à tous les bruits (bouchons d’oreille, etc.) mais de faire en sorte que ces bruits ne soient pas excessifs et qu’ils soient signifiants pour l’enfant (voix de la mère avant tout, paroles des soins).
L’exposition à des odeurs fortes est aussi dys-stimulante, d’autant plus si elle peut être répétée puisque due à des produits utilisés de façon courante : désinfectants, antiseptiques, dissolvants pour décoller les adhésifs. Par exemple, intervenir au contact de l’enfant alors que la solution hydroalcoolique appliquée sur les mains n’est pas sèche est une double erreur : efficacité antiseptique non optimale et exposition à une odeur désagréable.
Les dys-stimulations vestibulaires sont aisément prévenues en formant les professionnels à mobiliser l’enfant doucement, avec des temps d’adaptation au changement de position.
Les professionnels sont formés à analyser l’état d’éveil de l’enfant, car il est essentiel de respecter le sommeil profond des enfants prématurés.11 Cette démarche pourrait être perçue à tort comme un obstacle aux soins, mais les phases de sommeil sont très courtes chez l’enfant prématuré, permettant d’intervenir au bon moment pour l’enfant, sans perturber l’organisation des soins.
La prévention et la prise en charge de la douleur, de l’inconfort et du stress sont essentielles. Le nombre de procédures douloureuses est réduit au strict nécessaire et accompagné d’un soutien non médicamenteux : succion non nutritive, saccharose, allaitement au sein, agrippement. Quand celui-ci est insuffisant, il est complété par un traitement médicamenteux.
Stratégies comportementales
Les stratégies comportementalesreposent sur des pratiques destinées à stabiliser l’enfant et à lui permettre de faire face aux stimulations environnementales (fig. 1). Il s’agit de la succion non nutritive, du peau à peau, de l’enveloppement et de l’installation en position appropriée.
La position appropriée est la position en flexion avec soutien au niveau de la tête, du dos et des pieds, permettant à l’enfant de développer une motricité libre.
Elle repose sur l’utilisation de dispositifs adaptés : cocons, langes roulés, coussin en microbilles. Elle permet d’éviter le décubitus ventral ou dorsal qui favorise les positions pathologiques, les comportements désorganisés d’agitation et empêche de fléchir les membres pour s’autoréguler. Or l’autorégulation permet à l’enfant de se stabiliser face à une dys-stimulation. Pour cela, il amène ses deux mains devant le visage, ses deux pieds en contact. Le soignant qui interprète correctement le comportement de l’enfant peut facilement l’aider à se stabiliser durant et après les soins (fig. 2).
La succion non nutritive (doigt, tétine) lors des soins et lors de l’alimentation par sonde facilite la transition vers la tétée et rassure l’enfant lors des soins, ce qui permet une bien meilleure interaction.
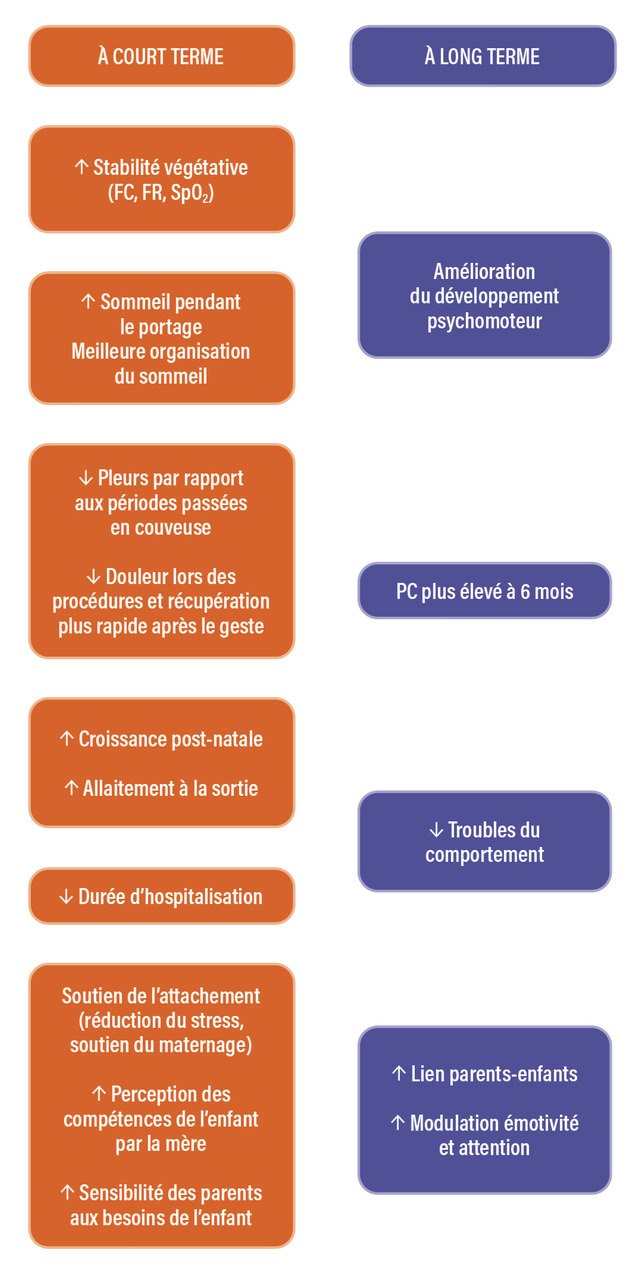
Le peau à peau consiste à porter l’enfant strictement peau contre peau, contre le thorax des parents, vêtu seulement d’une couche et d’un bonnet. Il s’inscrit dans le cadre des soins de type « kangourou » (kangaroo mother care) qui favorisent l’allaitement exclusif et la sortie précoce. Les bénéfices du peau à peau sont majeurs (fig. 3).12 - 14
Participation des parents
La participation des parents est absolument essentielle. C’est pourquoi ils ont un accès illimité au service. Dans les pays nordiques, les parents participent à la réunion qui permet aux professionnels de faire le point quotidiennement sur la situation de l’enfant et de prendre les décisions concernant sa prise en charge.
Les parents développent leur compréhension du comportement de leur enfant. Participer activement aux soins leur permet de faire l’expérience d’interactions positives avec leur bébé et de prendre confiance en eux. Les parents définissent avec les professionnels quand et comment ils peuvent et souhaitent intervenir : c’est la guidance parentale.
L’essentiel des SD résidant dans la qualité de l’interaction avec l’enfant, il est possible de bien les réaliser, même dans des chambres à plusieurs ou des unités ouvertes, mais les chambres individuelles favorisent l’individualisation de l’environnement de l’enfant et la présence parentale prolongée.15 Celle-ci prévient l’isolement de l’enfant, qui a un impact négatif sur son développement cognitif.16 Les parents doivent donc être en mesure de dormir sur place, s’alimenter, se laver, entretenir leur linge, recevoir de la famille et discuter avec d’autres parents.
Implantation des soins individualisés de développement en pratique
L’implantation des SD nécessite de les concilier avec le respect des impératifs de sécurité des enfants, imposant de décider en équipe des modalités de prise en charge.
Le moment des interventions auprès de l’enfant est choisi en fonction de sa capacité à supporter les soins et non plus seulement en fonction des impératifs d’organisation des professionnels.
Regrouper les soins peut être utile pour limiter le nombre d’interventions, mais ce n’est acceptable que si une évaluation concomitante de la tolérance de l’enfant est réalisée, reposant sur l’analyse des signes de retrait et d’approche (fig. 2).
Les effectifs infirmiers en néonatologie sont normés : un infirmier pour deux enfants en réanimation (type 3), un pour trois en soins intensifs (type 2b) et un pour six en néonatologie (type 2a), mais ces ratios qui datent de vingt-cinq ans ne prennent pas en compte l’évolution des standards de soins ni l’évolution des pratiques en matière d’âge gestationnel à partir duquel les enfants sont pris en charge (de 23 à 24 SA actuellement).
En attendant le futur, et encore hypothétique ajustement des ratios, cela nécessite de gros efforts de formation des infirmières à leur arrivée en néonatologie. Or beaucoup de services manquent de personnel dédié à la formation infirmière, ces effectifs n’étant pas non plus pris en considération dans les ratios actuels.
Impact majeur des soins individualisés de développement
Les SD ont un impact positif sur l’enfant et sa famille.
Concernant l’enfant, les études ont montré une amélioration de la fonction pulmonaire et de la croissance post-natale, une amélioration du sommeil et du confort, une augmentation du taux d’allaitement à la sortie et une réduction de la durée d’hospitalisation. À plus long terme, il est rapporté une amélioration du développement psychomoteur, de l’attention, de la régulation des affects et de la communication ainsi qu’une réduction des troubles du comportement.17,18
Concernant la famille, les études mettent en évidence une diminution du stress parental, une amélioration de la compétence parentale et de l’interaction parents-enfant.
En somme, depuis deux décennies, les SD se sont progressivement imposés comme un standard international de soins en néonatologie. L’implémentation de ce standard de soins est longue, car elle nécessite un investissement de tous les professionnels de santé et de l’institution dans laquelle se situe le service de néonatologie.
Ce standard intègre la présence des parents comme partenaires de soins, ce qui est devenu une attente importante de leur part, soutenue par les associations de parents, françaises et internationales. Les SD contribuent à réduire l’impact de la prématurité sur la santé et le développement des enfants, ainsi que sur la relation parents-enfant.
2. Pierrat V, Marchand-Martin L, Arnaud C, et al.; EPIPAGE-2 writing group. Neurodevelopmental outcome at 2 years for preterm children born at 22 to 34 weeks’ gestation in France in 2011: EPIPAGE-2 cohort study. BMJ 2017;358:j3448.
3. Griffiths N, Spence K, Loughran-Fowlds A, et al. Individualised developmental care for babies and parents in the NICU: Evidence-based best practice guideline recommendations. Early Hum Dev 2019;139:104840.
4. Burke S. Systematic review of developmental care interventions in the neonatal intensive care unit since 2006. J Child Health Care 2018;22(2):269-86.
5. Als H. Toward a synactive theory of development: Promise for the assessment of infant individuality. Infant Ment Health J 1982;3:229-43.
6. Vittner D, Butler S, Lawhon G, et al. The newborn individualised developmental care and assessment program: A model of care for infants and families in hospital settings. Acta Paediatr 2025;114(4):743-51.
7. Raiol MRDS, Savelon SV, de Moraes MMDS. Care with child development and André Bullinger’s special look at prematurity. Rev Paul Pediatr 2022;40:e2020416.
8. Patel N, Ballantyne A, Bowker G, et al. Helping Us Grow Group (HUGG). Family Integrated Care: Changing the culture in the neonatal unit. Arch Dis Child 2018;103(5):415-9.
9. Itoshima R, Helenius K, Ahlqvist-Björkroth S, et al. Close collaboration with parents affects the length of stay and growth in preterm infants: A register-based study in Finland. Neonatology 2024;121(3):351-8.
10. Spittle A, Orton J, Anderson PJ, et al. Early developmental intervention programmes provided post hospital discharge to prevent motor and cognitive impairment in preterm infants. Cochrane Database Syst Rev 2015;2015(11):CD005495.
11. Liao JH, Hu RF, Su LJ, et al. Nonpharmacological interventions for sleep promotion on preterm infants in neonatal intensive care unit: A systematic review. Worldviews Evid Based Nurs 2018;15(5):386-93.
12. Pandya D, Kartikeswar GAP, Patwardhan G, et al. Effect of early kangaroo mother care on time to full feeds in preterm infants: A prospective cohort study. Early Hum Dev 2021;154:105312.
13. Lee J, Parikka V, Lehtonen L, et al. Parent-infant skin-to-skin contact reduces the electrical activity of the diaphragm and stabilizes respiratory function in preterm infants. Pediatr Res 2022;91(5):1163-7.
14. Pados BF, Hess F. Systematic review of the effects of skin-to-skin care on short-term physiologic stress outcomes in preterm infants in the neonatal intensive care unit. Adv Neonatal Care 2020;20(1):48-58.
15. White RD, Smith JA, Shepley MM; Committee to establish recommended standards for newborn ICU design. Recommended standards for newborn ICU design, eighth edition. J Perinatol 2013;33 Suppl 1:S2-16.
16. Pineda RG, Stransky KE, Rogers C, et al. The single-patient room in the NICU: Maternal and family effects. J Perinatol 2012;32(7):545-51.
17. Kleberg A, Westrup B, Stjernqvist K. Developmental outcome, child behaviour and mother–child interaction at 3 years of age following Newborn Individualized Developmental Care and Intervention Program (NIDCAP) intervention. Early Hum Dev 2000;60(2):123-35.
18. Griffiths N, Spence K, Loughran-Fowlds A, et al. Individualised developmental care for babies and parents in the NICU: Evidence-based best practice guideline recommendations. Early Hum Dev 2019;139:104840.