Ce quatrième panel d’observation des pratiques et des conditions d’exercice en médecine générale est une enquête réalisée en France sur un échantillon représentatif comprenant 3 300 généralistes installés au 1er janvier 2018 (exerçant donc depuis au moins 4 ans et toujours en activité) et ayant au moins 200 patients dont ils sont le médecin traitant.
Le but est d’étudier les perceptions et les pratiques des médecins généralistes libéraux face à la baisse de la démographie médicale (les effectifs de MG ayant en effet baissé de 5,6 % entre 2012 et 2021), dans un contexte où, parallèlement, les besoins de soins augmentent, du fait du vieillissement de la population et de la chronicisation des maladies.
Pour le volet 2022 de l’étude, mené entre janvier et avril, le taux de réponse était de 47 % (plus de 1 550 médecins). Une comparaison des résultats avec cette même enquête menée en 2019 a été réalisée pour évaluer l’évolution des pratiques.
Près de huit MG sur dix jugent l’offre de soins insuffisante
En 2022, la baisse de la démographie médicale est fortement ressentie par les généralistes libéraux : 78 % d’entre eux jugent l’offre de médecine générale insuffisante dans leur territoire d’exercice, une proportion en augmentation par rapport à 2019 où ils étaient 67 % dans ce cas.
Ces perceptions sont cohérentes avec la situation objective (décrite par un indicateur appelé « accessibilité potentielle localisée », APL) : en effet, les médecins exerçant dans des zones où l’APL est faible sont plus nombreux à juger l’offre insuffisante (par exemple, 50 % de ceux exerçant dans les territoires les moins dotés en MG la trouvent très insuffisante, contre 20 % de ceux exerçant dans les territoires les plus dotés).
De plus, les difficultés ne concernent pas seulement la médecine générale : 87 % des MG ont déclaré avoir des difficultés à orienter les patients vers d’autres spécialités (contre 77 % en 2019). Un constat qui est aussi valable pour les professions paramédicales (masseurs-kinésithérapeutes, infirmières libérales…).
Le refus de nouveaux patients est de plus en plus fréquent
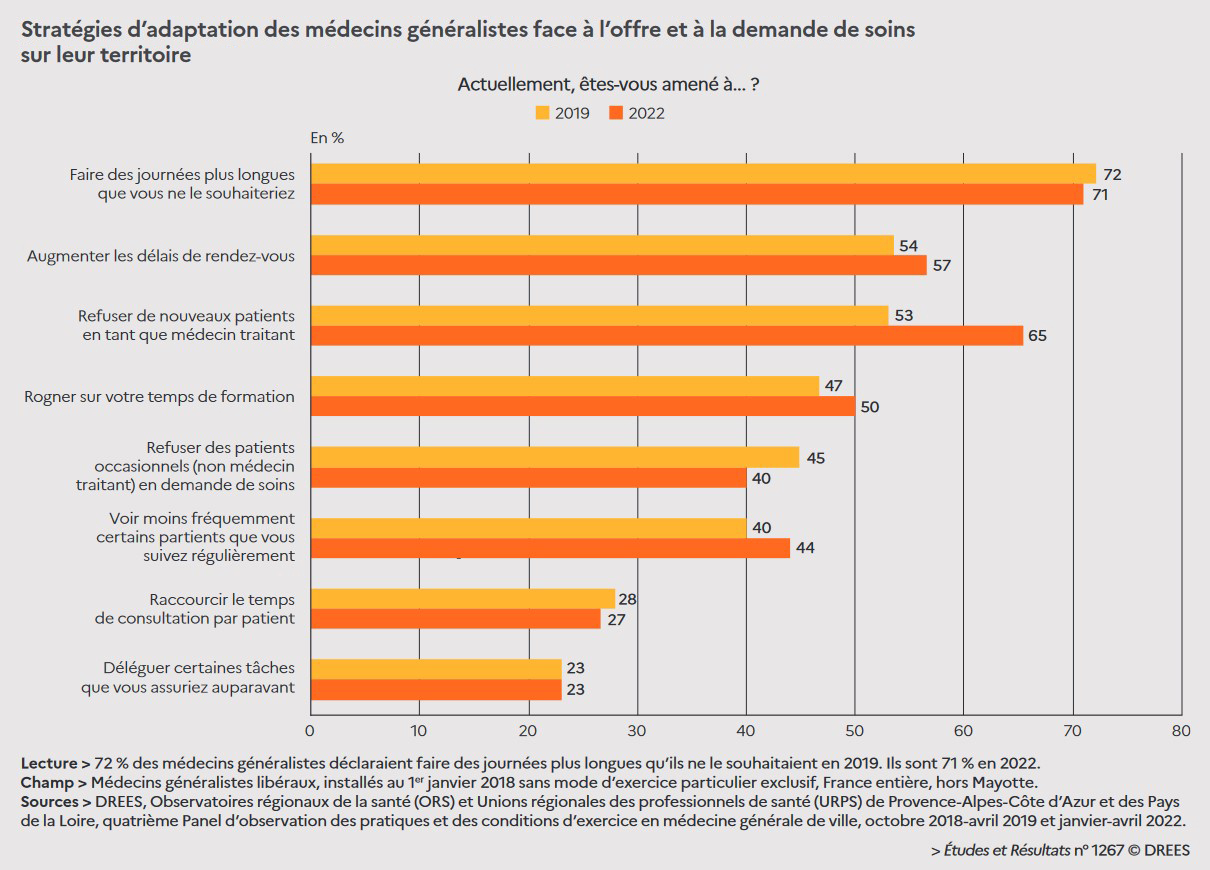
Cette tension entre l’offre et la demande de soins altère fortement la pratique quotidienne des MG, engendrant huit « stratégies » d’adaptation de leur organisation : refuser de nouveaux patients comme médecin traitant, refuser des patients occasionnels, augmenter les heures de travail, les délais de rendez-vous, raccourcir les durées de consultation, voir moins fréquemment certains patients, déléguer des tâches, rogner sur le temps de formation.
Travailler plus et refuser de nouveaux patients sont les deux principales conséquences (figure). En effet, 71 % des répondants déclarent faire des journées plus longues qu’ils ne le souhaiteraient, une proportion stable par rapport à 2019 (72 %). La pratique qui a progressé le plus est le fait de refuser de prendre en charge de nouveaux patients : alors qu’ils étaient 53 % à être amenés à le faire en 2019, ils sont désormais 65 % en 2022 (figure).
Par ailleurs, la prise en charge des malades chroniques pâtit aussi de cette baisse de l’offre de soins : 44 % des MG interrogés en 2022 (contre 40 % en 2019) déclarent qu’ils voient moins fréquemment certains patients suivis régulièrement. Enfin 50 % déclarent rogner sur leur temps de formation.
Trois profils de médecins selon leur stratégie d’adaptation
Enfin, cette enquête révèle que le nombre de mesures d’adaptation varie selon les caractéristiques des médecins et leur lieu d’exercice. Ce sont plutôt les médecins de moins de 50 ans, ceux qui ont un volume d’activité élevé et ceux qui doivent faire face aux plus grandes difficultés de démographie médicale qui adaptent davantage leurs pratiques.
Trois profils de médecins se dégagent selon leurs mesures d’adaptation :
- Ceux qui mettent en place plusieurs stratégies parmi les huit citées (entre cinq et six en moyenne) et déclarent déléguer une partie des tâches qu’ils assuraient auparavant à d’autres professionnels (secrétaires et assistantes médicales, autres professionnels de santé...). Ils représentent 20 % des médecins interrogés. Dans ce profil, ils sont plus nombreux à exercer en groupe (81 %). L’exercice coordonné confirme son intérêt dans l’adaptation à la situation démographique, notamment en permettant la délégation d’une partie des tâches.
- Ceux qui appliquent les mesures (cinq en moyenne), mais sans déléguer des tâches (35 % des interrogés). Ces derniers sont plus nombreux à ressentir l’impact de la baisse de la démographie médicale sur leur pratique : 78 % d’entre eux déclarent que répondre aux sollicitations de leurs patients est plus difficile qu’avant le début de la crise sanitaire (contre 64 % des médecins appartenant au premier profil). Dans ce groupe, les femmes sont plus représentées (46 % vs 37 % dans les deux autres groupes).
- Ceux qui mettent en place peu de mesures d’adaptation (deux en moyenne), représentant 45 % des répondants ; il s’agit de médecins qui se déclarent moins concernés par la baisse de la démographie médicale.