L’année 2018 a été très particulière pour les troubles du spectre de l’autisme (TSA), avec la parution des recommandations de la Haute Autorité de santé1 (HAS) sur les signes d’alerte, repérage, diagnostic et évaluation chez l’enfant et l’adolescent en février et de la Stratégie nationale pour l’autisme au sein des troubles du neurodéveloppement, en avril 2018 ; cette stratégie fait sienne les enjeux du diag- nostic des troubles du spectre de l’autisme chez le nourrisson.
Le diagnostic de trouble du spectre de l’autisme peut être aujourd’hui porté avant l’âge de 3 ans, mais reste peu évoqué avant 2 ans. Pourtant, les recherches à partir des entretiens des parents montrent que les difficultés chez leur enfant sont repérées tôt, parfois dès la naissance ou avant l’âge de 1 an, souvent vers 18 mois. De même, les études des films familiaux, ainsi que des études prospectives concernant les « siblings » (frères ou sœurs) d’enfants autistes ayant ultérieurement développé un trouble du spectre de l’autisme, nous ont permis de connaître plus de signes pour le repérage et le diagnostic des troubles autistiques.2 Les recommandations de la HAS1 nous rappellent qu’il n’existe à ce jour aucun marqueur pathognomonique d’une évolution vers un trouble du spectre de l’autisme.
Pour autant, au-delà de la temporalité nécessaire à la précision diagnostique, un consensus se dégage pour dire que des soins précoces sont fondamentaux pour une amélioration du pronostic comportemental. En fait, la plasticité neuronale déterminante dans les premières années de vie de tous les enfants est l’argument clé de la recherche d’un dépistage précoce, et l’évolution favorable d’un pourcentage d’enfants autistes est un autre facteur qui renforce cette démarche. Ainsi, tendre vers un repérage le plus précoce possible est le nouveau défi de santé publique, le médecin traitant se trouve en première ligne.
Le diagnostic de trouble du spectre de l’autisme peut être aujourd’hui porté avant l’âge de 3 ans, mais reste peu évoqué avant 2 ans. Pourtant, les recherches à partir des entretiens des parents montrent que les difficultés chez leur enfant sont repérées tôt, parfois dès la naissance ou avant l’âge de 1 an, souvent vers 18 mois. De même, les études des films familiaux, ainsi que des études prospectives concernant les « siblings » (frères ou sœurs) d’enfants autistes ayant ultérieurement développé un trouble du spectre de l’autisme, nous ont permis de connaître plus de signes pour le repérage et le diagnostic des troubles autistiques.2 Les recommandations de la HAS1 nous rappellent qu’il n’existe à ce jour aucun marqueur pathognomonique d’une évolution vers un trouble du spectre de l’autisme.
Pour autant, au-delà de la temporalité nécessaire à la précision diagnostique, un consensus se dégage pour dire que des soins précoces sont fondamentaux pour une amélioration du pronostic comportemental. En fait, la plasticité neuronale déterminante dans les premières années de vie de tous les enfants est l’argument clé de la recherche d’un dépistage précoce, et l’évolution favorable d’un pourcentage d’enfants autistes est un autre facteur qui renforce cette démarche. Ainsi, tendre vers un repérage le plus précoce possible est le nouveau défi de santé publique, le médecin traitant se trouve en première ligne.
Repérer
À quel âge ?
Avant 18 mois, il est souligné que certaines difficultés autres que celles liées à la communication de l’enfant peuvent toutefois avoir valeur d’indices précoces d’un trouble du neurodéveloppement.1 Il peut s’agir de particularités dans les domaines suivants : le niveau de vigilance (enfant trop calme ou irritable) ; le sommeil (délais excessifs d’endormissement ou réveils) ; la diversification alimentaire (refus de textures ou d’aliments nouveaux, rituels alimentaires) ; la régulation des émotions (crises de colère inexpliquées) et l’ajustement tonico-postural (« n’aime pas » être pris dans les bras) ; le développement de son répertoire moteur ; l’exploration inhabituelle des « objets », et cela quelle que soit la modalité sensorielle mobilisée (par exemple pour aligner des objets ou éteindre/allumer la lumière). La persistance de tels indices de même que les signes d’alerte majeurs (v. encadré ) nécessitent l’examen approfondi de l’ensemble des domaines de développement de l’enfant, incluant la communication sociale.
Autour de 18 mois, les signes d’alerte concernent l’engagement relationnel ; d’attention et de réciprocité sociale (initiation, réponse et maintien de l’attention conjointe, regard adressé, sourire partagé, pointage à distance coordonné avec le regard) ; la réactivité sociale (réponse au prénom) ; le langage réceptif (compréhension de consignes simples) et expressif (syllabes répétées, puis utilisation régulière et adaptée de plusieurs mots) ; le jeu socio-imitatif et symbolique ; les recherches ou les évitements sensoriels.
Toute inquiétude des parents pour le développement, et particulièrement celui du langage et des interactions sociales, doit être considérée comme un signe d’alerte majeur. Elle doit donner lieu à un examen approfondi du développement de l’enfant par le médecin assurant son suivi habituel, dans le cadre d’une consultation dédiée au repérage d’un trouble du spectre de l’autisme.
Chez l’enfant de plus de 18 mois, les signes précédents ou la présence de difficultés relationnelles précoces et persistantes combinées à des particularités dans le comportement et les intérêts prenant un caractère anormalement répétitif, restreints et stéréotypés, doivent alerter sur la possibilité d’un trouble autistique. Par difficultés relationnelles, on entend par exemple des difficultés à créer des liens amicaux, à engager, suivre ou participer à une conversation, à prendre des initiatives sociales (sorties, invitations...), à comprendre ou interpréter des intentions, des expressions langagières, le second degré, etc. D’autres signes plus ou moins évocateurs peuvent apparaître : utilisation inappropriée du langage, pauvreté du contact, voire indifférence ou, dans certains cas, au contraire familiarité excessive, difficulté à reconnaître les émotions d’autrui, balancements et autres mouvements stéréotypés, résistance au changement pouvant aller jusqu’à la mise en place de rituels, troubles du comportement (agressivité, conduites oppositionnelles), etc.
Le repérage des signes d’alerte peut être plus tardif dans l’enfance, voire à l’adolescence, en particulier dans les cas où ne coexiste pas de trouble du développement de l’intelligence ou lorsque la symptomatologie autistique est de faible intensité. Ces signes apparaissent parfois plus évidents lorsque les exigences de l’environnement social ou scolaire sont plus importantes (par exemple lors des transitions scolaires, comme le passage au collège) et dépassent les capacités adaptatives de l’enfant.
Autour de 18 mois, les signes d’alerte concernent l’engagement relationnel ; d’attention et de réciprocité sociale (initiation, réponse et maintien de l’attention conjointe, regard adressé, sourire partagé, pointage à distance coordonné avec le regard) ; la réactivité sociale (réponse au prénom) ; le langage réceptif (compréhension de consignes simples) et expressif (syllabes répétées, puis utilisation régulière et adaptée de plusieurs mots) ; le jeu socio-imitatif et symbolique ; les recherches ou les évitements sensoriels.
Toute inquiétude des parents pour le développement, et particulièrement celui du langage et des interactions sociales, doit être considérée comme un signe d’alerte majeur. Elle doit donner lieu à un examen approfondi du développement de l’enfant par le médecin assurant son suivi habituel, dans le cadre d’une consultation dédiée au repérage d’un trouble du spectre de l’autisme.
Chez l’enfant de plus de 18 mois, les signes précédents ou la présence de difficultés relationnelles précoces et persistantes combinées à des particularités dans le comportement et les intérêts prenant un caractère anormalement répétitif, restreints et stéréotypés, doivent alerter sur la possibilité d’un trouble autistique. Par difficultés relationnelles, on entend par exemple des difficultés à créer des liens amicaux, à engager, suivre ou participer à une conversation, à prendre des initiatives sociales (sorties, invitations...), à comprendre ou interpréter des intentions, des expressions langagières, le second degré, etc. D’autres signes plus ou moins évocateurs peuvent apparaître : utilisation inappropriée du langage, pauvreté du contact, voire indifférence ou, dans certains cas, au contraire familiarité excessive, difficulté à reconnaître les émotions d’autrui, balancements et autres mouvements stéréotypés, résistance au changement pouvant aller jusqu’à la mise en place de rituels, troubles du comportement (agressivité, conduites oppositionnelles), etc.
Le repérage des signes d’alerte peut être plus tardif dans l’enfance, voire à l’adolescence, en particulier dans les cas où ne coexiste pas de trouble du développement de l’intelligence ou lorsque la symptomatologie autistique est de faible intensité. Ces signes apparaissent parfois plus évidents lorsque les exigences de l’environnement social ou scolaire sont plus importantes (par exemple lors des transitions scolaires, comme le passage au collège) et dépassent les capacités adaptatives de l’enfant.
Des conditions et outils de repérage variés
Les professionnels de la petite enfance, le médecin généraliste et le pédiatre sont en première ligne pour la reconnaissance des signes précoces. Les examens obligatoires au 9e et 24e mois sont importants pour le dépistage, ils sont complétés par des consultations au 15e et/ou 18e mois.
Les nouveaux carnets de santé (fig. 1 ) rappellent aux parents qu’à 24 mois l’enfant utilise son index pour désigner quelqu’un ou quelque chose, joue à faire semblant, les imite dans la vie quotidienne, les sollicite pour jouer.
Le carnet de santé est un premier outil pour amorcer la discussion autour des signes précoces. Souvent, la première inquiétude parentale est l’absence de développement du langage entre 18 mois et 2 ans, comme nous le rappellent les études sur les entretiens parentaux. Les parents décrivent parfois un début de langage concomitant à la marche, se résumant souvent à « papa maman », et un arrêt ou une régression de celui-ci, voire la production unique d’un mot jamais répété. Associé à ce retard de langage, on trouve également l’absence de pointage, de réponse à l’appel du prénom, de jeu de faire-semblant, la rareté du contact visuel. Cet examen nécessite un temps de jeu avec l’enfant mettant à sa disposition cubes, dînette, livre, petites voitures, poupée…
Deux autres situations opposées peuvent être également à l’origine du dépistage d’un trouble du spectre autistique : les parents formulent une forte inquiétude sur le développement de leur enfant, des mères qui ont déjà l’expérience par la fratrie du premier développement et qui sentent leur nourrisson différent dès la naissance ou plus tardivement. Ses inquiétudes doivent inciter à revoir l’enfant dans des conditions optimales pour l’examen d’un jeune nourrisson et de proposer les examens somatiques. Plus délicate est l’absence d’inquiétude des parents devant un jeune nourrisson calme, gros dormeur, sans contact, ou d’un nourrisson de 2 ans isolé attaché à des stimulations visuelles ou auditives parfois fournies par le téléphone ou la tablette familiale. L’apparition de gestes stéréotypés permet fréquemment aux parents de reconnaître le caractère atypique du développement.
Certains enfants à risque doivent bénéficier d’un repérage des signes de trouble de l’autisme dès la fin de la première année : enfants ayant des signes d’alerte d’autisme, dont toute inquiétude des parents concernant le développement de l’enfant ; enfants prématurés ou exposés à des facteurs de risque pendant la grossesse (antiépileptique, psychotrope, alcool) ; enfants ayant des troubles du neurodéveloppement associés à une anomalie génétique ou chromosomique connue habituellement associée au troubles autistiques, fratries d’enfants autistes.
Les nouveaux carnets de santé (
Le carnet de santé est un premier outil pour amorcer la discussion autour des signes précoces. Souvent, la première inquiétude parentale est l’absence de développement du langage entre 18 mois et 2 ans, comme nous le rappellent les études sur les entretiens parentaux. Les parents décrivent parfois un début de langage concomitant à la marche, se résumant souvent à « papa maman », et un arrêt ou une régression de celui-ci, voire la production unique d’un mot jamais répété. Associé à ce retard de langage, on trouve également l’absence de pointage, de réponse à l’appel du prénom, de jeu de faire-semblant, la rareté du contact visuel. Cet examen nécessite un temps de jeu avec l’enfant mettant à sa disposition cubes, dînette, livre, petites voitures, poupée…
Deux autres situations opposées peuvent être également à l’origine du dépistage d’un trouble du spectre autistique : les parents formulent une forte inquiétude sur le développement de leur enfant, des mères qui ont déjà l’expérience par la fratrie du premier développement et qui sentent leur nourrisson différent dès la naissance ou plus tardivement. Ses inquiétudes doivent inciter à revoir l’enfant dans des conditions optimales pour l’examen d’un jeune nourrisson et de proposer les examens somatiques. Plus délicate est l’absence d’inquiétude des parents devant un jeune nourrisson calme, gros dormeur, sans contact, ou d’un nourrisson de 2 ans isolé attaché à des stimulations visuelles ou auditives parfois fournies par le téléphone ou la tablette familiale. L’apparition de gestes stéréotypés permet fréquemment aux parents de reconnaître le caractère atypique du développement.
Certains enfants à risque doivent bénéficier d’un repérage des signes de trouble de l’autisme dès la fin de la première année : enfants ayant des signes d’alerte d’autisme, dont toute inquiétude des parents concernant le développement de l’enfant ; enfants prématurés ou exposés à des facteurs de risque pendant la grossesse (antiépileptique, psychotrope, alcool) ; enfants ayant des troubles du neurodéveloppement associés à une anomalie génétique ou chromosomique connue habituellement associée au troubles autistiques, fratries d’enfants autistes.
L’évoquer
Dans chaque cas, pour les enfants de 16 à 30 mois, l’examen peut s’appuyer sur l'utilisation de la Modified Checklist for Autism in Toddlers (M-CHAT)*, complétée en cas de résultats confirmant un risque de trouble du spectre autistique par un entretien structuré plus précis avec les parents au moyen du M-CHAT Follow-up.3 Après l’âge de 4 ans, cet examen peut s’appuyer sur le questionnaire de communication sociale (SCQ). Chez l’enfant et l’adolescent sans trouble du développement intellectuel associé, cet examen peut s’appuyer sur les questionnaires suivants : Autism Spectrum Screening Questionnaire (ASSQ), Autism-spectrum Quotient (AQ) et Social Responsiveness Scale (SRS-2).1, 3
Attention, ces outils ne permettent pas d’établir un diagnostic. En cas de scores très anormaux, un trouble du neurodéveloppement est probable mais non pathognomonique de l’autisme. Ainsi, le diagnostic de trouble du spectre de l’autisme, s’il est évoqué, ne peut en aucun cas être posé à ce stade. Cette nuance est primordiale à communiquer clairement aux parents.
À l’issue de la consultation où le diagnostic est évoqué, la conduite à tenir inclut différents examens que le médecin traitant doit prescrire et coordonner :
– examens oto-rhino-laryngologique et ophtalmologique avec bilan orthoptique ;
– bilan orthophonique ;
– bilan du développement moteur par un psychomotricien, un kinésithérapeute ou un ergothérapeute.
Une orientation vers une structure de socialisation pour jeunes enfants est proposée : multi-accueil, régulier ou d’urgence, et, si l’enfant est déjà en crèche, demande d’une observation par les puéricultrices. Une consultation de suivi doit être prévue pour coordonner les actions en vue du diagnostic et faire la synthèse des résultats pour transmission à une équipe de deuxième ligne. Parallèlement à ces actions, l’enfant est orienté sans attendre vers une équipe spécialisée formée aux troubles du neurodéveloppement en mesure d’effectuer une évaluation du développement.
Attention, ces outils ne permettent pas d’établir un diagnostic. En cas de scores très anormaux, un trouble du neurodéveloppement est probable mais non pathognomonique de l’autisme. Ainsi, le diagnostic de trouble du spectre de l’autisme, s’il est évoqué, ne peut en aucun cas être posé à ce stade. Cette nuance est primordiale à communiquer clairement aux parents.
À l’issue de la consultation où le diagnostic est évoqué, la conduite à tenir inclut différents examens que le médecin traitant doit prescrire et coordonner :
– examens oto-rhino-laryngologique et ophtalmologique avec bilan orthoptique ;
– bilan orthophonique ;
– bilan du développement moteur par un psychomotricien, un kinésithérapeute ou un ergothérapeute.
Une orientation vers une structure de socialisation pour jeunes enfants est proposée : multi-accueil, régulier ou d’urgence, et, si l’enfant est déjà en crèche, demande d’une observation par les puéricultrices. Une consultation de suivi doit être prévue pour coordonner les actions en vue du diagnostic et faire la synthèse des résultats pour transmission à une équipe de deuxième ligne. Parallèlement à ces actions, l’enfant est orienté sans attendre vers une équipe spécialisée formée aux troubles du neurodéveloppement en mesure d’effectuer une évaluation du développement.
Confirmer le diagnostic
Le diagnostic repose sur une équipe de deuxième ligne en centre d’action médico-sociale précoce (CAMSP), centre médico-psychologique (CMP), centre médico-psychopédagogique, ou sur un dispositif d’annonce « diag-nostic autisme », ou une équipe départementale spécialisée de diagnostic précoce. Le médecin traitant a un rôle très important pour accompagner et dédramatiser ce pas vers une consultation dans un centre de pédopsychiatrie.
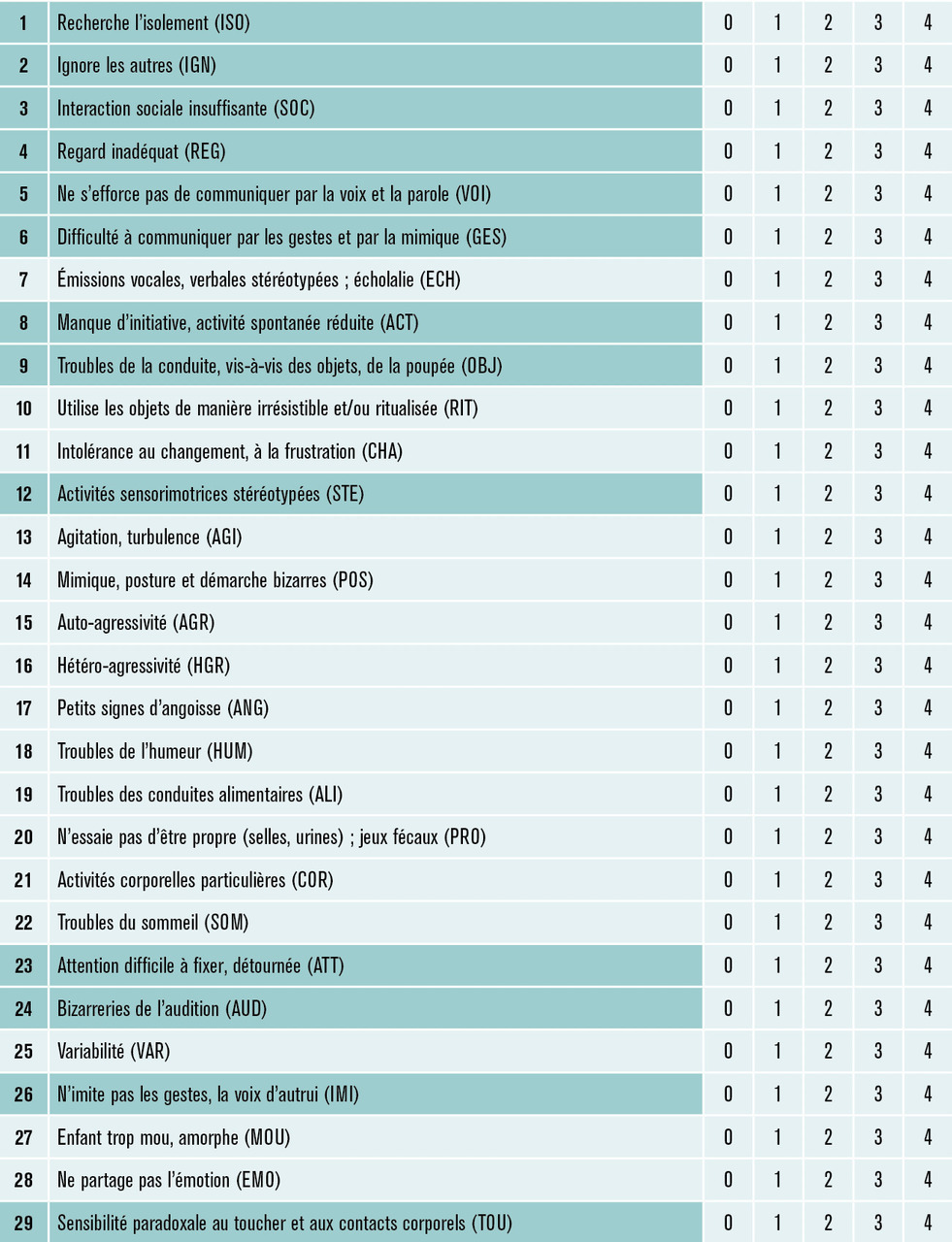
La confirmation diagnostique est clinique. L’observation, en situation d’interaction avec l’enfant, de ses capacités de communication sociale et de ses comportements restreints répétitifs afin de rechercher les signes centraux de trouble autistique en référence aux critères de la version 5 du Manuel diagnostique et statistique de troubles mentaux (DSM-5). Des outils standardisés tels que la Childhood Autism Rating Scale (CARS), l’Autism Diagnostic Observation Schedule (ADOS) ou l’ECA-R (échelle d’évaluation des comportements autistiques révisée)4 [fig. 2 ] sont des aides au diagnostic. À cette observation s’associent les éléments du bilan de développement préalablement réalisé et complété en fonction des éléments de l’anamnèse. L’examen psychologique du niveau de fonctionnement intellectuel et des capacités adaptatives de l’enfant dans les situations de vie quotidienne sur la base des observations parentales permet de cerner les potentialités et les difficultés indispensables pour construire le projet personnalisé d’intervention.
La recherche de troubles associés fait partie intégrante de la démarche diagnostique catégorielle et dimensionnelle. Ce sont :
– les troubles du neurodéveloppement (trouble du développement intellectuel, trouble du langage, déficit de l’attention, trouble développemental de la coordination) ;
– les troubles sensoriels (surdité, basse vision) ;
– les pathologies neurologiques, épilepsie, problème neuromoteur (fatigabilité ou paralysie, ataxie, mouvements anormaux) ;
– les troubles psychopathologiques (anxiété, dépression, etc.), les troubles du comportement alimentaire, les troubles du sommeil, les pathologies somatiques (dentaire, hormonale, cardiaque, digestive, métabolique, etc.).
La confirmation diagnostique est clinique. L’observation, en situation d’interaction avec l’enfant, de ses capacités de communication sociale et de ses comportements restreints répétitifs afin de rechercher les signes centraux de trouble autistique en référence aux critères de la version 5 du Manuel diagnostique et statistique de troubles mentaux (DSM-5). Des outils standardisés tels que la Childhood Autism Rating Scale (CARS), l’Autism Diagnostic Observation Schedule (ADOS) ou l’ECA-R (échelle d’évaluation des comportements autistiques révisée)4 [
La recherche de troubles associés fait partie intégrante de la démarche diagnostique catégorielle et dimensionnelle. Ce sont :
– les troubles du neurodéveloppement (trouble du développement intellectuel, trouble du langage, déficit de l’attention, trouble développemental de la coordination) ;
– les troubles sensoriels (surdité, basse vision) ;
– les pathologies neurologiques, épilepsie, problème neuromoteur (fatigabilité ou paralysie, ataxie, mouvements anormaux) ;
– les troubles psychopathologiques (anxiété, dépression, etc.), les troubles du comportement alimentaire, les troubles du sommeil, les pathologies somatiques (dentaire, hormonale, cardiaque, digestive, métabolique, etc.).
ACCOMPAGNER
Dans tout ce cheminement, le médecin traitant a un rôle d’accompagnement, il partage les informations avec les parents, reprend avec eux les éléments issus du bilan. En parallèle de la mise en place de soins spécialisés, le médecin traitant garde une place primordiale dans le suivi en particulier vaccinal, staturo-pondéral, ophtalmologique, dentaire, du sommeil et du transit.
* http://bit.ly/2LjOjEz
Encadre
Signes d’alerte majeurs de Trouble du spectre de l’autisme
Quel que soit l’âge
• Inquiétude des parents concernant le développement de leur enfant, notamment en termes de communication sociale et de langage
• Régression des habiletés langagières ou relationnelles, en l’absence d’anomalie à l’examen neurologique
Chez le jeune enfant
• Absence de babillage, de pointage à distance ou d’autres gestes sociaux pour communiquer à 12 mois et au-delà (faire coucou, au revoir, etc.)
• Absence de mots à 18 mois et au-delà
• Absence d’association de mots (non écholaliques) à 24 mois et au-delà
Références
1. Haute Autorité de santé. Trouble du spectre de l’autisme - Signes d’alerte, repérage, diagnostic et évaluation chez l’enfant et l’adolescent. Recommandations pour la pratique clinique, HAS 2018. www.has-sante.fr ou http://bit.ly/2LXmIIH
2. Lord C, Elsabbagh M, Baird G, Veenstra-Vanderweele. Autism spectrum disorder. Lancet 2018; 392:508-20.
3. Malvy J. Signes précoces. L’autisme de l’enfance à l’âge adulte. In : Barthélémy C & Bonnet-Brilhault F (Eds). Paris : Lavoisier, 2012.
4. Barthélémy C, Roux S, Adrien JL, et al. Validation of The Revised Behavior Summarized Evaluation Scale. J Autism Dev Disord 1997;27:139-53.
2. Lord C, Elsabbagh M, Baird G, Veenstra-Vanderweele. Autism spectrum disorder. Lancet 2018; 392:508-20.
3. Malvy J. Signes précoces. L’autisme de l’enfance à l’âge adulte. In : Barthélémy C & Bonnet-Brilhault F (Eds). Paris : Lavoisier, 2012.
4. Barthélémy C, Roux S, Adrien JL, et al. Validation of The Revised Behavior Summarized Evaluation Scale. J Autism Dev Disord 1997;27:139-53.
Dans cet article
Une question, un commentaire ?

 Encadrés
Encadrés