Chez l’enfant, l’allergie oculaire s’exprime le plus souvent par une conjonctivite, souvent associée à une rhinite. La conjonctivite allergique aiguë peut précéder la rhinite allergique ou être au premier plan. Les conjonctivites allergiques touchent environ 25 % de la population générale en Europe. L’âge d’apparition est variable, parfois très précoce. On distingue les formes bénignes (saisonnières et perannuelles) de la kératoconjonctivite vernale, rare (0,7 à 3 cas pour 10 000), mais sévère et difficile à prendre en charge. Les kératoconjonctivites atopiques et l’eczéma péri-oculaire concernent essentiellement l’adulte.
Physiopathologie
Le principal mécanisme impliqué dans les conjonctivites allergiques est une hypersensibilité immédiate IgE médiée vis-à-vis d’un pneumallergène. La nature de ce dernier détermine la forme clinique et son caractère saisonnier ou perannuel. Les pollens (arbres, graminées, herbacées, plantes fourragères), mais également les moisissures estivales (Alternaria alternata) sont responsables des conjonctivites saisonnières. Dans les formes perannuelles, acariens (Dermatophagoides pteronyssinus), phanères d’animaux, blattes et moisissures sont en cause. Un terrain atopique est souvent associé : rhinite allergique, dermatite atopique, asthme… Les facteurs irritants (polluants, etc.) sont favorisants.
La kératoconjonctivite vernale est un cas particulier : sa physiopathologie, complexe, fait intervenir une réponse de type cellulaire (lymphocytes T et éosinophiles) plus ou moins associée à un mécanisme IgE-médié (lymphocytes B, mastocytes et IgE spécifiques), ainsi qu’à des facteurs génétiques et hormonaux.
Diagnostics différentiels
Les principaux diagnostics différentiels sont les conjonctivites infectieuses, qu’elles soient virales ou bactériennes. Une origine virale est évoquée en cas de contexte épidémique, bilatéralisation en quelques jours, sécrétions claires importantes, adénopathie prétragienne douloureuse à la palpation. Les conjonctivites bactériennes sont plutôt unilatérales, avec rougeurs diffuses et sécrétions « sales ». L’évolution est rapide (5 - 8 j). Staphylococcus aureus, S. epidermidis, pneumocoque et Haemophilus influenzæ sont impliqués le plus souvent. Le traitement est le même dans les deux cas : agents mouillants (Lacrifluid, Fluidabak, Artelac...) et antiseptiques (Biocidan, Vitabact, Monosept...). Si l’infection concerne un nouveau-né, adresser en urgence à un pédiatre ou un ophtalmologiste.
Autre diagnostic différentiel : le syndrome de sécheresse oculaire, associé ou non à une rosacée (des chalazions récidivants sont un bon signe d’appel).
Conjonctivites allergiques bénignes
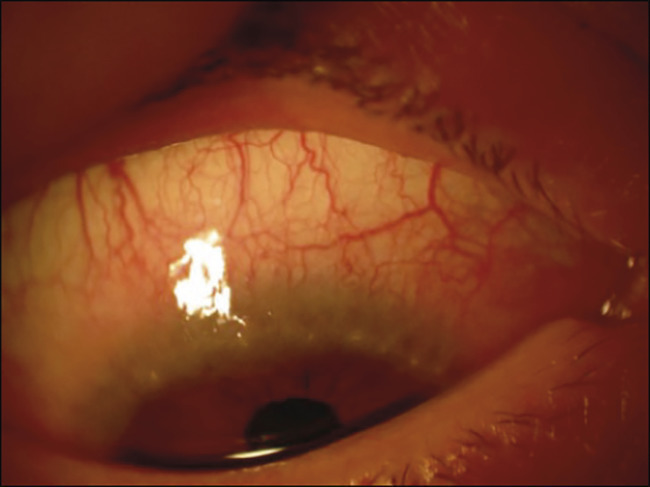
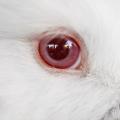
Le symptôme le plus fréquent de la conjonctivite aiguë et saisonnière est le prurit, qui peut s’accompagner d’une sensation de corps étranger et d’œil sec, ainsi que d’un larmoiement, yeux gonflés et collés le matin. L’examen montre une inflammation conjonctivale avec hyperhémie, œdème palpébral et secrétions muqueuses claires. La cornée n’est pas atteinte. Une rhinite est associée souvent, mais pas toujours (on parle de rhinoconjonctivite allergique). L’éversion de la paupière supérieure met en évidence de petites papilles (fig. 1). À l’interrogatoire, on recherche des antécédents familiaux, la notion d’exposition à des allergènes (surtout de nature alimentaire, pollinique) et un terrain atopique (asthme, eczéma, urticaire allergique, allergie alimentaire, etc.). Le traitement repose avant tout sur l’éviction de l’allergène responsable (si retrouvé).
Le traitement local comprend :
- lavages oculaires répétés au sérum physiologique sans conservateur ;
- arrêt du frottement oculaire ;
- larmes artificielles car l’œil est toujours sec ;
- collyres anti-H1 (2 x/j) ; per os si rhinite associée ;
- antidégranulants topiques, au minimum 3 x/j.
L’utilisation de collyres à double action (anti-H1 et antidégranulant) favorise l’observance. Les collyres corticoïdes n’ont que peu d’intérêt dans ces formes bénignes ; on les réserve aux formes rebelles ou particulièrement inflammatoires à l’examen clinique.
On traite aussi la rhinite.
Dans la conjonctivite perannuelle, la majorité des symptômes sont similaires mais ils sont présents toute l’année, a minima avec des acutisations périodiques, en particulier au printemps et à l’automne). Le prurit est parfois absent (piège), et le syndrome sec – responsable de brûlure et larmoiement – peut prédominer. À l’examen, on retrouve une inflammation conjonctivale diffuse et des papilles tarsales de petite taille. Le bilan allergologique s’impose, d’autant que la conjonctivite est associée à une allergie rhinobronchique. Les traitements locaux symptomatiques sont les mêmes que pour la conjonctivite aiguë saisonnière, mais leur utilisation prolongée est difficile. Une immunothérapie spécifique peut être proposée (contre les pollens notamment) chez l’enfant de plus de 6 ans.
Kératoconjonctivite vernale
Cette maladie a une prévalence faible en Europe occidentale, mais c’est un véritable problème de santé dans les régions chaudes et sèches, notamment en Afrique, Inde, Japon, Amérique du Sud. Elle est très invalidante en raison de l’intensité et de la chronicité des symptômes oculaires, et de son impact sur la qualité de vie (PAI indispensable). Contrairement aux conjonctivites allergiques, la kératoconjonctivite vernale peut induire des baisses d’acuité visuelle définitives, soit par les atteintes cornéennes et l’amblyopie qu’elles provoquent, soit par la pathogénicité des corticoïdes qu’elle nécessite le plus souvent pour sa prise en charge.
L’affection débute dans 85 % des cas entre 2 et 10 ans, avec une prédominance masculine marquée (2 à 3 fois plus de garçons que de filles). À la puberté, elle s’améliore dans 90 % des cas. Si la KCV est classée dans les maladies allergiques oculaires, l’allergie n’explique qu’en partie la maladie (le bilan allergologique n’est positif que dans la moitié des cas).
Cliniquement, des poussées inflammatoires conjonctivo-cornéennes bilatérales et asymétriques surviennent surtout au printemps et en été (favorisées par l’exposition aux allergènes, aux UV, à la sécheresse et à la chaleur). Les signes fonctionnels prédominent le matin au réveil : sensation de corps étranger, prurit, photophobie majeure, blépharospasme et larmoiement abondant sous la forme de secrétions épaisses (leur nettoyage est indispensable pour que l’enfant puisse ouvrir les yeux). Les patients se plaignent aussi de douleurs et de sensation de brûlure. Une photophobie majeure, invalidante (enfant prostré portant des lunettes de soleil) doit faire redouter une kératite et impose une consultation ophtalmologique.
L’examen à la lampe à fente retrouve :
- une hyperhémie conjonctivale importante, bulbaire et surtout tarsale supérieure ;
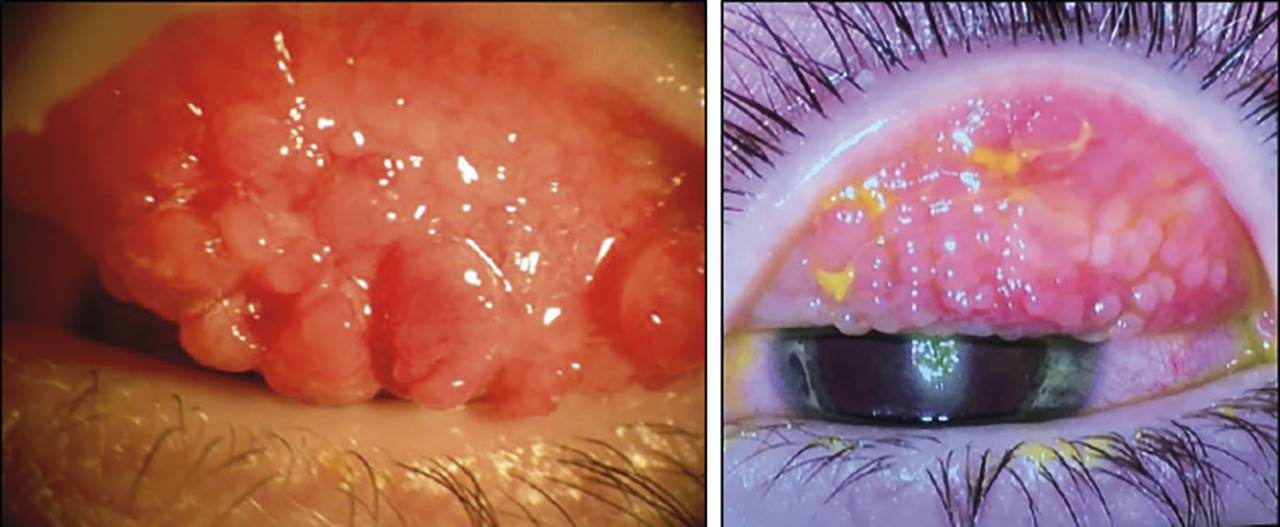
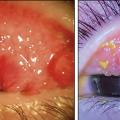
- des papilles géantes, tarsales supérieures surtout (fig. 2) ;
- un pseudoptosis secondaire à ces dernières ;
- un bourrelet limbique gélatineux (moins fréquent) ;
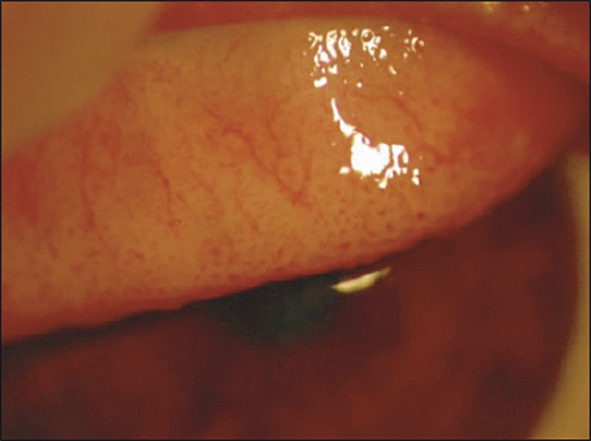
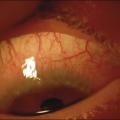
- des grains de Trantas limbiques : amas superficiels blanchâtres d’éosinophiles, au niveau du limbe, qui ressemblent à des grains de mil (fig. 3).
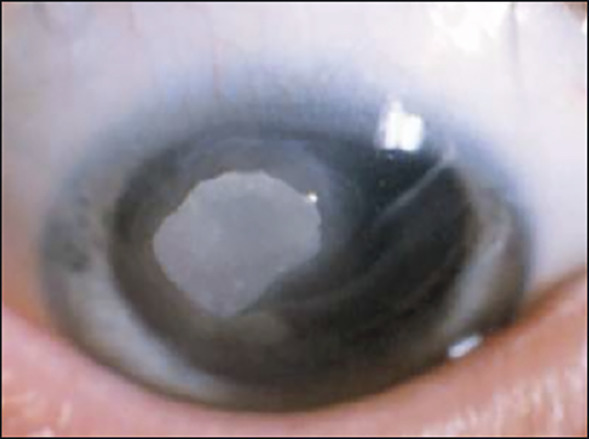
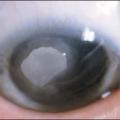
Une kératite ponctuée superficielle supérieure peut, dans les formes les plus sévères, se compliquer d’un ulcère vernal – épithélial, ovalaire, à bords nets et à fond clair – classiquement localisé en regard des papilles géantes sous-tarsales. Lorsque le fond de cet ulcère est comblé par un dépôt blanc, grisâtre, on parle de plaque vernale (fig. 4), qui peut évoluer vers une cicatrice responsable d’astigmatisme et d’amblyopie.
En dehors des poussées et en cas d’allergie associée, on préconise :
- l’éviction de l’allergène, si identifié (moins de 50 % des cas) ;
- l’arrêt du frottement oculaire : essentiel pour éviter la formation d’un kératocône ;
- des lavages oculaires abondants et répétés au sérum physiologique glacé ;
- l’instillation de collyres anti-H1 et antidégranulants ;
- l’application d’une pommade vitamine A le soir au coucher ;
- des mesures associées : verres filtrant les UV, plus ou moins teintés, casquette, couvre-chef.
Lors des crises, les corticoïdes sont le traitement de choix. Les kératites épithéliales superficielles et les ulcères cornéens impliquent leur utilisation locale à forte dose (plusieurs instillations quotidiennes) en cure courte. Cependant, l’utilisation non raisonnée des corticoïdes expose le patient à l’apparition d’une corticodépendance et à leur iatrogénicité (cataracte, glaucome et infection).
Dans ces situations, les immunosuppresseurs locaux sont préconisés (ciclosporine à 2 % ou autres molécules).
Quand adresser aux spécialistes ?
Les signes de gravité (photophobie et troubles de la vision) font redouter une atteinte cornéenne et imposent l’avis urgent d’un ophtalmologiste.
Le bilan allergologique n’est pas systématique chez les patients ayant une conjonctivite allergique aiguë non compliquée. L’association à une rhinite allergique ou à un asthme, une kératoconjonctivite vernale et une conjonctivite perannuelle sévère justifient la réalisation d’un bilan chez l’allergologue (entretien, tests cutanés et bilan sanguins).
Denis D, Chagny M, Beylérian M. Conjonctivites allergiques de l’enfant. Rev Prat Med Gen 2020;34(1033);13-7.
Martin Agudelo L. Conjonctivite : virale ou bactérienne ? Rev Prat (en ligne) 2 janvier 2023.
Hostyn S, Mortemousque B. Conjonctivite d’allure allergique chez l’enfant. Rev Prat 2021;71(7);768-72.
HAS. La kératoconjonctivite vernale KCV. 2 novembre 2022.
Vera L, Bui Quoc E, Denis D, et al. Conduite à tenir devant une conjonctivite de l’enfant. SFO Online mai 2017.
Leonardi A, Silva D, Perez Formigo D, et al. Management of ocular allergy. Allergy 2019;74(9);1611-30.