L’hypercalcémie est une anomalie biologique fréquente, souvent découverte de façon fortuite. Compte tenu de ses conséquences – aiguës et/ou chroniques – ainsi que des possibilités d’intervention (prévention secondaire), la prise en charge diagnostique voire thérapeutique s’impose dans toutes les situations. Une fiche avec la conduite à tenir en médecine générale, arbre décisionnel à l’appui.
La concentration extracellulaire de calcium est étroitement régulée via deux hormones : la parathormone (PTH), principalement, et le calcitriol (rappels physiologiques dans l’encadré ci-dessous).
Il faut évoquer une hypercalcémie devant une concentration circulante de calcium total > 2,55 mmol/L et/ou de calcium ionisé > 1,32 mmol/L.
Quel dosage ?
La mesure de la concentration circulante de calcium ionisé est le gold standard, mais elle nécessite des conditions pré-analytiques strictes (notamment un temps court entre le prélèvement et l’analyse). Le plus souvent, on mesure la concentration de calcium dit « total » (circulant + lié aux protéines), dont la fiabilité est médiocre.
En pratique, en cas de dosage de calcium total supérieur à la normale, on demande une confirmation, si possible par la mesure du calcium ionisé. Mais attention : une hypercalcémie à 3,0 mmol/L impose une prise en charge en urgence (v. ci-dessous) car il est très peu probable qu’elle soit « fausse ».
Signes cliniques et complications
Le plus souvent, l’hypercalcémie est diagnostiquée fortuitement, donc en l’absence de symptômes très évocateurs. Les manifestations sont souvent aspécifiques (retrouvées a posteriori à l’interrogatoire) : asthénie, anorexie, constipation++, douleurs (ostéo-articulaires ou musculaires), troubles des phanères (sécheresse cutanée, ongles cassants, anomalies des poils).
Les complications chroniques les plus fréquentes sont osseuses (notamment les fractures) et rénales (coliques néphrétiques) ; elles doivent faire évoquer une hypercalcémie.
Les signes aigus – manifestations neuropsychiatriques, probablement plus fréquentes chez la personne âgée, et surtout troubles du rythme cardiaque (palpitations ou malaise, précédés le plus souvent d’un raccourcissement du segment QT à l’ECG) – nécessitent une prise en charge en urgence.
Rechercher une cause : PTH-dépendante ou indépendante ?
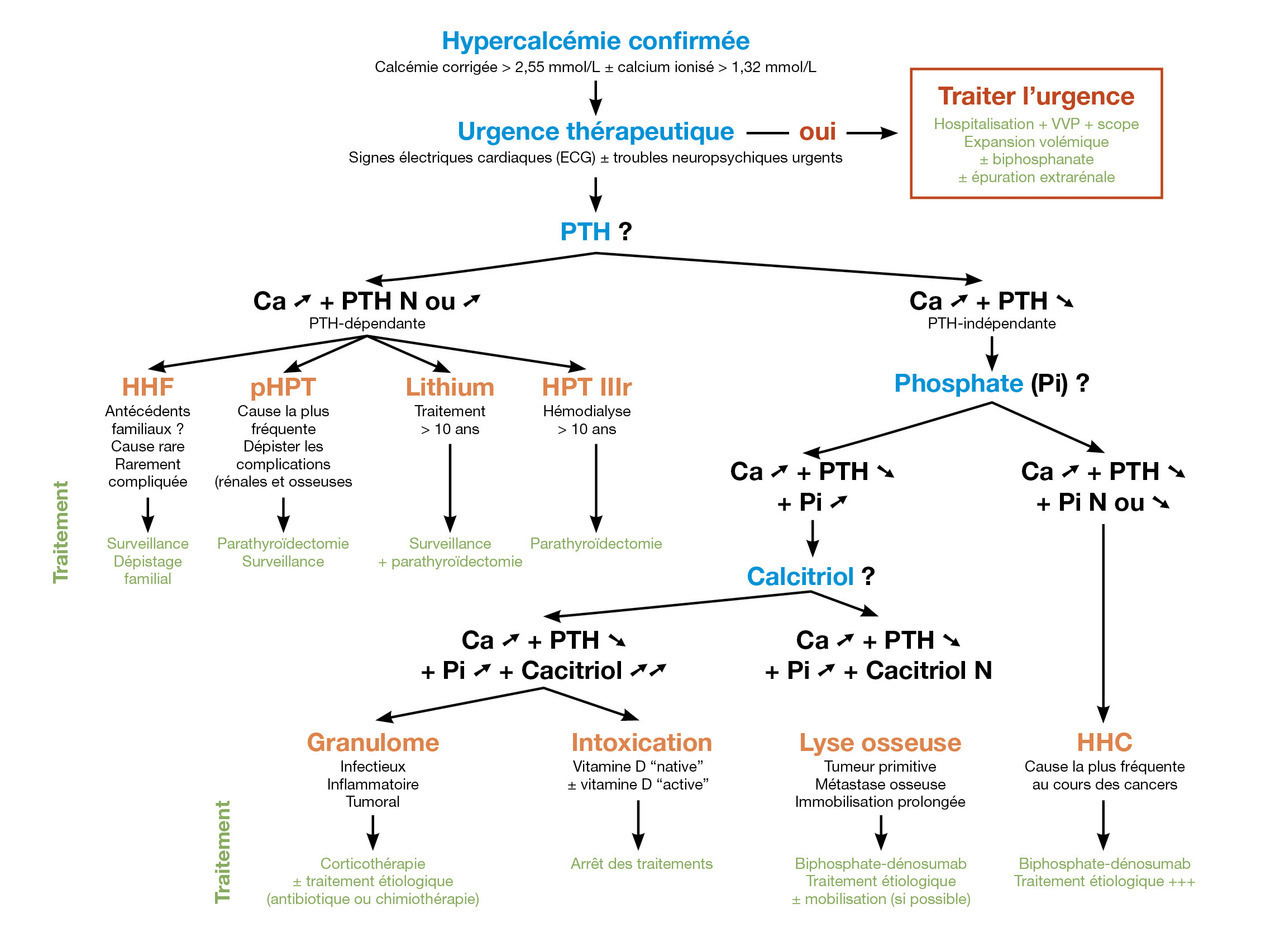
La démarche diagnostique face à une hypercalcémie non menaçante est résumée dans l’arbre décisionnel (figure ci-contre).
La première étape est le dosage de la PTH.
PTH augmentée ou normale
Lorsque la sécrétion de PTH est inadaptée (haute ou insuffisamment freinée par l’augmentation de la calcémie), il faut évoquer en premier lieu (c’est la cause la plus fréquente) une hyperparathyroïdie primitive (pHPT), c’est-à-dire que le mécanisme primitif est un excès inapproprié de sécrétion de PTH. Le plus souvent, celle-ci est liée à une tumeur, bénigne dans la grande majorité des cas (< 1 % sont des carcinomes), qui se développe au sein d’un tissu parathyroïdien. Une hypercalciurie est typiquement associée dans ce cas. L’hyperparathyroïdie primitive entraîne des complications osseuses (déminéralisation compliquée de fracture, notamment au niveau des vertèbres, du poignet et de la hanche) et rénales (calculs, néphrocalcinose et insuffisance rénale), mais aussi cardiovasculaires et neuromusculaires qui en justifient le dépistage et le traitement.
Plus rare, l’hypercalcémie hypocalciurique familiale (HHF) est une maladie génétique autosomique dominante (mutation du récepteur du calcium), le plus souvent asymptomatiques et sans conséquences cliniques.
Enfin, les traitements prolongés par sels de lithium (> 10 ans) et l’hémodialyse (> 10 ans) peuvent entraîner des anomalies de la relation calcémie-sécrétion de PTH, augmentant la sécrétion de cette dernière.
PTH basse ou effondrée
Lorsque la cause n’est pas liée à une anomalie de la sécrétion de PTH, il existe un ou des facteurs pathologiques qui engendrent une hypercalcémie freinant la sécrétion de la PTH endogène.
Une des causes les plus fréquentes est un syndrome paranéoplasique avec sécrétion de PTH-rp (peptide ayant la même action biologique que la PTH, sécrété par la tumeur), entraînant une augmentation de la résorption osseuse.
Certains cancers, notamment le myélome multiple, les métastases (des cancers à tropisme osseux), agissent sur le tissu osseux en libérant son contenu. Ces causes sont regroupées sous le terme « lyse osseuse ». Comme l’os contient du calcium et du phosphate, la calcémie et la phosphatémie augmentent, de même que la calciurie et la phosphaturie. Sans rapport avec les cancers, l’os peut libérer des quantités importantes de calcium lors d’immobilisations prolongées : c’est un diagnostic d’exclusion dont les mécanismes sont mal compris.
Si le calcitriol est augmenté, on parle de « formes vitamine D-dépendantes » : des granulomes sont le plus souvent en cause, qu’ils soient tumoraux (lymphomes), infectieux (tuberculose) ou inflammatoires (sarcoïdose). Des apports pharmacologiques de vitamine D native (ergo- ou cholécalciférol) et/ou ses dérivés actifs (alfacalcidol ou calcitriol) peuvent entraîner des hypercalcémies lorsqu’ils sont utilisés à des doses supraphysiologiques (intoxication). Dans tous ces cas, l’hypercalcémie est accompagnée d’une augmentation dela concentration de phosphate.
Quel bilan biologique pour orienter ?
En pratique, la calciurie est un élément diagnostique important des hypercalcémies PTH-dépendantes.
En cas de mécanisme PTH-indépendant, la phosphatémie est un élément fortement évocateur : si elle est basse, elle oriente vers une hypercalcémie humorale des cancers ; si elle est élevée, il s’agit soit d’une forme vitamine D-dépendante soit d’une lyse osseuse (figure). La calcitriolémie n’est pas indispensable en première intention mais peut être utile.
La créatininémie permet d’évaluer le retentissement rénal et le terrain.
Quelle prise en charge ?
La prise en charge ne repose pas sur une valeur absolue de calcémie mais sur son retentissement.
En cas de complication aiguë (cardiaque ou neurologique) ou chronique (osseuse ou rénale), une hospitalisation en urgence s’impose pour un traitement symptomatique.
En l’absence d’urgence, la prise en charge thérapeutique consiste à traiter la cause et les complications (traitement préventif).
Le seul traitement curatif de l’hyperparathyroïdie primitive est chirurgical, le plus souvent réalisé sans urgence (après évaluation de la balance bénéfices/risques, notamment chez les personnes âgées).
Si l’hypercalcémie est modérée (< 3 mmol/L) et bien tolérée, les apports calciques journaliers (et en vitamine D) peuvent être maintenus identiques à ceux de la population générale. Les diètes pauvres en calcium ne modifient que peu la calcémie et sont à risque d’accélérer la déminéralisation osseuse. Une bonne hydratation (au moins 2 litres d’eau/j) est recommandée en prévention de la maladie lithiasique.
Dans le cas des syndromes paranéoplasiques avec sécrétion de PTH-rp et des lyses osseuses, il faut évidemment traiter le cancer initial, mais les biphosphonates, voire le dénosumab (anticorps monoclonal inhibant le ligand RANK) peuvent être utilisés. Les corticoïdes peuvent être utiles dans les hypercalcémies vitamine D-dépendantes et permettent dans tous les cas de diminuer l’absorption intestinale de calcium et de phosphate, mais leurs effets indésirables à court et long termes doivent être pris en compte avant de les initier.
Homéostasie du calcium
Trois niveaux de contrôle :
– récepteur du calcium : exprimé au niveau des glandes parathyroïdes et du rein, il permet de réguler la sécrétion de parathormone (en la diminuant en cas d’élévation de la calcémie et vice versa) ;
– parathormone (PTH) : augmente la calcémie en provoquant une résorption osseuse, en favorisant la réabsorption de calcium via le tubule rénal et en « activant » la transformation de la 25(OH)-vitamine D en calcitriol dans le rein ;
– le calcitriol d’origine rénale joue un rôle hypercalcémiant : il augmente l’absorption digestive du calcium et stimule la résorption osseuse. Dans certaines pathologies (sarcoïdose, tuberculose, lymphome), les granulomes le produisent en grandes quantités.
Bertocchio JP. Item 266. Hypercalcémie.Rev Prat 2020;70(7);e231-7.
Tabibzadeh N, Letavernier E. Hypercalcémie : doser la PTH.Rev Prat Med Gen 2019;33(1022);405-6.

 Encadrés
Encadrés