La dysfonction érectile (DE) est un symptôme fréquent chez l’homme de plus de 40 ans. Orientée par l’évaluation clinique du patient et le bilan initial (cf. article « Diagnostic et analyse d’une dysfonction érectile »), la prise en charge se décline en plusieurs étapes. En soins primaires, l’objectif est de prendre en charge les situations sans facteur de complexité (DE secondaire, isolée, avec capacité érectile résiduelle). Faisons le point sur les options thérapeutiques et la conduite à tenir selon les dernières recos de l’AFU (en anglais ou en français).
Mesures du mode de vie d’abord
Par rapport aux guidelines précédentes, les nouvelles préconisations donnent une place beaucoup plus explicite aux mesures de mode de vie comme partie intégrante du traitement : sevrage tabagique et d’autre substances addictives, activité physique (exercices en aérobie, d’intensité modérée à élevée, pour une durée de 150 à 180 min hebdomadaires), régime alimentaire sain, notamment de type méditerranéen.
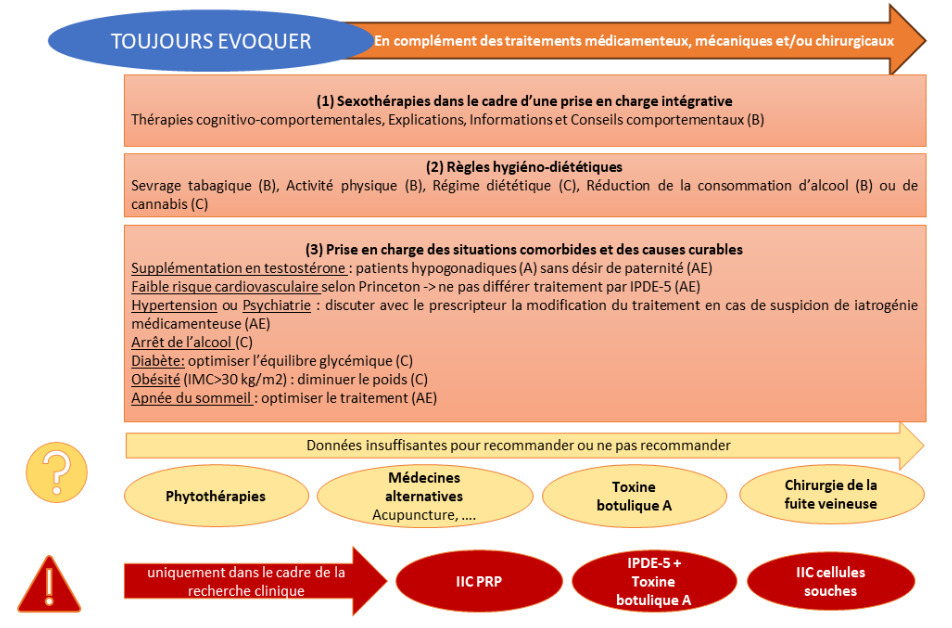
Quant aux traitements « alternatifs ou complémentaires » (acupuncture, stimulation électrique fonctionnelle et renforcement des muscles du plancher pelvien, impulsions magnétiques à basse fréquence, synthèse d’image créative dynamique), les preuves sont insuffisantes pour se prononcer. Mêmes conclusions pour les phytothérapies (ginseng, Pycnogenol, Tribulus terrestris, Lepidium meyenii, L-arginine, E-MA-H et EMA-HP, VigRX Plus, Cappra, safran, Ecklonia bicyclis, etc.), qui ne sont pas recommandées et peuvent exposer de surcroît à un risque de surdosage et d’utilisation inappropriée des IPDE- 5 (contenus parfois dans des produits accessibles sur internet, à la composition souvent invérifiable).
Prendre en charge comorbidités et iatrogénie
Parmi les nombreuses comorbidités susceptibles d’aggraver la DE, le groupe de travail souligne le diabète (50 % de prévalence), l’obésité et le syndrome d’apnées du sommeil (SAHOS). Ils recommandent donc d’améliorer l’équilibre glycémique, de favoriser la perte de poids en cas d’obésité et d’optimiser la prise en charge du SAHOS. Pour rappel, la dysfonction érectile prédit le risque de survenue d’évènements CV (coronaropathie, AVC et mortalité toutes causes confondues).
Chez les patients ayant une dysfonction érectile et un déficit en testostérone, sa supplémentation améliore la fonction érectile après 3 - 6 mois de traitement. En cas de dépistage d’un déficit androgénique (testostérone < 12 nmol/L) chez un homme consultant pour DE, il faut donc référer au spécialiste, qui prendra en charge cette partie du traitement.
De nombreux médicaments peuvent entraîner ou aggraver une DE : il est possible de substituer ou d’arrêter un traitement suspecté, mais cela impose de ne pas compromettre l’état du patient et d’avoir l’éventuel accord du médecin prescripteur. Notons que les anti-hypertenseurs ont un effet variable sur la DE en fonction des classes (les ARA- 2 [sartans] et le nébivolol sont les moins pourvoyeurs de DE).
Expliquer le fonctionnement sexuel
La DE peut être améliorée par une information adaptée sur les processus physiologiques et psychologiques impliqués dans la réponse sexuelle de l’individu, d’une manière que le patient peut comprendre (encadré). Les TCC, comme approche psychologique (inclure le/la partenaire), ainsi que la sexothérapie, permettent d’optimiser la prise en charge.
Traitements médicamenteux per os
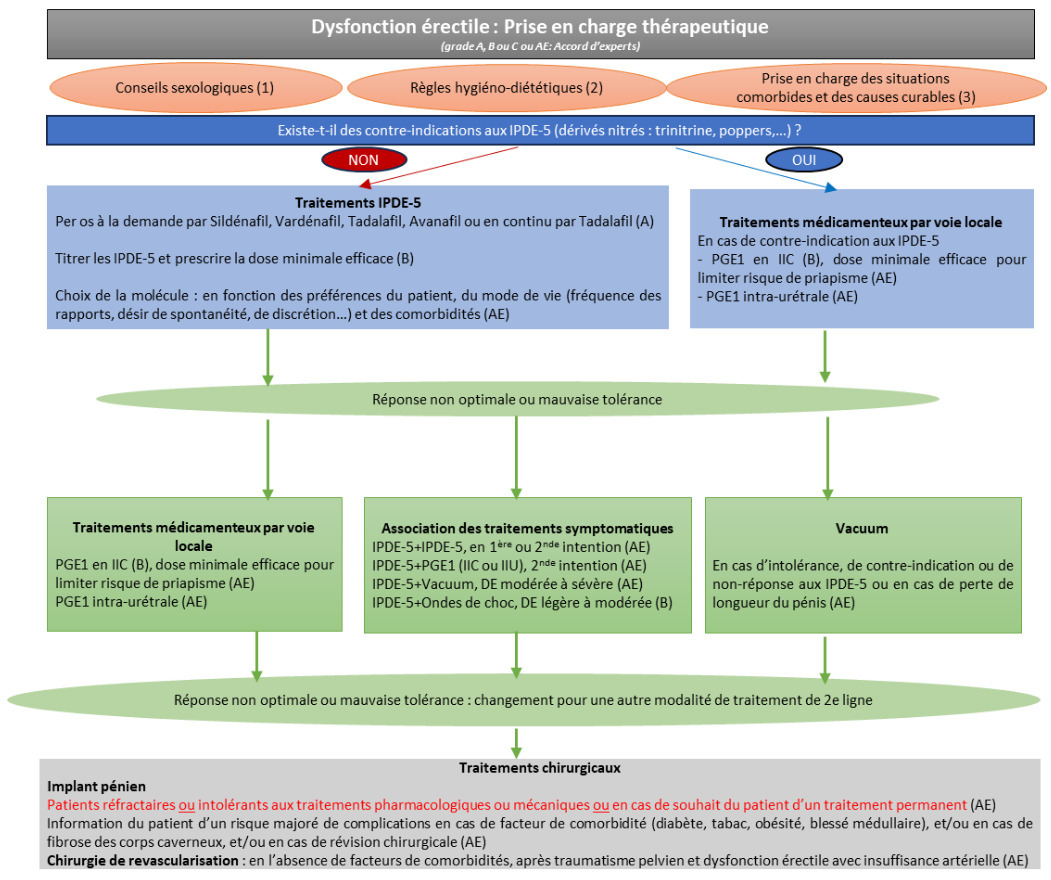
Les IPDE- 5 restent recommandés en première intention, en l’absence de CI (angor instable, cardiopathie décompensée ou trouble du rythme symptomatique non traité, prise de dérivés nitrés comme trinitrine, poppers…). Les différentes molécules disponibles, non remboursés par l’Assurance maladie (sildénafil, vardénafil, tadalafil, avanafil) sont équivalentes. Le critère de choix est la préférence du patient et/ou de son couple, après information sur leurs caractéristiques (délai et durée d’action, mode de prise).
La prescription suit le consensus de Princeton III :
- la plupart des patients à faible risque CV peuvent commencer un traitement sans exploration complémentaire ;
- ceux à risque intermédiaire (2 facteurs de risque CV) doivent être évalués par un test d’effort afin d’être reclassés soit à faible risque, soit à risque élevé et bénéficier en ce cas d’une évaluation cardiologique.
Il est recommandé de prescrire la dose minimale efficace puis de l’augmenter progressivement afin de limiter les EI. Le sildénafil, le vardénafil et l’avanafil sont prescrits à la demande. Le tadalafil peut être prescrit à la demande (10 et 20 mg) mais également en prise quotidienne pour les dosages 2,5 et 5 mg pour les patients utilisant le produit au moins deux fois par semaine. Le taux d’efficacité est de 65 à 85 %.
Les principaux EI sont d’intensité minime à modérée, à type de bouffées vasomotrices, céphalées, sensations vertigineuses, altération de la vision des couleurs, dyspepsie, palpitations, congestion nasale, myalgies.
Traitements locaux
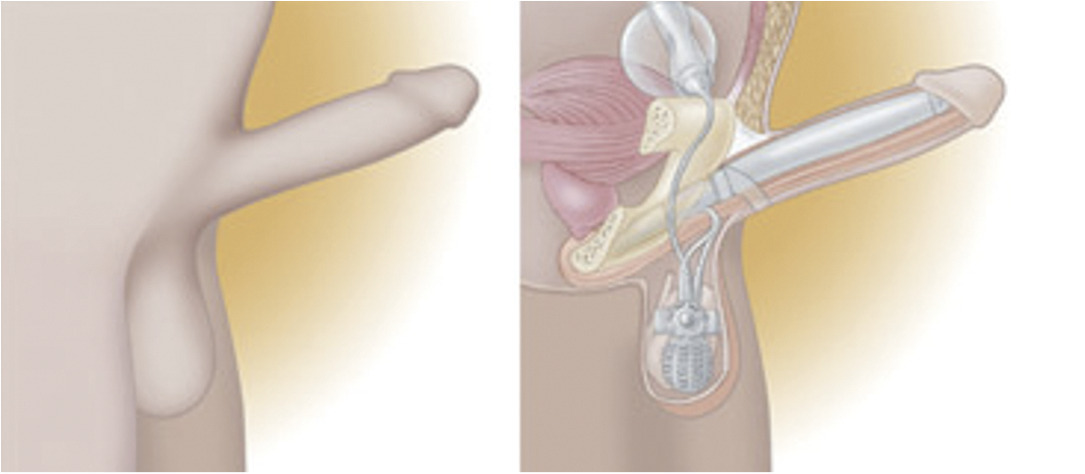
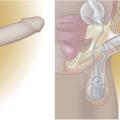
L’alprostadil (ou PGE1) est la seule molécule commercialisée en France pour une utilisation intra-urétrale ou intracaverneuse, à proposer en alternative aux IPDE- 5 ou en 2nde ligne (fig. 1). Ces traitements sont soumis à prescription médicale et peuvent donner lieu à remboursement dans certaines indications (prescription sur ordonnance de médicaments d’exception, autorisée à tous les praticiens) dans les cas suivants : neuropathie diabétique avérée, para- ou tétraplégie, séquelles de chirurgie ou de radiothérapie abdomino-pelvienne, sclérose en plaques, séquelles de priapisme ou de chirurgie vasculaire (anévrisme de l’aorte) et traumatismes du bassin compliqués de troubles urinaires. Il faut s’assurer que la partenaire ne soit pas susceptible d’être enceinte (port du préservatif si besoin).
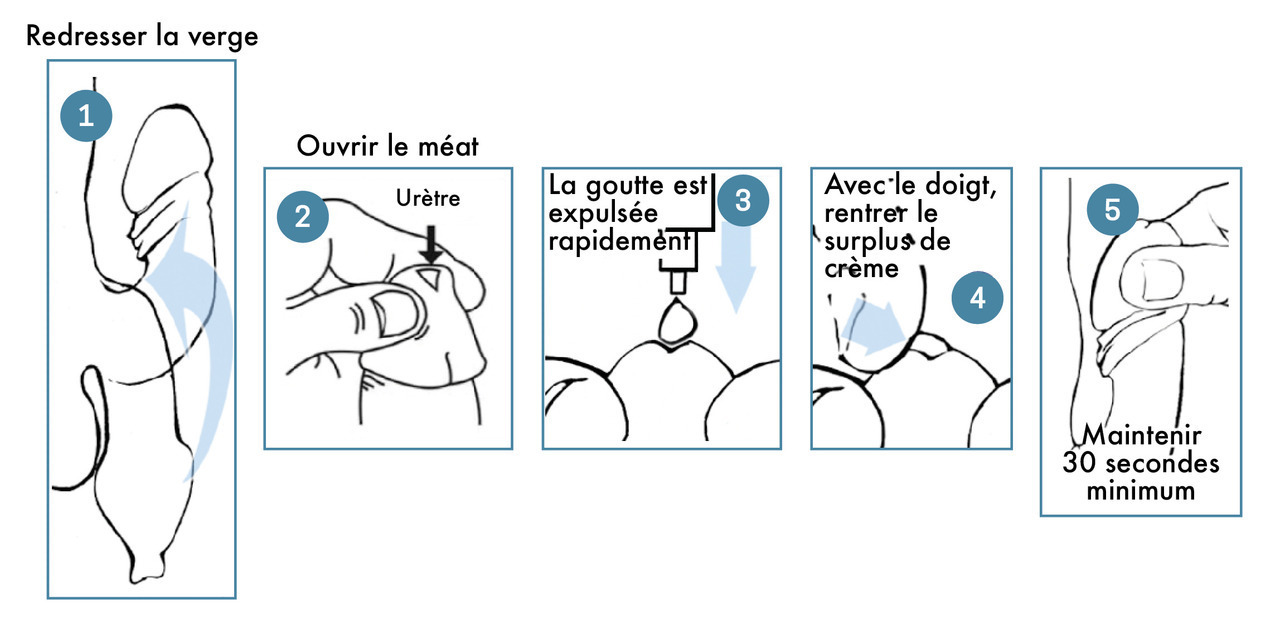
L’alprostadil topique Vitaros crème 300 μg est à appliquer dans la partie distale de l’urètre (fig. 2). Le patient doit être formé à la technique d’auto-administration par un professionnel de santé et plusieurs essais (8 et 10) peuvent être nécessaires pour obtenir une réponse optimale. Taux de satisfaction : entre 74 et 83 %. Les principaux EI sont transitoires : douleurs, érythèmes, sensations de brûlures, érections prolongées ; brûlures vaginales chez la partenaire.
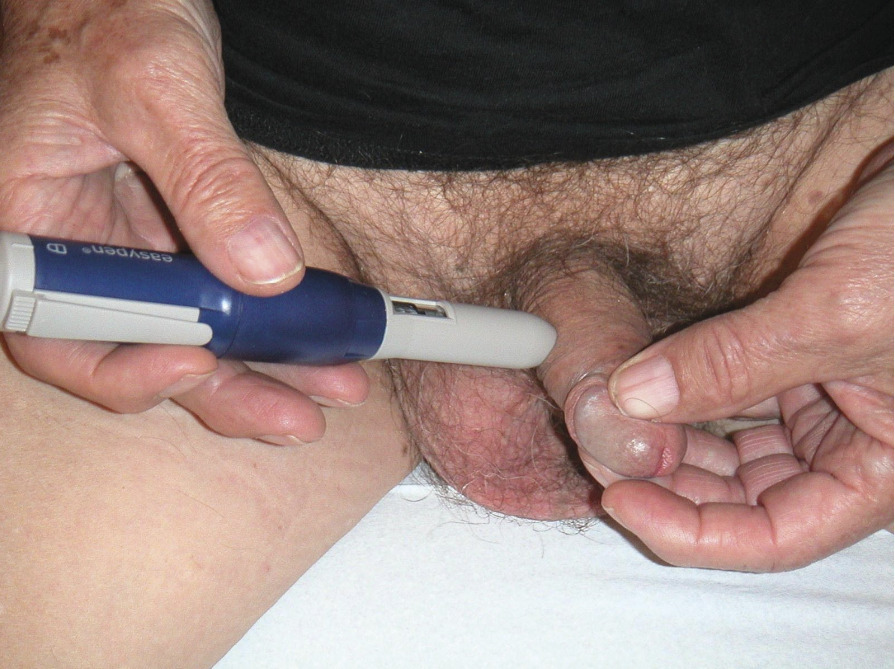
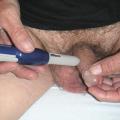
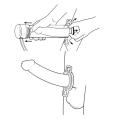
Les injections intracaverneuses (Edex et Caverject) sont efficaces et bien tolérés (satisfaction > à 70 %). Le respect strict des CI est indispensable.
L’information du patient doit porter sur :
- l’apprentissage du geste de l’auto-injection (fig. 3), éventuellement avec le stylo injecteur (réaliser une ou plusieurs injections tests au cabinet) ;
- les risques d’érection pharmacologique prolongée (> 4 h), et les mesures à prendre pour y remédier ;
- les risques d’apparition de nodules, de fibrose, de déviation de la verge (qui imposent une consultation) ;
- la nécessité d’utiliser des containers destinés aux déchets médicaux (DASRI ; disponibles en pharmacie) pour se débarrasser des seringues.
Une surveillance régulière est nécessaire.
Traitements non pharmacologiques
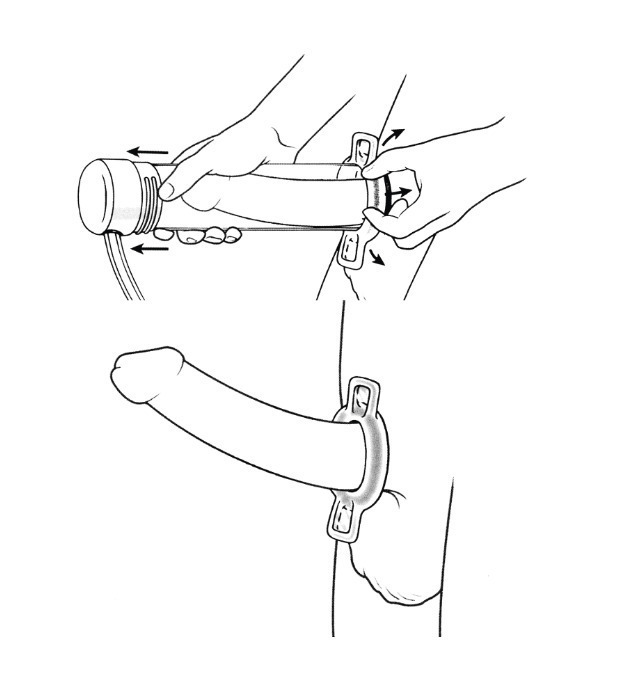
Les érecteurs à dépression négative (vacuums, fig. 4) sont des dispositifs mécaniques ou électriques permettant une érection passive du fait de la dépression induite par une pompe à vide reliée à un cylindre dans lequel est placée la verge. Le vacuum peut être proposé à tous les patients et d’autant plus à ceux qui sont intolérants ou non répondeurs ou ayant des CI aux traitements pharmacologiques. EI : sensation de froideur du pénis (partenaire), blocage de l’éjaculation, pétéchies et ecchymoses mineures.
Les implants péniens (fig. 5) sont indiqués en cas d’échec ou d’intolérance des autres thérapeutiques ou si le patient ne souhaite pas poursuivre les IIC, ou l’utilisation d’un vacuum. Ils se substituent de façon définitive au tissu érectile.
Plusieurs types d’abord existent mais aucun n’a fait preuve de sa supériorité. Le patient avec un facteur de comorbidité (diabète, tabac, obésité, blessé médullaire), et/ou en cas de fibrose des corps caverneux, doit être informé d’un risque majoré de complications. Les implants avec un « coating » antibiotique doivent être privilégiés (faible risque infectieux). Chez les patients sélectionnés et parfaitement informés, le taux de satisfaction est élevé, allant de 79 à 92 %. La durée de vie est élevée, avec un taux de dysfonctionnements de 10 % après 10 ans et 27 % après 15 ans, nécessitant une réintervention pour remplacement.
Nouveaux traitements
Parmi les traitements topiques, une nouvelle option est désormais disponible en France : Eroxon. Appliqué sur le gland, ce gel à base d’une solution alcoolique agit dans les 10 min, stimulant la circulation sanguine dans grâce à un effet physique de refroidissement puis de réchauffement, ce qui favorise l’obtention et le maintien d’une érection.
Les traitements à visée régénératrice caverno-tissulaire, associées aux règles hygiénodiététiques, visent à améliorer la compétence caverno-tissulaire. Leur efficacité potentielle est retardée (en général 2 à 6 mois après). Un traitement par ondes de choc extracorporelles de faible intensité peut être proposé, seul ou associé aux IPDE- 5, chez les patients avec une DE légère ou modérée ; le but est de déclencher une néovascularisation du tissu caverneux avec une amélioration ultérieure de l’irrigation sanguine.
Pour les injections intracaverneuses de PRP, les données sont insuffisantes à long terme même s’il n’y a pas d’effets secondaires néfastes connus ; elles ne doivent être proposées que dans le cadre d’essais cliniques après échec des traitements de 1re et 2nde lignes et avant pose d’un implant pénien. L’injection de toxine botulique, qui agirait par une relaxation de la fibre musculaire lisse du tissu caverneux pour favoriser l’érection vasculo-tissulaire, n’est qu’au stade expérimental ou de recherche.
Les dernières recos ouvrent davantage la porte aux stratégies combinées : association de deux IPDE- 5 dans certaines formes sévères, association IPDE- 5 + alprostadil, ou vacuum, ou ondes de choc extracorporelles de faible intensité (cf. algorithme en figure 1).
Enfin, une application thérapeutique (KRANUS EDERA) a été développée, avec un programme multidisciplinaire de 12 semaines conçu pour traiter les symptômes de la DE mais aussi encourager le bien-être global du patient. Toutefois, la HAS a rendu un avis défavorable à sa prise en charge anticipée.
Explications, informations et conseils comportementaux
Expliquer au patient et sa/son partenaire :
- la physiologie de l’érection ;
- comment l’anxiété inhibe l’érection ;
- la différence entre désir et érection ;
- le fait que l’érection est un phénomène réflexe et par nature instable ;
- l’implication de nombreux facteurs pouvant intervenir en interaction les uns avec les autres : facteurs organiques, psychologiques, relationnels, sexuels et contextuels ;
- le conditionnement négatif lié à la répétition des échecs, qui lui-même entraîne l’échec ;
- sur le mode d’action des IPDE- 5 pour expliquer la nécessité d’une stimulation ;
- le délai d’action à respecter en cas d’IPDE- 5 pris « à la demande » ;
- la durée d’action de quelques heures une fois le palier d’efficacité atteint importance de la régularité du traitement en cas d’IPDE- 5 pris en continu ;
- le mode d’action des injections intracaverneuses ainsi que les modalités d’injections lors d’une ou plusieurs consultations dédiées.
Informer le patient et sa/son partenaire :
- sur la fréquence des troubles érectiles ;
- sur le lien entre la DE et les pathologies cardiovasculaires.
Conseiller au patient au patient et sa/son partenaire :
- de déculpabiliser l’auto-érotisme ;
- de ne pas se focaliser sur son érection ;
- de ne pas se précipiter de peur de perdre son érection ;
- de ne pas réduire la sexualité au fait d’avoir ou non une érection. L’encourager à développer une sexualité non pénétrative ;
- de parler avec son/sa partenaire pour, à deux, inverser la balance détente-plaisir versus anxiété-évitement ;
- de faire quelques injections intracaverneuses en dehors d’un contexte sexuel pour s’habituer au geste et adapter son dosage lorsque les injections sont indiquées ;
- pour la voie intra-urétrale, de l’importance d’instiller le produit à bonne température et de bien insérer l’embout dans le méat lorsqu’un traitement par voie intra-urétrale est indiqué.
Huyghe E, Kassab D, Graziana JP, et al. Therapeutic management of erectile dysfunction: the AFU/SFMS guidelines. Fr J Urol 2025;35(3):102842.
Faix A. Dysfonction érectile (1re partie). Diagnostic et analyse. Rev Prat Med Gen 2021;35(1056):177-80.
Faix A. Dysfonction érectile (2nde partie). Prise en charge initiale. Rev Prat Med Gen 2021;35(1057):227-34.
Faix A. Dysfonction érectile : quels traitements en 2024 ? Rev Prat (en ligne) 9 février 2024.

 Encadrés
Encadrés