Souvent considérée comme bénigne, la migraine est une des maladies les plus invalidantes. Elle touche environ 10 % des hommes adultes et 20 % des femmes adultes, selon l’Inserm, avec seulement 15 % de patients bénéficiant d’une prise en charge satisfaisante.
Pourtant, la situation bouge en France : mise à jour fin 2024 des recos de la SFEMC (Société française d’étude des migraines et des céphalées), nouvelle association fixe triptan-AINS remboursée depuis septembre 2025, accumulation de preuves sur l’efficacité des gépants, anticorps anti-CGRP, conditions plus restrictives de prescription du topiramate… Dans ce contexte, une mise au point est parue le 24 mars 2026 dans le bulletin de l’Académie de médecine. Nous en résumons l’essentiel ci-dessous (les définitions employées au cours du textesont indiquées dans l’encadré ci-contre).
Diagnostic et retentissement
La 1re étape consiste à confirmer le diagnostic, sur la base de l’interrogatoire et des critères internationaux, permettant de distinguer la migraine d’autres céphalées, et de rechercher la présence ou non d’aura (voir encadré).
En pratique, un agenda permet dedistinguer la migraine épisodique (< 15 jours de céphalée/mois) de la migraine chronique (≥ 15 jours de céphalée/mois, dont ≥ 8 avec caractéristiques migraineuses). Il permet également de chiffrer la consommation mensuelle de traitements de crises, dont la prise > 10 jours/mois pour les triptans ou antalgiques combinés, et > 15 jours/mois pour les antalgiques simples non opiacés, peut renforcer les céphalées. Enfin, le retentissement sur la vie quotidienne de la migraine peut être évalué vial’échelle HIT- 6.
Le choix des différents traitements de crise et de fond se fait en concertation avec le patient, en tenant compte des dernières recos nationales et internationales (voir refs), des traitements déjà utilisés, des comorbidités et enfin, du statut hormonal chez les femmes, notamment si migraine cataméniale (ou menstruelle) ou projet de grossesse (voir après).
Traitement de crise
Les différents traitements de crise, leur voie d’administration, leur posologie et leur remboursement sont indiqués dans le tableau 1. Leur efficacité est évaluée par la disparition complète ou significative de la douleur dans les deux heures suivant la prise, avec maintien du soulagement à 24 heures. On estime qu’il faut avoir testé chaque traitement sur au moins 3 crises avant de conclure sur son efficacité. Le traitement de crise doit être pris le plus tôt possible, en tenant compte des signes associés (nausées précoces, etc.).
En l’absence de CI, le patient reçoit la prescription d’un AINS et d’un triptan, avec conseil d’utiliser l’AINS pour les crises légères à modérées et le triptan pour les crises sévères.
Plus précisément :
-
pour la crise légère à modérée : AINS, avec ajout de triptan en cas de soulagement insuffisant dans l’heure ;
-
pour la crise modérée à sévère : triptans, avec ajout d’un AINS en cas de soulagement insuffisant dans l’heure ;
-
pour la crise très sévère : combiner un AINS, un triptan et du métoclopramide ;
-
pour la migraine avec aura : un AINS au début de l’aura et un triptan à l’apparition de la céphalée.
Les molécules les plus efficaces sont l’élétriptan 40 mg per os et le rizatriptan 10 mg per os (soulagement significatif à 2 h dans 60 % des cas), ainsi que le sumatriptan par voie sous-cutanée et le zolmitriptan, selon une étude allemande de 2023 et une méta-analyse de 2024.
Depuis septembre 2025, une association fixe triptan-AINS (sumatriptan 85 mg + naproxène 500 mg) est remboursée à 65 %, indiquée lorsque le triptan seul est insuffisant.
Pour les patients qui ne répondent pas aux AINS, aux triptans (environ 30 % des patients) ou qui ont une CI à ces médicaments (antécédents CV notamment), le rimégépant est envisageable, avec une efficacité modérée (20 % de soulagement complet à 2 h) et une excellente tolérance. Autre gépant disponible en France, l’atogépant a une AMM dans le traitement de fond, et n’est pas utilisé dans le traitement de crise malgré des preuves récentes d’efficacité dans cette indication.
Concernant la voie d’administration, les formes nasales sont utiles en cas de nausées ou vomissements, et les formes SC pour les crises sévères.
Les opioïdes (codéine, tramadol) sont fortement déconseillés en raison du risque élevé de migraine médicamenteuse et d’addiction.
La neuromodulation électrique à distance a démontré son efficacité dans le traitement de crise. Le dispositif commercialisé permet de traiter une dizaine de crise, sans possibilité de recharge.
Traitement de fond
Un traitement de fond est à proposer aux patients suivants : migraine chronique ; migraine épisodique sévère ; inefficacité, mauvaise tolérance ou surconsommation des traitements de crise ; retentissement fonctionnel important (HIT- 6 ≥ 60). Son efficacité est évaluéeaprès 3 mois pour les traitements oraux, 6 mois pour la toxine botulique, 6 mois pour l’eptinézumab. Les critères de réponse incluent une réduction ≥ 50 % des jours de crise dans la migraine épisodique et de ≥ 30 % dans la chronique (après 3 mois à pleine dose), et une amélioration du score HIT- 6.
Les traitements de fond disponibles en France sont listés en tableau 2, avec des précisions sur leurs posologies, indications et remboursement. Aucun n’a fait la preuve d’une supériorité sur les autres, donc le choix dépend des comorbidités, des traitements déjà essayés et du profil de tolérance.
La prescription doit s’accompagner d’une éducation du patient.
Traitements oraux non spécifiques
En pratique, les bêtabloquants (propranolol, métoprolol) sont recommandés en première intention, notamment pour la migraine épisodique, en raison de leur efficacité démontrée et de leur bon profil de tolérance. Ils sont également compatibles avec la grossesse. Si ces médicaments ne sont pas appropriés, prescrire amitriptyline ou candésartan ou topiramate. Le candésartan est une alternative chez les asthmatiques. L’amitriptyline est utilisée en 2e ligne, en cas de comorbidité anxiodépressive ou de troubles du sommeil. Le traitement est initié à faible dose, puis augmenté progressivement.
Les antiépileptiquestopiramate (avec AMM) et valproate (hors AMM) sont efficaces, notamment dans la migraine chronique, mais souvent mal tolérés. En raison de sa tératogénicité, le topiramate n’est plus recommandé en 1re ligne, et sa prescription est réservée aux neurologues, en l’absence d’alternative et seulement avec une contraception efficace, après signature d’un protocole d’accord de soin.
Traitements oraux spécifiques
Après échec d’au moins 2 traitements oraux non spécifiques, les gépants (antagonistes du récepteur du neuropeptide CGRP) peuvent être utilisés : rimégépant en cas de migraine épisodique avec ≥ 8 jours de migraine par mois, et atogépant en cas de migraine chronique ou épisodique avec ≥ 8 jours de migraine par mois. Leur tolérance est excellente.
Traitements de fond injectables
Ils sont utilisables après l’échec de minimum 2 traitements oraux, et sur prescription d’un neurologue/spécialiste hospitalier uniquement (tableau 2). Le choix entre toxine botulique et les différents anticorps anti-CGRP se fait au cas par cas.
Pour la toxine botulique de type A, le protocole standard comprend 31 injections IM sur les zones céphalées et cervicales, à faire toutes les 12 semaines à l’hôpital. Le mécanisme d’action repose sur la diminution de l’input nociceptif périphérique et la réduction de la sensibilisation centrale. Les EI sont généralement mineurs (douleur au site d’injection, faiblesse cervicale transitoire).
Les anticorps monoclonaux anti-CGRP (eptinézumab, érénumab, frémanézumab, galcanézumab) sont la grande avancée récente dans le traitement de fond. Un de nos articles traite dans le détail de ces molécules et de leur place en thérapie. Ils ciblent soit le neuropeptide CGRP, principal responsable de la vasodilatation et de l’inflammation d’origine neurogénique des artères méningées et dure-mériennes lors de la crise de migraine, soit son récepteur (érénumab). Administrés par voie SC ou IV, ils sont très efficaces, avec 80 % des patients ayant une réduction de fréquence des crises d’au moins 50 à 75 %, et des crises résiduelles moins sévères. Ils sont bien tolérés (EI : réactions au site d’injection, symptômes pseudo-grippaux, constipation, chute des cheveux).
Disponibles en officine à prix libre (245 - 270 €/injection) pour les molécules à injection SC, les anticorps anti-CGRP ne sont pas remboursés, malgré les avis favorables de la HAS. L’eptinézumab est administrable par voie IV en hôpital de jour, ce qui permet la prise en charge dans certains centres hospitaliers.
Traitements non médicamenteux et hygiène de vie : à ne pas négliger
Plusieurs dispositifs de neuromodulation non invasive (stimulation électrique frontale des nerfs trijumeau et vagale) ont montré une efficacité modérée dans la réduction de la fréquence des crises et sont bien tolérés, mais n’ont pas d’effet démontré dans la migraine chronique, ni chez les patients en échec de plusieurs traitements oraux.
L’acupuncture semble efficace, avec un faible niveau de preuves, dans la réduction du nombre de jours migraineux, mais là aussi sans effet démontré dans la migraine chronique ou résistante à plusieurs traitements oraux.
La relaxation, le biofeedback et les TCC sont utiles avec un bon niveau de preuves en cas de comorbidité anxieuse ou anxiodépressive.
La migraine étant une hypersensibilité aux changements, une bonne hygiène de vie, marquée par la régularité, est hautement recommandée : sommeil suffisant et régulier, alimentation équilibrée à horaires réguliers, hydratation abondante, activité physique optimale (l’exercice régulier, notamment aérobie d’intensité modérée [30 - 60 mins, 3 fois/semaine], est recommandé pour diminuer la fréquence et l’intensité des crises).
Enfin, 3 compléments alimentaires (magnésium, riboflavine [vitamine B2], coenzyme Q10) ont montré des bénéfices modestes mais significatifs sur la fréquence des crises (qualité de preuve faible à modérée).
Particularités chez la femme
La migraine touche plus fréquemment les femmes, en lien avec les variations hormonales, ce qui demande des adaptations spécifiques des traitements.
Pendant la grossesse, le paracétamol reste le traitement de crise de première intention. En cas d’échec, les triptans, notamment sumatriptan, peuvent être utilisés. Les AINS sont contre-indiqués après 24 semaines de gestation ; en traitement de fond, les bêtabloquants et l’amitriptyline sont autorisés, tandis que le topiramate, le valproate et les anticorps anti-CGRP sont contre-indiqués.
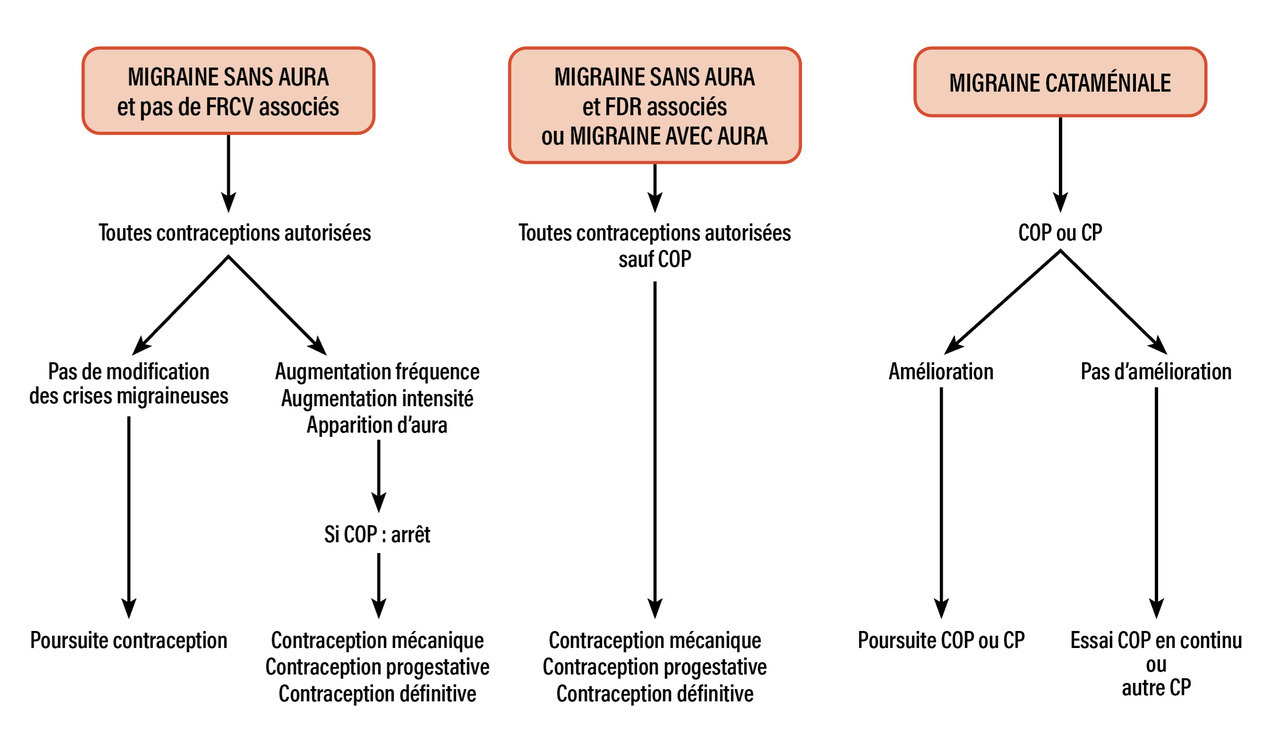
La migraine menstruelle peut être traitée par AINS et triptans. Un traitement prémenstruel court (naproxène, frovatriptan, naratriptan, zolmitriptan) peut être proposée. Les gépants seraient particulièrement intéressants dans cette indication. La contraception hormonale continue ou à cycle prolongé peut également réduire ces crises.
En cas de migraine avec aura, la contraception œstroprogestative est contre-indiquée en raison du risque accru d’infarctus cérébral (prescrire un traitement progestatif ou non hormonal). Elle n’est pas contre-indiquée en cas de migraine sans aura, mais elle peut entraîner la persistance des migraines menstruelles.
Un article de 2025 de La Revue du Praticien aborde le choix du contraceptif selon le type de migraine (voir figure).
Enfin, l’American Headache Society recommande depuis décembre 2025 de dépister annuellement la migraine chez toutes les femmes, notamment de l’adolescence à la ménopause.
Définition des différents types de migraine
Migraine sans aura :
Au moins 5 crises (avec examen clinique normal entre elles) répondant aux 3 critères suivants :
-
crises de céphalées durant 4 à 72 heures (sans traitement) ;
-
céphalées ayant au moins 2 des 4 caractéristiques suivantes :
-
unilatérale,
-
pulsatile,
-
modérée ou sévère,
-
aggravation par les activités physiques de routine, telle que la montée ou la descente d’escaliers ;
-
-
durant les céphalées, au moins l’un des 2 caractères suivants :
-
nausée et/ou vomissement,
-
photophobie et phonophobie (accentuation de la douleur au bruit et à la lumière).
-
Si un des critères n’est pas respecté, on parle de migraine sans aura probable.
Migraine avec aura :
Au moins 2 crises (qui ne sont pas mieux expliquées par un autre diagnostic) répondant aux 2 critères suivants :
-
présence d’au moins un symptôme d’aura totalement réversible (symptômes pouvant être visuels, sensoriels, moteurs, rétiniens, ou touchant l’élocution, le langage ou le tronc cérébral) ;
-
présence de 3 des 6 caractéristiques suivantes :
-
au moins un symptôme de l’aura se développe progressivement sur au moins 5 minutes,
-
au moins 2 symptômes d’aura se succèdent,
-
chaque symptôme d’aura dure 5 - 60 minutes,
-
au moins un symptôme d’aura est unilatéral,
-
au moins un symptôme d’aura est positif (scintillements, fourmillements…),
-
les céphalées accompagnent l’aura, ou lui succèdent dans les 60 minutes.
-
Si un des critères n’est pas respecté, on parle de migraine avec aura probable. De nombreux patients ont aussi une migraine sans aura.
Migraine épisodique :
Migraine avec < 15 jours de céphalée/mois depuis plus de 3 mois.
Migraine chronique :
Migraine avec ≥ 15 jours de céphalée/mois, dont ≥ 8 jours de céphalées migraineuses, depuis plus de 3 mois.
Migraine sévère :
Migraine évoluant depuis plus de 3 mois avec ≥ 8 jours de migraine par mois, ou bien migraines moins fréquentes mais associées à au moins l’un des 2 critères suivants :
-
interruption complète de l’activité nécessaire pour ≥ 50 % des crises ;
-
score HIT- 6 ≥ 60 (score évaluant l’impact des maux de tête sur la vie quotidienne).
Migraine résistante :
Migraine avec céphalée invalidante ≥ 8 jours/mois depuis au moins 3 mois, et échec d’au moins 3 classes de traitement médicamenteux prophylactique.
Migraine réfractaire :
Migraine avec céphalée invalidante ≥ 8 jours/mois depuis au moins 6 mois, et échec à toutes les classes de traitement médicamenteux prophylactique.
D’après : Demarquay G, Donnet A, Ducros A. Recommandations pour la prise en charge de la migraine chez l’adulte : diagnostic et évaluation. Presse Med Form 2022 ;3(5) :395 - 403.
Société internationale des céphalées, traduction française validée par la SFEMC. Classification internationale des céphalées. 3e édition. 2018.
SFEMC. Recommandations. Prise en charge de la migraine chez l’adulte. Décembre 2024.
SFEMC. Recommandations. Prise en charge de la migraine chez l’adulte. Décembre 2024.
Moisset X, Demarquay G, de Gaalon S, et al. Migraine treatment: Position paper of the french headache society. Rev Neurol (Paris) 2024;180(10):1087-99.
Martin Agudelo L. Traitement de la migraine : la SFEMC revoit ses recos. Rev Prat (en ligne) 14 avril 2025.
Ornello R, Caponnetto V, Ahmed F, et al. Evidence-based guidelines for the pharmacological treatment of migraine, summary version. Cephalalgia 2025;45(4):3331024251321500.
Puledda F, Sacco S, Diener HC, et al. International Headache society global practice recommandations for preventive pharmacological treatment of migraine. Cephalalgia 2024;44(9):3331024241269735.
Puledda F, Sacco S, Diener HC, et al. International Headache society global practice recommendations for the acute pharmacological treatment of migraine. Cephalalgia 2024;44(8): 3331024241252666.
Yuan H, Orr SL, Al-Karagholi MAM, et al. International Headache society evidence-based guidelines on the use of non-invasive neuromodulation devices for the acute and preventive treatment of migraine. Cephalalgia 2025;45(10): 3331024251388377.
Pour en savoir plus :
Lucas C. Traitement des migraines. Rev Prat Med Gen 2023;37(1076):167-73.
Moisset X, Demarquay G. Anticorps anti-CGRP et migraine. Rev Prat 2023;73(2):123-6.
Maitrot-Mantelet L, Plu-Bureau G. Contraception et migraine. Rev Prat 2025;75(3):286-9.
Martin Agudelo L. Migraine : quel est le meilleur traitement de la crise ? Rev Prat (en ligne) 1er octobre 2024.

 Encadrés
Encadrés