Un nombre très élevé de cas possiblement en lien avec l’épidémie de grippe
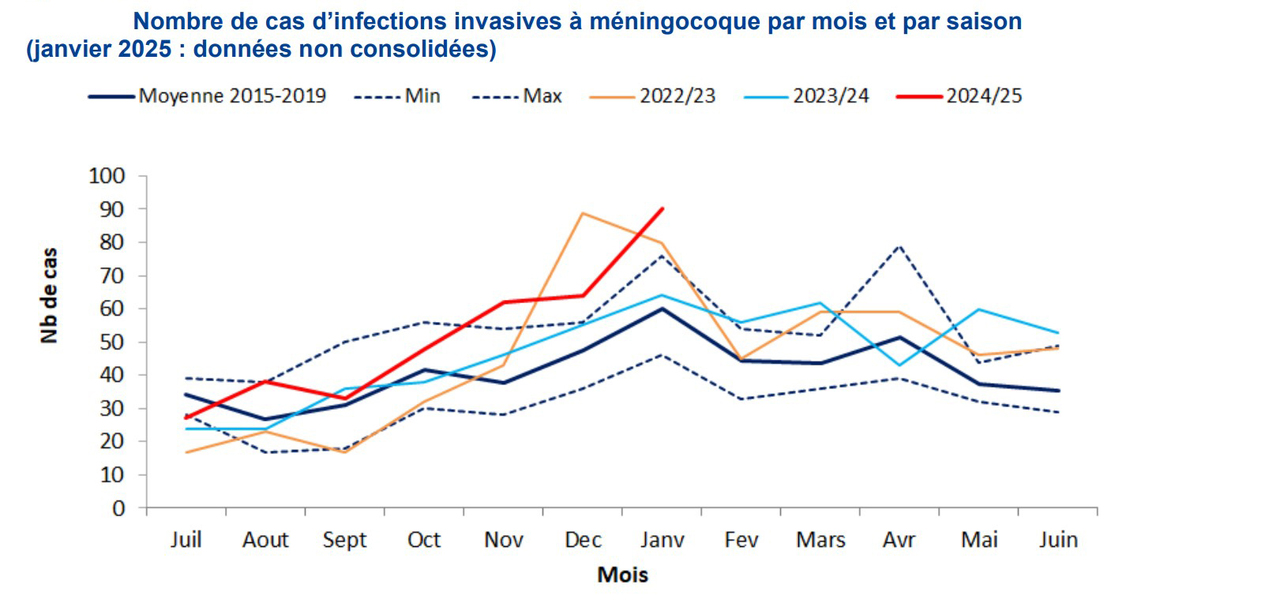
Une augmentation des cas est observée depuis le mois de novembre 2024. Leur nombre au mois de janvier 2025 était exceptionnellement élevé : 90 cas ont été enregistrés ce mois-là (données non consolidées), majoritairement du sérogroupe B (45 %), suivi des sérogroupes W (30 %) et Y (25 %). Pour l’ensemble de l’année 2024, 615 cas d’IIM ont été déclarés, correspondant au plus grand nombre annuel de cas depuis 2010.
Le nombre de cas déclarés en janvier est équivalent à celui observé au pic atteint en décembre 2022 (v. figure), lors du rebond postpandémie de Covid- 19 et en parallèle d’une épidémie importante de virus respiratoires (grippe, SARS-CoV- 2, VRS). Plusieurs études ont en effet montré la relation temporelle entre les épidémies de grippe et les IIM – les infections grippales pouvant augmenter le risque de survenue d’IIM. La recrudescence des IIM en cette saison pourrait donc être liée en partie à l’épidémie de grippe 2024 - 2025, particulièrement importante.
La comparaison des caractéristiques des cas d’IIM survenus en décembre-janvier lors des saisons 2022 - 2023 et 2024 - 2025 montre des caractéristiques proches en matière d’âge et de sérogroupe.
Les données les plus récentes recueillies par Santé publique France témoignent de la sévérité des IIM survenues en cette saison 2024 - 2025 et de leur potentiel de transmission :
- si le risque d’IIM est élevé chez les nourrissons dans les premiers mois de vie, on observe également de nombreux cas chez les adolescents et les adultes (v. tableau 1) ;
- entre juillet 2024 et janvier 2025, 50 décès ont été déclarés, soit une létalité globale de 13,7 % ; la létalité des IIM W est particulièrement élevée (19,8 %, contre 12,5 % pour les IIM B et 10,4 % pour les IIM Y) ;
- en janvier 2025 :
- 13 décès sont survenus, essentiellement chez des adultes (dont de jeunes adultes), ce qui témoigne de la sévérité des infections ;
- deux grappes de cas d’IIM B ont été identifiées : trois cas chez des étudiants à Lyon et trois cas dans une même famille dans l’Ille-et-Vilaine.
La DGS a donc appelé les professionnels de santé à la vigilance sur le risque accru de survenue d’IIM et sur l’importance de la vaccination, rappelant notamment les recommandations vaccinales récentes.
Tableau clinique et prise en charge
Les IIM sont dominées par les méningites et les méningococcémies (bactériémies à méningocoque) aiguës, dont le purpura fulminans. Les signes de méningite bactérienne chez l’enfant et l’adulte associent classiquement un syndrome infectieux et un syndrome méningé (fièvre élevée, céphalées, vomissements, raideur de la nuque, photophobies, troubles de conscience, purpura, convulsions).
Des formes cliniques non méningées sont aussi décrites comme les arthrites et les formes abdominales.
Chez le nourrisson et le petit enfant, le tableau clinique peut être atypique et les signes d’alerte peuvent varier en fonction de l’âge du patient.
Toute suspicion clinique d’IIM nécessite une prise en charge médicale urgente avec appel systématique au SAMU-Centre 15. La rapidité de prise en charge est essentielle pour le pronostic. En cas de suspicion clinique de purpura fulminans, une antibiothérapie par céphalosporines de 3e génération injectables (ceftriaxone ou céfotaxime) doit être mise en route en urgence en préhospitalier. Elle doit s’accompagner d’une prise en charge globale de sepsis grave associant pose de voie d’abord, remplissage vasculaire, surveillance continue des constantes vitales et transfert médicalisé (avec un appel au SAMU centre 15) vers une unité de réanimation.
Autour d’un cas d’IIM : signalement et prophylaxie
Tout cas suspect doit faire l’objet d’une confirmation par examen biologique afin d’identifier les méningocoques par culture et/ou PCR. Certains cas peuvent être considérés comme des IIM en l’absence de confirmation biologique lorsqu’ils sont caractérisés par des symptômes cliniques fortement évocateurs d’IIM. L’envoi au Centre national de référence (CNR) des méningocoques et Haemophilus influenzae de toute souche ou de tout matériel positif pour le méningocoque (échantillon clinique ou extrait d’ADN) est indispensable pour typage complet. Un résultat positif de la PCR ne doit pas dispenser de la mise en culture, qui seule permet d’obtenir la souche bactérienne en vue d’analyses ultérieures par le CNR et l’obtention de l’antibiogramme.
Tout cas doit être notifié sans délai et par téléphone à l’Agence régionale de santé, puis une fiche de déclaration obligatoire doit être remplie.
Les mesures de prophylaxie des cas contacts (antibioprophylaxie, vaccinations) à appliquer autour d’un ou plusieurs cas d’IIM sont présentées dans l’encadré ci-dessous.
Pour les nourrissons jamais vaccinés ou au statut vaccinal incomplet ou inconnu, un rattrapage jusqu’à 24 mois est prévu (v. tableau 2 ci-contre).
Nouvelles recommandations vaccinales
La vaccination des nourrissons contre les méningocoques ACWY et B est désormais obligatoire . La mesure, annoncée en juin 2024 dans le contexte de recrudescence préoccupante de ces infections, est entrée en vigueur le 1er janvier 2025. Elle est rétroactive et s’applique à tous les nourrissons en âge d’être vaccinés. Les schémas vaccinaux sont rappelés dans le tableau 3 ci-contre.
Chez les adolescents et jeunes adultes, la vaccination est recommandée :
- de 11 à 14 ans : schéma à une dose quelle que soit la vaccination antérieure (Nimenrix ou MenQuadfi ou Menveo) ;
- de 15 à 24 ans : rattrapage vaccinal avec un schéma à une dose (Nimenrix ou MenQuadfi ou Menveo).
Par ailleurs, le Groupe de pathologie infectieuse pédiatrique (GPIP) de l'Association française de pédiatrie ambulatoire (Afpa) a proposé :
- d'élargir temporairement la possibilité de rattrapage vaccinal contre les méningocoques B et ACYW aux nourrissons jusqu’à 5 ans, en attendant une amélioration de la protection grâce à l’augmentation des couvertures vaccinales que devrait générer l’obligation en vigueur depuis janvier.
- de rembourser la vaccination contre le méningocoque B pour les 15 - 24 ans, notamment les étudiants, population à risque et souvent défavorisée. Cette proposition a été validée par la HAS, mais reste en attente de publication au Journal officiel et revêt un caractère d’urgence dans le contexte actuel.
Mesures de prophylaxie à appliquer autour d’un ou plusieurs cas d’IIM
Antibioprophylaxie autour d’un cas
Les sujets contacts d’un cas d’IIM – c’est-à-dire ayant été exposés directement aux sécrétions rhinopharyngées du cas (contact proche < 1 mètre en face à face, et prolongé > 1 h d’affilée) dans les 10 jours précédant son hospitalisation – doivent bénéficier d’une antibioprophylaxie dans les meilleurs délais, si possible dans les 24 à 48 heures suivant le diagnostic et pas au-delà de 10 jours après le dernier contact avec le cas index. Les contacts des sujets contacts ne sont pas considérés comme à risque.
Antibiotiques recommandés : rifampicine, ciprofloxacine ou ceftriaxone. L’antibioprophylaxie est à adapter aux résultats de l’antibiogramme du cas index. Attention : bien que l’approvisionnement de rifampicine (en tension depuis 2024) s’améliore dernièrement, la DGS demande de réserver cette molécule aux situations où la souche est résistante à la ciprofloxacine et où il existe une contre-indication à la ceftriaxone, et de privilégier les alternatives dans les autres situations :
- si la souche est sensible à la ciprofloxacine : ciprofloxacine (voie orale) ou ceftriaxone (voie injectable) ;
- si la souche est résistante à la ciprofloxacine, ou en l’absence justifiée de documentation (correspond à des situations de cas déclarés comme purpura fulminans sans prélèvement biologique, et à des cas sans culture bactérienne positive et une PCR à faible quantité de l’ADN ne permettant pas un séquençage fiable et une prédiction de la sensibilité à la ciprofloxacine) : ceftriaxone (voie injectable), sauf contre-indication.
Selon les situations, un avis spécialisé en infectiologie avant instauration de l’antibioprophylaxie pourra être envisagé.
Vaccination des sujets contacts
Autour d’un cas d’IIM de sérogroupe A, C, W ou Y
La vaccination autour d’un cas isolé d’IIM (ACWY) complète l’antibioprophylaxie. Elle doit être réalisée au plus tard dans les 10 jours suivant le dernier contact avec le cas index.
Vaccins disponibles :
- à partir de 6 semaines : Nimenrix ;
- à partir de 12 mois : Nimenrix ou Menquadfi ;
- à partir de 2 ans : Nimenrix, Menquadfi ou Menveo.
Autour d’un cas isolé d’IIM B : la vaccination prophylactique des sujets contacts n’est actuellement pas recommandée, mais la survenue d’une IIM B doit conduire à mettre à jour le statut vaccinal des personnes dans l’entourage selon les recommandations générales et spécifiques figurant dans le calendrier vaccinal.
Autour de plusieurs cas d’IIM (ACWY ou B)
La vaccination contre les méningocoques peut être recommandée par les autorités sanitaires pour un groupe de personnes lorsqu’il y a plusieurs cas d’infections invasives liés à une même souche de méningocoque dans un groupe social, une collectivité ou dans une zone géographique restreinte.
Elle fait l’objet d’une discussion ad hoc d’une cellule d’aide à la décision impliquant l’ARS, Santé publique France, le CNR et le Centre opérationnel de régulation et réponse aux urgences sanitaires et sociales (CORRUSS).
Santé publique France. Infections invasives à méningocoque en France au 31 janvier 2025. 19 février 2025.

 Encadrés
Encadrés